由于外伤、手术、疾病等原因,造成组织器官破裂、穿孔或渗出,导致胸腔、腹腔、盆腔或颅腔广泛性炎症或局部脓肿,期间常常由于细菌内毒素激活体内网状内皮系统引起过多细胞因子的释放,导致全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)的发生,最终可引发重症感染、多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)。因此及时有效的外科引流控制感染对预防和治疗重症感染及MODS有重要意义。“哪里有脓,就引流哪里”这一千年古训,至今仍是不可动摇的外科感染处理原则。外科引流主要是针对积存于体腔内、关节内、器官或组织内的液体,包括血液、脓液、炎性渗液、胆汁、分泌液等建立开放引流通道。其目的是预防或治疗由于积液而对机体造成的生物学损害。
外科引流的概念形成于公元前15世纪,当时的医学家观察到感染的创口或脓肿,在发生自发性破溃后患者的全身状况会随之改善。由此认识到应用机械的方法引流可能会改善病情,促进愈合。数世纪后,人们通过临床观察得出这样的结论:预防性引流容易感染的区域似乎可减少感染的发生。但真正意义上有记录的外科引流是在公元前4世纪~5世纪由Hippocrates和公元2世纪Celsus描述使用导管开始。在1859年Chassaignac首次使用软橡皮管进行引流。Kehrer在1882年尝试将纱布卷起来放在橡皮鞘内以避免粘连进行引流,即外科学史上使用的第一根烟卷引流。Kehrer于1895年描述了目前双套管吸引引流的前身。Heaton在1899年将虹吸引流用于持续吸引引流。1905年Yates在实验中观察到腹腔置入1根引流管后,会迅速地被网膜及周围组织包裹,与整个腹腔隔离。因此,Yates提出局限的引流是可能的,但整个腹腔的引流在物理学上和生理学上应该是不可能的。因此,从历史上看外科引流的发展,19世纪末大部分外科引流的基本原则皆已建立,至今仍被外科临床学者们所认同。
20世纪60年代以来,由于影像医学、材料学的发展,引流的内涵在延伸、方法在更新、观念在改变。例如,预防性抗菌药物的应用,对预防性引流提出了疑问。先进的放射超声扫描技术的出现,改变了体腔深部液体积聚的诊断与治疗方法。各种新型的全埋入式引流物,如脑室腹腔引流、血管内支架引流、经颈静脉肝内门体分流术(transjugular intrahepatic portosystemic shunt,TIPS)、胆管内支架引流等已在临床应用。其方法简便、定位准确、创伤小且安全,选择性强,足以代替过去某些传统的剖胸、剖腹技术。关于外科引流目前还存在许多问题。引流的基本原则似无异议,但在应用何种引流管、引流途径、引流方法与时间及吸引力大小等问题上无统一意见。遗憾的是,对上述诸多问题的前瞻性研究及令人信服的结论却很少。
对于疑似胸腔、腹腔内感染患者的处理,目前在很大程度上需要依赖影像学,从而确定其病理情况及解剖学范围,但是早期急性阑尾炎和临床上明显的弥漫性腹膜炎并不需要如此。目前,对于诊断胸腔、腹腔内感染来说,影像学技术的敏感性和特异性已经超过了临床判断。此外,CT扫描检查可用于指导脓液的经皮引流,从而显著降低患者的创伤。在某些情况下,引流技术对疾病的诊断具有特殊意义,有的引流技术既有诊断价值,又具有治疗作用。在CT、超声引导下经皮导管引流(percutaneous catheter drainage,PCD)、诊断性腹腔灌洗(diagnostic peritoneal lavage,DPL)、经皮内镜术、内镜下逆行胰胆管造影术(endoscopic retrograde cholangiopancreatography,ERCP)、内镜鼻胆管引流(endoscopic nasobiliary drainage,ENBD)、经皮经肝胆管引流术(percutaneous transhepatic cholangial drainage,PTCD),以及传统的十二指肠引流术都具有较高的诊断和治疗作用。
(一)基本原则
无论何种方式的引流,其根本的目的都是希望能够迅速而有效地引流脓腔内容物,以达到治疗目的。但是,各种引流都可能具有一些自身的不足和缺点,应用不当甚至可能事与愿违,因此必须遵循一些基本原则,归纳起来,对各种引流的基本要求,亦即外科引流的基本原则如下:
1.通畅
所有引流术均必须以通畅为前提,才能使积聚或可能积聚的液体迅速排出体外,以减轻、消除病症,促进疾病康复。引流管切口的大小、位置、体位,以及脏器内引流的吻合口等,均可影响引流的通畅程度。
2.彻底
对较大或深部脓肿或体腔积液,引流必须彻底,才能缩短疗程,不然则病情容易迁延不愈,或愈而很快复发。为了达此目的,对脓腔内的分隔必须打通,此外,采用对口引流、双管引流、负压吸引等亦常奏效。
3.对组织损伤或干扰最小
施行任何引流术均应避免大面积组织损伤。如行脓肿切开时,应在波动最明显、与体表距离最近处施行,并尽可能避开大血管、神经及重要脏器和关节腔。选择的引流物应该对组织刺激最小、表面光滑、不易吸收,对胸腔、腹腔等部位,尤应取径路短、引流管口径适宜和避免脏器损伤的方法。
4.顺应解剖和生理要求
引流的方式符合解剖及生理要求,才能对机体损伤和干扰最小。如切口的方向应考虑术后瘢痕形成及对邻近组织的影响。各种内引流术后,其病理生理状况可能发生较大变化,故在拟定手术方案或设计引流方法时,需权衡利弊和远期效果。例如,在行胆管探查时究竟进行胆总管引流或胆囊引流,还是行间置肠袢引流,应视病情严重情况、体质与耐受力综合判定。另外,还要考虑二次手术的可能性。如果第1次引流术遗留严重的解剖关系异常,势必会增加第2次手术的困难。
5.确定病原菌
任何部位的引流液在怀疑感染时,均应做细菌涂片检查、细菌培养、药敏试验,以便确定致病菌及药物敏感谱。针对致病菌选择敏感的抗菌药物,可减少药物滥用及耐药菌的产生,提高疗效。
(二)经皮引流技术
其实经皮引流术是介入治疗的一种。经皮引流使得人们认识到,脓肿可以不需要开放即可解决。在过去,标准的外科手术是使用多个大口径的乳胶引流管。而如今能够使用小口径的导管进行经皮引流,在很大程度上是由于现在使用的抗菌药物能够有效地清除残留在脓肿壁和发炎组织中的感染源。
引流管尺寸的选择主要取决于待排出的引流液的黏稠度。在大多数情况下,8~12F的引流管就足够了。含有组织碎片或更黏稠的引流液可能需要更大的引流管。如果需要,可以通过导丝更换放置更大口径的引流管。虽然大多数脓肿可以用单根引流管排出,但是引流管的数量没有绝对限制,为了有效引流,可以尽可能多地放置引流管。
放置导管后,应尽可能抽净,并用生理盐水冲洗,直至液体畅通。刚开始操作时,应尽可能轻柔,尽量减少菌血症的可能。影像学检查可以判断是否需要重新定位导管、是否需要更换更大口径导管、是否需要放置更多引流管。对于在初始引流时即可完全排空并且与内脏没有异常连通的腔,简单的重力引流即可。如果引流液比较黏稠或者有瘘管时,应当使用负压抽吸导管。胸腔引流管需要始终进行水封。
定期检查引流管,以监测引流液的体积和性质,确保引流能够满足临床要求,并及时发现和纠正引流管的问题。建议医师或护士定期用无菌生理盐水冲洗引流管,以防止引流管堵塞,通常每天1次或数次即可。尽管纤维蛋白溶解剂(乙酰半胱氨酸等)可用于排出引流管内的纤维蛋白或血性物质,但是价值并不大。可以通过多次影像学检查来记录脓肿消退情况,并及时发现问题。有时,可能需要更换或重新放置或添加额外的引流管。影像随访并不是必需的,应通过监测临床情况和引流量来判断。
当脓肿符合消退标准时,应及时拔除引流管。脓肿消退的成功标准包括症状的消退和感染指标(发热、白细胞计数)的缓解。与引流液相关的标准包括每天引流量减少至10ml以下,以及引流液特征从脓性变成清亮。影像学标准包括脓肿消退的记录和瘘管的关闭。如果持续引流符合上述标准,则脓肿复发的可能性很小。虽然有学者建议在几天内逐步退管,但通常可以直接拔除引流管。如果引流液已经无菌了,应在24~48小时内尽快拔除引流管,减少重复感染的风险。
在过去的10年中,经皮脓肿引流的具体适应证已非常广泛,现在增加了许多以前被认为无法消除的病症,例如多个脓肿、复发脓肿、与肠道相通的脓肿和感染的血肿。但是这些疾病的引流失败率均高于单纯的脓肿。
经皮引流失败的原因包括引流液太黏稠、存在蜂窝组织炎或坏死的碎屑组织。更换大口径引流管或者经常冲洗管路偶尔可以解决。影像学随访中,如果发现有蜂窝组织炎或坏死组织,通过使用足够数量的引流管,并使用导丝来破坏坏死组织的粘连,可实现多个脓肿的成功引流。潜在的瘘管也是引流失败的原因之一。此外,坏死性肿瘤误诊为脓肿也是原因之一。因此,需要鉴别软组织成分,必要时可以活检或液基细胞学检查,将这种风险降到最低。
(三)外科手术引流技术
任何理想的脓肿引流方法应该能够达到引流彻底、术后创面易于护理、促进愈合及不影响美观的效果。但是,根据原因、部位及条件不同,没有一种方法是完美的。一般而言,必须经由最短的途径充分切开,才能够达到彻底的引流。同时还必须破坏脓腔内的分隔和小腔,以免复发。脓肿切开后,往往需要根据脓腔的特性来决定引流的种类。较深的脓腔通常应用引流管或纱布松软填塞引流,而浅表性的缺损只需定期更换外层敷料。如果在脓腔内放置引流,可以根据习惯决定采用被动引流还是吸引引流。对于急性浅表的软组织间隙脓肿,吸引引流相对麻烦,除了在置入假体感染时仍被应用外,一般不予采用。与引流管相比,纱布填塞不易脱落,可吸收一定量的液体,而且在去除时还有可能清除一部分无生机的浅表组织。但是需要在48小时内予以更换,否则反而阻碍引流,这个问题在腹腔填塞时更为突出。脓肿切开后的冲洗,没有必要应用抗菌药物,生理盐水即已足够。
由于实用的原因,引流管在深部体腔或实质性脏器的脓肿治疗中比填塞引流常用得多。但是,无论采用哪种引流,最终目的都是闭合脓腔。对于慢性感染的切口或组织床,感染灶的冲洗有时会被采用。常用于下述情况:慢性脓胸、骨髓炎、化脓性关节炎、心包炎、腹膜炎、感染性胰腺坏死及脓肿、植入假体感染及胸骨正中切口感染等。引流管的数量、大小和类型应根据脓肿大小和脓肿内容物的特征来确定。当感染的体征和症状有所好转时,应拔除引流管。如果症状好转得比较缓慢,可以借助影像学来评估引流的充分性。
一般而言,重症患者在没有手术条件时,可以使用经皮引流进行暂时的处理,但坏死性胰腺炎相关的小网膜囊内感染积液的经皮引流效果较差。近些年,胰腺脓肿的处理更加微创化。对于胰腺脓肿和感染的胰周坏死组织的清除,可以直接经上腹切口,通过钝性和锐性分离进行清创,尽可能多地去除坏死组织,并且不会大量出血。然后可以在切口处放置引流管;如果在没有瘘的情况下,最好使用负压抽吸引流。
对于环状脓肿,可以通过剖腹探查。每个脓腔都需要彻底清除,彻底探查腔内情况,松解粘连,使其从多腔形成单一残腔,然后完全冲洗。如果脓肿腔与腹膜腔自由连通,则不需要引流管。否则,应放置合适的引流管。
对于脓肿并发复杂的憩室炎,经皮引流通常可以维持患者稳定,并能争取到手术时间。大多数患者都需要进行后续手术,一般单次手术即可。对于一些手术高风险的患者,如果引流后无症状,甚至可以不做乙状结肠切除术。影像学检查可以排除穿孔肿瘤的可能性。
对于脓肿并发克罗恩病,经皮引流治疗并非都能治愈。没有瘘管的患者通常可以通过引流治愈,但有瘘管则通常需要进行肠切除术。在需要手术的患者中,先做经皮引流可以让患者的临床症状得到改善,为后续手术提供条件。
与直肠或阴道接触的低盆腔脓肿可通过这些器官进行超声引导下的切开引流。目前这类引流的经验越来越多,而且效果显著且耐受良好。这种方法在治疗输卵管脓肿并发盆腔炎中,也是有效的,并且可以避免子宫和卵巢的切除。
阑尾脓肿的处理取决于疾病的持续时间和患者的条件。在症状短暂的年轻患者中,可以选择手术治疗,成功率高。但是对于不具备手术条件的老年患者,如果脓肿的定位定性是明确的,更应该选择经皮引流,而不是首选手术外科感染引流的决策示意图见图1。
无论何种方式的引流,其根本的目的都是希望能够迅速而有效地清除脓腔内容物,以达到治疗目的。经皮引流和外科引流还是有一定的原则和适应证可以遵循的。
1.经皮引流需要满足以下要求:
(1)有一个形成良好成熟的、单一腔隙脓肿。
(2)能够建造安全的经皮通路。
(3)外科医师和放射科医师共同评估患者情况,以便作出正确的判断和决定。
(4)如果引流失败或出现并发症,可立即进行手术。
2.开放式外科引流的适应证如下:
(1)无法安全地进行经皮引流。
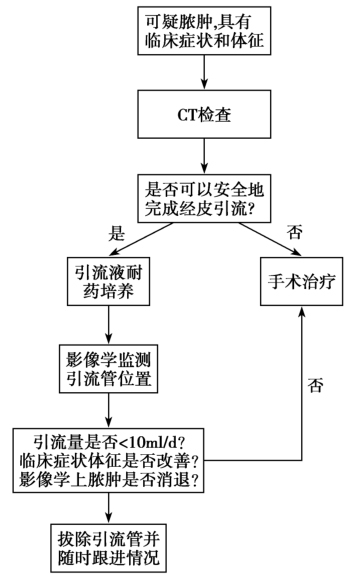
图1 外科感染引流的决策示意图
(2)经皮引流失败。
(3)存在胰腺脓肿或癌性脓肿。
(4)肠瘘严重。
(5)较小的脓肿。
(6)存在多个孤立的无交通的脓肿。
主任医师、博士研究生导师。美国Mayo Clinic(梅奥诊所)以及UCLA(加州大学洛杉矶分校)访问学者。毕业于北京协和医学院8年制,获得医学博士学位。在国内外杂志发表学术专业论文近50篇,参与编写及翻译专著3部。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
1.江玉,和中浚.古代外科清创疗法的发明创造价值[J].中华中医药杂志,2011,26(2):378-380.
2.ANGHEL E L,DEFAZIO M V,BARKER J C,et al.Current Concepts in Debridement:Science and Strategies[J].Plast Reconstr Surg,2016,138(3 Suppl):82S-93S.
3.STROHAL R,DISSEMOND J,JORDAN O’BRIEN J,et al.EWMA document:Debridement.An updated overview and clarification of the principle role of debridement[J].J Wound Care,2013,22(1):5.
4.郑磊,许淼.自制冲洗引流装置在糖尿病患者腹部切口感染治疗中的应用[J].糖尿病新世界,2017,20(5):62-63.
5.何明元.现代外科引流技术的进展[J].求医问药:学术版,2012,10(5):237-238.
6.夏穗生.重视外科引流的应用[J].中国实用外科杂志,1998,18(4):3-4.
7.王鹏志.引流在外科的临床应用[J].中国实用外科杂志,1998,18(4):197-198.
8.李玉民,毛杰.腹腔引流在外科感染防治中的合理应用[J].中国实用外科杂志,2016,36(2):143-146.
9.KASSI F,DOHAN A,SOYER P,et al.Predictive factors for failure of percutaneous drainage of postoperative abscess after abdominal surgery[J].Am J Surg,2014,207(6):915-921.
10.吴言涛.腹腔感染引流的原则[J].中国实用外科杂志,1998,18(4):15-16.
11.LEVIN D C,ESCHELMAN D,PARKER L,et al.Trends in Use of Percutaneous Versus Open Surgical Drainage of Abdominal Abscesses[J].J Am Coll Radiol,2015,12(12 Pt A):1247-1250.
12.NORMAN G,ATKINSON R A,SMITH T A,et al.Intracavity lavage and wound irrigation for prevention of surgical site infection[J].Cochrane Database Syst Rev, 2017, 10 ( 10):CD012234.
13.裘华德,王彦峰.负压封闭引流技术介绍[J].中国实用外科杂志,1998,18(4):41-42.
14.程银忠,王伟鹏,于洪亮,等.持续负压封闭引流-冲洗技术在治疗感染创面中的应用[J].中国美容医学,2013,22(3):331-334.
15.钟晓红,王明刚,余刚,等.负压封闭引流联合持续冲洗技术治疗严重感染创面的临床效果[J].安徽医学,2013,34(10):1452-1454.
16.陈凯,王淮玲,章海波,等.改良封闭式负压引流技术在治疗外科感染性伤口中的应用[J].中国实用医药,2012,7(8):61-62.








 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
