侵袭性真菌病(invasive fungal disease,IFD),又称侵袭性真菌感染(IFI),是指真菌侵入人体组织、血液,并在其中生长繁殖导致组织损害、器官功能障碍和炎症反应的病理改变及病理生理过程。ICU内IFI的发生率呈逐年上升趋势,约占医院获得性感染的8%~15%。最常见的病原菌是以念珠菌为主的酵母样真菌和以曲霉为主的丝状真菌,分别占70%~90%和10%~20%。本章主要介绍侵袭性念珠菌病。
侵袭性念珠菌病是指念珠菌属的血流感染(即念珠菌血症)以及伴或不伴念珠菌血症的深部念珠菌感染,如腹腔内脓肿、腹膜炎或骨髓炎(骨的感染)等。念珠菌属是人体正常菌群,存在于人体的皮肤、上呼吸道、肠道和阴道黏膜上。至少15种不同的念珠菌可致病,但大多数侵袭性感染是由特定的5种念珠菌病原体引起的:白色念珠菌、光滑念珠菌、热带念珠菌、近平滑念珠菌和克柔念珠菌。
重症患者由于病情危重,需进行各种有创监测,并应用广谱抗菌药物、糖皮质激素和免疫抑制剂等,另一方面,患者由于器官功能不全甚至衰竭,导致机体免疫系统功能受损,因此,该群体是念珠菌感染的高危人群,其感染率逐年攀升,且病死率较高。
美国感染病学会(IDSA)于2004年1月发布了侵袭性念珠菌病和黏膜念珠菌病的诊疗指南,并于2009年进行了修订。2016年,IDSA进一步更新并发布了新的临床实践指南,其内容涵盖了念珠菌血症及重症侵袭性念珠菌病等多种临床情况。
侵袭性念珠菌病缺乏特异的临床症状与体征,致使早期诊断困难。当患者出现抗细菌治疗无效的不明原因发热时,应考虑侵袭性念珠菌病的可能。本病的确诊有赖于无菌体液培养或组织病理学检查,然而这些方法的可靠性受到临床医师送检的敏感性、取材经验及检测水平的影响。更关键的是,还需考虑重症患者的病情是否能接受或有条件进行培养,尤其是组织病理学检查。
一、血培养
血培养阳性是确诊重症侵袭性念珠菌病的最常用依据,然而,通过尸体解剖确诊的侵袭性念珠菌感染中,仅有21%~70%血培养念珠菌阳性,平均仅为38%,并且与取样频率和抽血量密切相关,这意味着通过血培养诊断侵袭性念珠菌感染可能有近一半的患者被漏诊。增加采样频次、血培养抽血量及使用专门的含选择性培养基的真菌血培养瓶可提高念珠菌血症培养的阳性率。血培养应每天或隔天进行,以确定念珠菌血症转阴的时间。
二、组织病理
对于深部及皮下组织的真菌感染,组织病理是诊断的“金标准”。对于非念珠菌血症性的侵袭性念珠菌病,念珠菌培养阳性和/或来自无菌部位(如腹内和胸内)的组织病理阳性是确诊的重要依据。来自正常无菌部位的组织或细胞学标本首先应进行显微镜检查(荧光增白剂染色为佳),同时应利用特殊真菌染色进行组织病理学检查以辅助诊断。常用的染色方法中,高二氏乌洛托品硝酸银染色可特异性识别真菌细胞壁中的碳水化合物,而高碘酸希夫染色能有效检测多糖和糖蛋白,这些方法共同应用可显著提高阳性检出率。
三、甘露聚糖抗原和抗甘露聚糖抗体
念珠菌属甘露聚糖抗原和抗体的检测可作为侵袭性念珠菌病(包括儿科患者和中枢神经系统感染者)的辅助诊断手段。通常,抗体在免疫系统受损且有过念珠菌血症或重度定植史的患者中出现;因此,若检测时抗体浓度未见升高,则其单独检测的阳性预测价值不高。目前,该检测方法未获美国FDA批准。
四、(1,3)-β-D-葡聚糖检测
(1,3)-β-D-葡聚糖检测(G试验)是目前使用最为广泛的念珠菌血清学检查方法。β-D-葡聚糖是侵袭性真菌感染的泛真菌标志物。当存在念珠菌、曲霉菌、其他霉菌(非毛霉菌)和肺孢子虫感染时,血液中均可检测到β-D-葡聚糖。因此,G试验不能区分念珠菌病和其他真菌引起的感染。2011—2018年的7项研究中,G试验对侵袭性念珠菌病的敏感性普遍较高(76.7%~100.0%),其中半数研究报告敏感性高于85.0%。然而,它的特异性变异度较大(40.0%~91.8%)。有多种原因可造成G试验假阳性,包括念珠菌属定植、纤维素膜血液透析、输注人体血液制品(免疫球蛋白或白蛋白)、使用抗菌药物(阿莫西林-克拉维酸盐或哌拉西林-他唑巴坦)、严重的细菌感染、手术用含葡聚糖纱布和严重黏膜炎等。在大多数研究中发现G试验阴性预测值很高,反映了G试验的高敏感性,若G试验阴性,则发生侵袭性念珠菌病(包括念珠菌血症在内)的可能性很小。
五、白色念珠菌胚芽管抗原
是念珠菌种系特异性抗原(CAGTA)试验。该抗原最初在白色念珠菌中发现,但该试验也能检测到非白色念珠菌属(包括近平滑念珠菌),但敏感性较低。与念珠菌属甘露聚糖抗原、抗甘露聚糖抗体和β-D-葡聚糖试验相比,该试验的敏感性(53.3%~74.1%)、特异性(56.5%~92.0%)均不高。
该检测针对念珠菌种系特异性抗原(CAGTA)。此抗原虽最初发现于白色念珠菌,但其检测范围可扩展至近平滑念珠菌等非白色念珠菌属,只是敏感性较低。相较于念珠菌甘露聚糖抗原、抗甘露聚糖抗体及β-D-葡聚糖检测,该试验的敏感性(53.3%~74.1%)与特异性(56.5%~92.0%)均不具优势。
六、PCR
实时PCR技术能够将念珠菌精确鉴定至种水平,具有快速、可定量及污染风险低等优势,是目前的研究热点。然而,该方法因敏感性过高易致假阳性,且缺乏标准化的操作流程,故目前尚未被采纳为侵袭性念珠菌病的常规检测方法。
七、其他检查
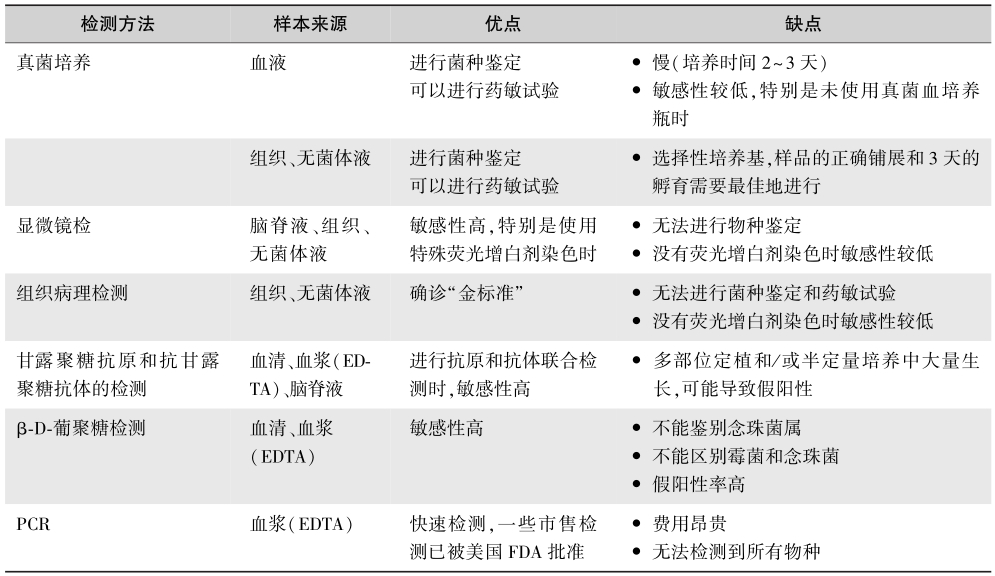
在非中性粒细胞减少的念珠菌血症患者中,远处部位的感染较少见。约有15%的患者会出现眼部受累,但仅1%~2%会发展为严重的、威胁视力的眼内炎。对于中性粒细胞减少的患者,其眼底检查应延迟至中性粒细胞数量恢复之后,因为在中性粒细胞减少或缺乏期间,视网膜和脉络膜的特征性炎症变化在临床上可能不明显。心内膜炎是念珠菌血症的一种少见并发症,但对于存在静脉注射药物成瘾、有瓣膜病或置入人工心脏瓣膜等情况的念珠菌血症患者,应及时进行超声心动图检查。各种检测方法的优缺点见表1。
表1念珠菌相关检测方法比较
黄英姿,主任医师、教授、博士生导师,现任东南大学附属中大医院执行院长。长期致力于脓毒症、急性呼吸窘迫综合征、急性肾损伤等危重症的临床与基础研究,在重症患者器官功能支持与生命维护方面形成显著特色。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系






 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
