医院获得性肺炎(hospital acquired pneumonia,HAP)是指入院时没有接受机械通气、未处于病原感染的潜伏期,而在入院48小时后新发生的肺炎。呼吸机相关性肺炎(ventilator associated pneumonia,VAP)是指气管插管或气管切开患者接受机械通气48小时后发生的肺炎。2016年IDSA/ATS发布的新的HAP/VAP指南强调HAP特指与机械通气无关的医院获得性肺炎,因此HAP患者与VAP患者分属2个不同的群体。同时,剔除了健康护理相关肺炎(healthcare-associated pneumonia,HCAP)这一类别,因为越来越多证据表明,许多HCAP患者并没有多重耐药(multidrug resistant,MDR)病原体感染的高风险。但我国2018年发布的HAP/VAP的指南仍认为VAP是HAP的特殊类型,因病情加重而接受机械通气的HAP患者仍属于HAP。重症医院获得性肺炎(severe hospital acquired pneumonia,SHAP)则是指因病情严重而需要入住重症监护病房(intensive care unit,ICU)的医院获得性肺炎,通常符合以下任一标准:①低血压;②需气管插管;③重症感染;④快速进展的肺内浸润影;⑤终末器官衰竭(图1、图2)。2018年我国新发布的HAP/VAP指南认为只要需要气管插管机械通气治疗或感染性休克经积极液体复苏后仍需要血管活性药物治疗即视为SHAP,相对于狭义的HAP,一般VAP均应视为危重症患者。
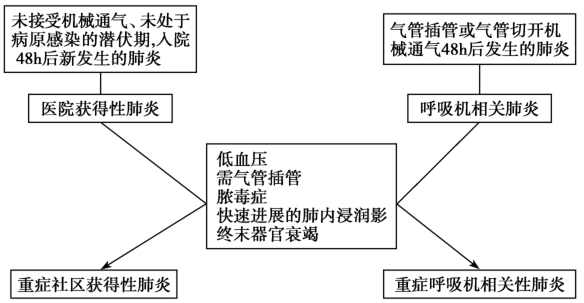
图1医院获得性肺炎/呼吸机相关性肺炎及重症医院获得性肺炎/重症呼吸机相关性肺炎定义示意图
引自:实用重症感染学.第1版.ISBN:978-7-117-31790-0.主编:隆 云 陈德昌 马朋林
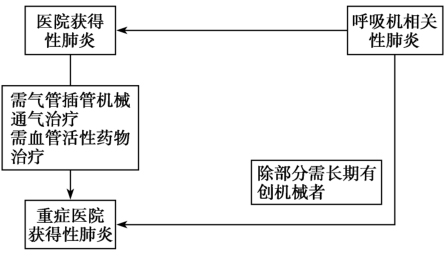
图2我国医院获得性肺炎/呼吸机相关性肺炎及重症医院获得性肺炎定义与相关关系示意图
引自:实用重症感染学.第1版.ISBN:978-7-117-31790-0.主编:隆 云 陈德昌 马朋林
一、临床诊断
HAP/VAP的临床诊断较困难,因其临床表现缺乏特异性且胸片证实的新的肺部浸润或实变影也可出现在充血性心力衰竭、肺栓塞、肺出血和肺脓肿中。此外,仅有少许病原微生物特有某些X线检查表现征象(如典型金黄色葡萄球菌感染影像可出现多灶性薄壁空洞,伴气-液平面)。目前指南大多推荐当胸部X线检查或CT检查提示新出现或进展性的浸润影、实变影或磨玻璃影,加上下列3种临床表现中的2种或以上:①发热,体温>38℃;②脓性气道分泌物;③外周血白细胞计数>10×109/L或<4×109/L时应高度怀疑HAP/VAP,并快速进展出现急性肺损伤、重症感染、感染性休克、多器官功能障碍综合征。但因临床诊断的特异性较低,往往可导致抗菌药物的过度使用。
二、严重程度评估
改良临床肺部感染评分(clinical pulmonary infection score,CPIS)包括体温、白细胞计数、气道分泌物的存在和特征、氧合指数(PaO2/FiO2)、胸部影像学表现5项指标对于VAP诊断的敏感性与特异性分别为65%、64%。2016年IDSA/ATS指南并不推荐CPIS联合临床表现来指导是否开始抗菌药物治疗或者停用抗菌治疗,但有学者提出可结合应用CPIS评分以提高HAP/VAP诊断的敏感性与特异性,低CPIS评分者可不予抗菌药物治疗,但需密切观察;患者连续3天CPIS评分<6分,可停用抗菌治疗。
APACHEⅡ由A项、B项及C项三部分组成。A项即急性生理学评分(APS),共12项生理参数,分别为:体温、平均动脉压、心率、呼吸频率、氧合指数、动脉血pH或HCO3-、血清钠、血清钾、血肌酐、血细胞比容、白细胞计数、格拉斯哥昏迷评分。前11项指标依据其偏离正常值的程度分别计为1~4分,正常为0分,第12项格拉斯哥昏迷评分越高,表示病情越轻,正常(满分)为15分,而APCHEⅡ评分越高,表示病情越重,故以15减去格拉斯哥昏迷评分实际得分后再计入APS。B项即年龄评分,从44岁以下到75岁以上人群分为5个阶段,分别评为0~6分。C项即慢性健康评分,对循环、呼吸、肝脏、肾脏、免疫系统功能严重障碍或衰竭的慢性疾病,如行急诊手术或未手术治疗者加5分,择期手术治疗者加2分。APACHEⅡ对评估病情、制订治疗方案,预测患者死亡风险,具有重大意义,已成为当前国内外危重症患者的评分系统。
序贯器官衰竭评估(SOFA)评分最初被设计用于序贯评估重症感染所致危重症患者器官功能障碍的严重程度,基于六大系统总和,包括呼吸、心血管、肝、凝血、肾和神经系统,各项分值均为0~4分。评分的增加反映出器官功能障碍的恶化,评分的平均值和最高值最能预测死亡率。2016年Sepsis 3.0最新标准强调了以器官损伤为诊断核心,即使用SOFA评分评价感染导致的器官衰竭严重程度。定义更新的意义在于使脓毒症的定义更适应于病理生理学、检验学和流行病学,从而让医师知道感染何时不再仅仅是感染,而会发展到更严重的后果。对于非ICU患者,快速SOFA(qSOFA)评分简便快捷,预测住院病死率优,相比SOFA评分更具优势。qSOFA评分由意识改变、收缩压≤100mmHg和呼吸频率≥22次/min构成,评分>12分时,应警惕危重症的发生。
三、病原学诊断
临床诊断HAP/VAP后,应积极留取标本行病原学检查,以指导抗菌药物的应用。但应强调尽量在抗菌药物应用前获取病原学标本,因为采集标本前48小时已使用新的抗菌药物可能导致假阴性结果,从而使患者未能得到及时有效的治疗。
下呼吸道标本的获取途径包括侵袭性技术[如支气管镜保护性样本刷(bronchoscopic protected specimen brush,B-PSB)、支气管镜支气管肺泡灌洗(bronchoscopic bronchoalveolar lavage,B-BAL)、盲法支气管取样(blind bronchial sampling)和非侵袭性技术[如合格痰液、鼻咽拭子、气管内抽吸物(endotracheal aspirate,ETA)等]。采用侵袭性定量培养结果低于诊断阈值时(BAL<104CFU/ml、PSB<103CFU/ml)指导停用抗菌药物治疗可能减少抗菌药物的暴露,从而减少抗菌药物耐药及二重感染的发生。但荟萃分析显示无论标本是侵袭性还是非侵袭性获得的,以及培养是定量还是半定量进行的,临床预后都是相似的(包括机械通气时间、ICU的住院时间及死亡率等),且应用侵袭性技术取材过程中可能损害患者的气体交换,特别是对于严重急性呼吸窘迫综合征及感染性休克的患者。所以,对于HAP患者建议优先通过非侵袭性方法留取呼吸道标本及半定量培养;而对于经验性治疗无效、疑似特殊病原菌感染或采用常规方法获得的呼吸道标本无法明确致病菌时可通过侵入性方法获取标本行微生物学检查。对于情况较稳定的VAP患者,由于人工气道提供了有利条件,可通过侵入性方法采集标本,特别是在应用抗菌药物之前采集标本。另外需鉴别上述方法培养到的病原微生物是致病菌还是定植或污染,除根据传统的诊断阈值区分外,还要综合评估宿主情况(如免疫状态、基础疾病及目前的临床表现等)、近期抗菌药物使用情况及针对该病原菌治疗后临床症状是否改善、气道分泌物涂片镜检是否存在白细胞吞噬现象等。此外HAP/VAP合并胸腔积液时可行胸腔穿刺抽液培养,HAP/VAP特别是SHAP发展至脓毒症时也可采用血液培养帮助诊断病原微生物。
四、感染相关生物标志物
传统的细菌感染生物标志物,包括外周血白细胞(WBC)、红细胞沉降率(ESR)、中性粒细胞碱性磷酸酶(NAP)积分、内毒素水平等,其或因影响因素较多、特异性不高,或因操作相对繁琐,目前临床应用价值有限。C反应蛋白(CRP)是目前在临床广泛应用的细菌感染生物标志物,作为敏感的炎症指标,CRP检测快速、便捷,其升高幅度与感染或炎症严重程度呈正相关;CRP检测还可辅助区分细菌感染和病毒感染。
降钙素原(PCT),是一种功能蛋白,是降钙素合成过程中的中间产物,是无激素活性的降钙素前肽物质。正常情况下,PCT由甲状腺C细胞产生与分泌,在健康人血液中浓度非常低,通常小于0.05ng/ml。在细菌感染诱导下,PCT可在全身产生并释放入血液循环,2~3小时即可检测到,感染后12~24小时左右达到高峰,是感染和重症感染的标记蛋白。当PCT截断值定为1.1μg/L时,早期识别重症感染的敏感性为77%,特异性为79%。2017年《感染相关生物标志物临床意义解读专家共识》指出,PCT对严重细菌感染的早期诊断、判断病情严重程度、预后、评价抗感染疗效、指导抗菌药物应用等方面都具有较高的临床价值,且对全身与局部感染具有较高诊断价值,是判断重症感染的重要工具。
白细胞介素-6(IL-6)是参与重症感染等的重要炎症介质,在感染发生后很快释放入血,可作为感染程度的指标。在炎症反应中,IL-6的升高早于其他细胞因子,也早于CRP和PCT,2小时即达峰值且持续时间长,因此可用来辅助急性感染的早期诊断。日本指南推荐将IL-6用于重症感染辅助诊断,截断值高于1000pg/ml可诊断为重症感染。
各种抗体测定:检验科有多种病原抗体测定,如肝炎、肺炎支原体等。IgM抗体阳性为早期诊断指标,IgG型抗体出现于恢复期,可持久存在。
髓样细胞表达的可溶性触发受体1(soluble triggering receptor expressed on myeloid cells,sTREM-1),免疫球蛋白超家族的成员,其在细菌或真菌侵袭的中性粒细胞和单核细胞浸润组织上强烈表达,但其在非感染性炎症反应中也可能升高。研究表明,支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)中sTREM-1诊断HAP/VAP的敏感性与特异性分别为84%、49%。
没有任何一个生物标志物是绝对敏感又绝对特异的,不能单凭某个生物标志物的改变来诊断疾病,只有结合、参照患者的临床表现与其他实验室检查结果,才能做出正确的判断。多个指标的联合检测可提高对感染性疾病的早期诊断率和预后判断价值。
五、分子生物学检测
传统微生物检测技术(如痰培养、血培养等)对于微生物的鉴定至少需24小时,而对于药敏分析至少需48小时,而对于临床疑诊HAP特别是SHAP者应尽快开始抗菌药物治疗,故其培养结果的滞后性可能导致抗菌药物的不合理使用。另外先前抗菌药物的暴露,以及难培养的MDR菌感染率的上升减少了传统微生物培养技术的阳性率,故一些能快速检验且不受抗菌药物使用影响的分子生物学技术如聚合酶链反应(polymerase chain reaction,PCR)、二代测序技术(next-generation sequencing technology,NGS)、宏基因组学技术等逐渐发展起来。
1.PCR
最近的一些PCR试剂盒不仅允许病原体鉴定,而且还可以揭示一些常见耐药基因的存在,抗菌药物的使用并不影响PCR诊断的准确性。但是PCR试剂盒可能并不能包含所有的病原菌与耐药基因。
2.宏基因组学
宏基因组学是指对样本中所有基因组进行测序,这些技术运用于HAP/VAP中即可以实现检测所有的病原菌及其耐药基因及导致耐药的一些突变基因。但是其在HAP/VAP的呼吸样本中应用还有一些问题待解决,如外来基因的处理、相对量与绝对量的问题、耐药基因与病原菌联系的建立问题等。
重症医学科副主任,教授,主任医师,对各种临床危重病有丰富的诊疗经验,特别在肺保护通气策略和困难撤机方面,主要研究方向是ARDS和呼吸力学。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系






 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
