50岁男性,因咽部疼痛、不适感10个月,声音嘶哑半年,饮水呛咳伴呼吸憋闷1个月余住院治疗。如何进行综合治疗?
【病例简介】
患者男性,50岁。因咽部疼痛、不适感10个月,声音嘶哑半年,饮水呛咳伴呼吸憋闷1个月余住院治疗。患者10个月前即有咽部疼痛、不适感,未予在意。近半年出现声音嘶哑,呈持续性,伴有咳嗽,偶有痰中带血,自行口服消炎药物治疗,无改善。1个月前出现呼吸憋闷及饮水呛咳,吞咽有明显阻挡感,当地医院就诊考虑为咽喉肿瘤,活检病理示鳞癌。考虑肿瘤侵犯范围广,行气管切开术缓解呼吸困难。为进一步诊治转来本院。患者发病以来饮食量少,体重减轻约5kg。电子喉镜检查示左梨状窝菜花样肿物,累及左杓会厌皱襞、左侧半喉,左声带固定,向外累及咽侧壁部分下咽后壁,向下累及环后区及颈段食管。双侧颈部多发肿大、质硬淋巴结。本院门诊以下咽癌收入院。既往吸烟25余年,约20支/日;饮白酒25年,约1斤/天;否认遗传性家族史。
【影像学及特殊检查】
1.2017年11月10日电子喉镜
检查所见:左梨状窝菜花样肿物,累及左杓会厌皱襞及左侧半喉,左声带固定,肿瘤向外累及咽侧壁及部分下咽后壁,向下累及环后区。
2.活检病理
(左梨状窝)鳞状细胞癌。
3.颈胸强化CT检查
①下咽部左梨状窝区可见软组织密度影,增强扫描可强化,向内累及左侧半喉,侵犯会厌前间隙、声门旁间隙,肿瘤侵透甲状软骨板、舌骨、累及咽侧壁及下咽后壁(图1、图2),向下累及环后区及颈段食管,向外侵犯喉外肌肉及颈前软组织。颈动脉鞘周围多枚肿大淋巴结,部分融合,边界不清,与咽喉肿瘤及颈前肌肉融合,右侧甲状腺受侵(图3),颈内静脉闭塞(图4),颈总动脉与肿瘤边界不清。右侧颈鞘周围也可见多枚肿大淋巴结,增强扫描可见强化。②双肺纹理增粗,双肺野及纵隔内未见异常。
影像学诊断:符合下咽部恶性肿瘤累及喉,双颈部多发淋巴结转移表现。

图1下咽部左梨状窝区可见软组织密度影,增强扫描可强化

图2向内累及左侧半喉,侵犯会厌前间隙、声门旁间隙,肿瘤侵透甲状软骨板、舌骨、累及咽侧壁及下咽后壁
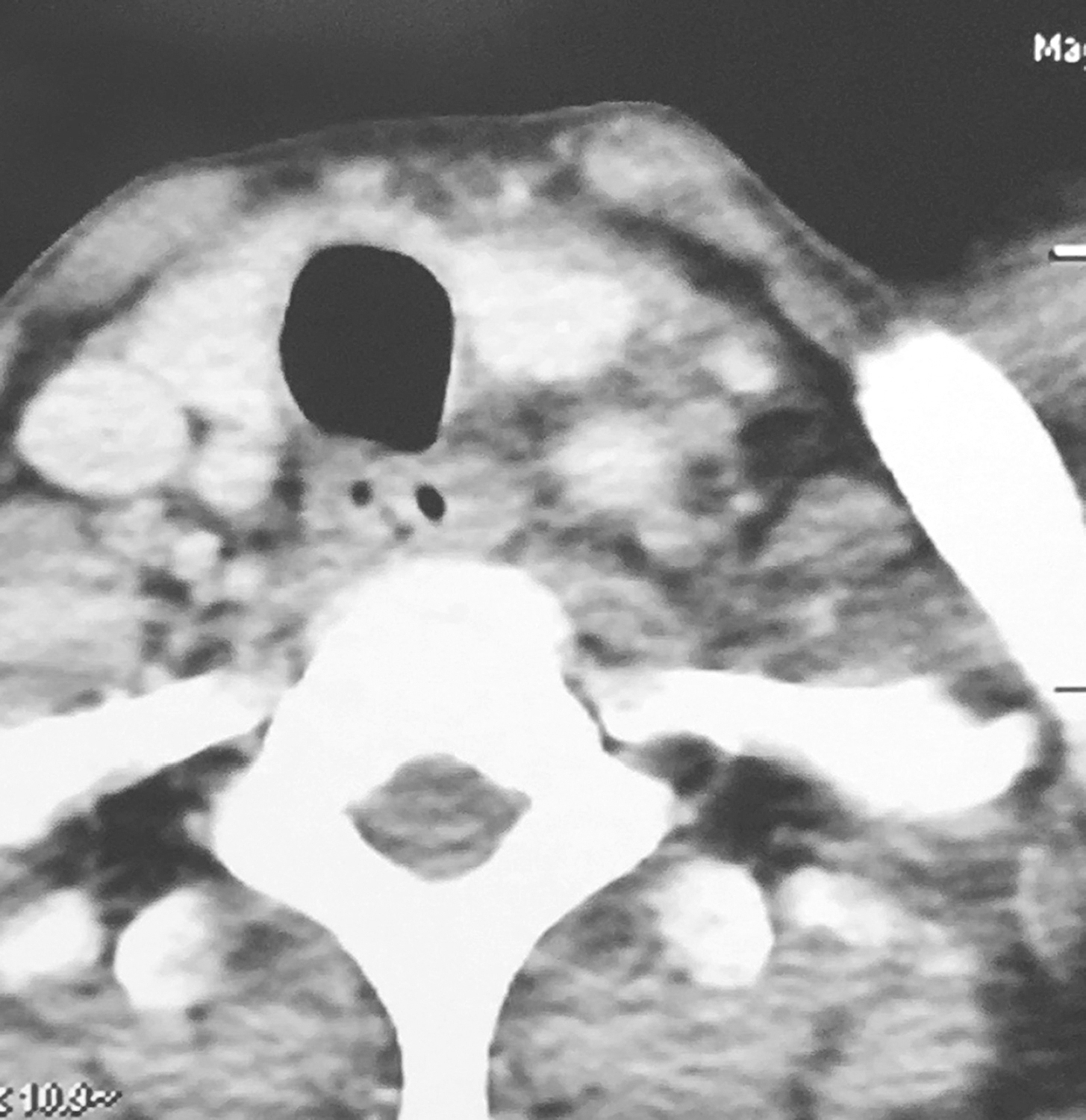
图3颈胸部增强CT示颈动脉鞘周围多枚肿大淋巴结
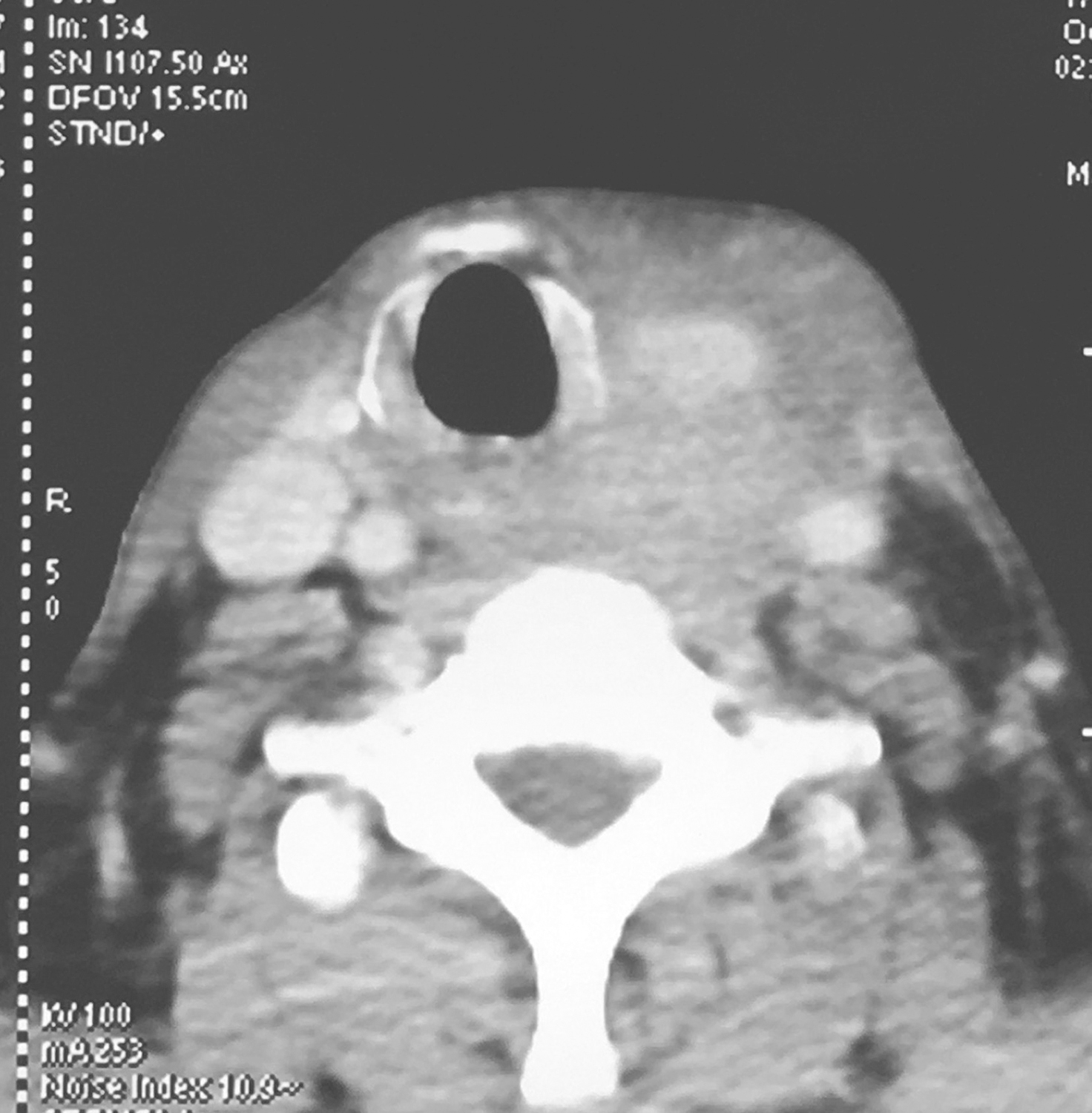
图4颈胸部增强CT示颈内静脉闭塞
【入院诊断】
下咽癌双颈淋巴结转移(T4N2cM0)。
【病程记录】
2017年11月13日多学科诊疗(multi-disciplinary team,MDT)查房意见汇总:
患者一般情况尚可,肿瘤局部侵犯范围广泛,喉功能保留困难,综合治疗目的在于肿瘤降期,提高局部控制率,为彻底切除肿瘤延长患者的生存时间提供最佳方案。建议先行计划性同步放化疗,待放疗中期再进行评估,确定挽救性手术方案。向患者家属交代病情及手术风险,家属表示理解并同意先行术前计划性放疗。
【治疗经过】
1.患者完成体模制作,CT下模拟定位,于2017年11月20日开始下咽病灶+颈部Ⅰ~Ⅴ区淋巴引流区域调强放疗(DT 50Gy/25f),同时放疗期间每周二行尼妥珠单抗靶向治疗,于2017年11月21日及2017年12月12日行2周期同步化疗,具体方案为PF(顺铂和5-氟尿嘧啶):顺铂(DDP)40mg,第1~3天;氟尿嘧啶(5-FU)1.0g,第1~5天。同时给予保肝、止吐对症处理及营养支持。
2.放化疗结束后行颈胸强化CT,见患者原发灶及颈部淋巴结退缩较明显,达到小PR,颈部转移淋巴结与颈动脉鞘粘连减轻(图5)。入住头颈外科行计划性放疗后挽救性手术治疗。

图5颈胸部增强CT示患者原发灶及颈部淋巴结退缩较明显,颈部转移淋巴结与颈动脉鞘粘连减轻
3.2018年1月19日行左颈部根治性淋巴结清扫+右颈侧颈清扫+全喉全下咽颈段食管切除+左侧甲状腺切除+游离空肠移植术:更换气管插管,静脉给药全麻。患者取仰卧位,肩下垫枕,置头圈,头后仰。置胃管,导尿。消毒颈、胸、腹部术区皮肤,铺无菌巾。取颈部大U形切口,两侧至胸锁乳突肌前缘后沿其向耳后延伸。依次切开皮肤、皮下组织及颈阔肌,分离皮瓣,护皮固定。
左颈根治性淋巴结清扫+右颈侧颈清扫:解剖分离左侧颈外静脉备用。沿下颌骨下缘解剖面神经下颌缘支,保留面动脉备用。沿颌下腺包膜分离,切除颌下腺并清扫颌下淋巴结,切断二腹肌,切除腮腺尾部,向后切断胸锁乳突肌上端附着。解剖舌下神经,锐性解剖颈鞘,结扎颈内静脉及分支,锐性剥离颈总动脉及颈内、外动脉,结扎切断甲状腺上动脉,显露迷走神经。沿颈鞘向后分离至椎前筋膜,切断副神经,切断颈丛分支,沿椎前筋膜表面向后掀起。下方于锁骨头上方切断胸锁乳突肌下端附着,解剖颈静脉角,结扎胸导管,解剖颈横动脉,显露膈神经及臂丛神经,沿椎前筋膜表面向后分离至斜方肌前缘。清扫左侧Ⅰ~Ⅴ区颈淋巴结及脂肪结缔组织。后至斜方肌前缘,下至锁骨,深面至椎前筋膜浅层。同法行右颈淋巴结侧颈清扫,清扫Ⅱ~Ⅳ区颈淋巴结及脂肪结缔组织,保留颈内静脉、胸锁乳突肌及副神经(图6、图7)。
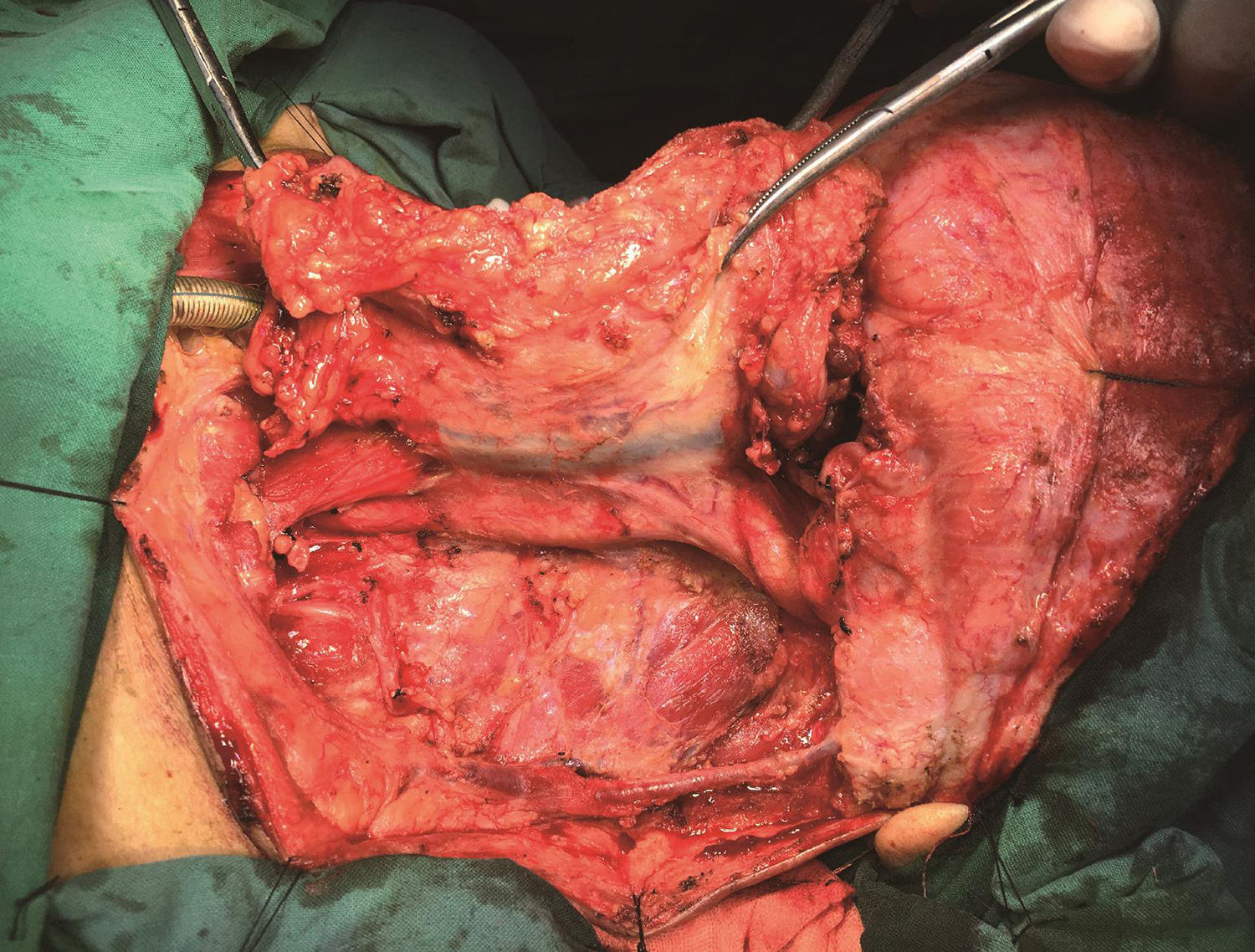
图6左颈根治性淋巴结清扫+右颈侧颈清扫

图7右颈清扫Ⅱ~Ⅳ区淋巴结及脂肪结缔组织后
肿瘤切除:沿正中白线切开,胸骨上窝水平切断左侧舌骨下肌群,切断甲状腺峡部,结扎切断左侧甲状腺周围血管,清扫上纵隔及双侧气管食管沟淋巴结。切断舌骨上下肌群,切除舌骨,结扎喉上动静脉,经舌骨入路,切开咽腔前壁。以艾利斯钳夹会厌尖部并牵向前,切开双侧会厌咽皱襞及咽侧壁,扩大切除左侧扁桃体,向上至鼻咽部。下方于原气管切开处下方2环处横断。分离气管与食管间隙,探查下咽肿瘤下缘,于肿瘤下缘处3cm处切开食管。食管残端暂时封闭,沿椎前筋膜将气管、食管一并掀起,将全喉、全下咽、颈段食管、左侧甲状腺及左侧舌骨下肌群一并切除。沿双侧颈内动脉向上分离,显露交感神经干,清扫双侧咽后淋巴结,上至颅底(图8)。
游离空肠移植:取剑突下腹部正中切口,逐层切开进腹,十二指肠悬韧带下方约25cm截取长约15cm肠管,保护系膜血管弓,保留一根肠系膜动脉及一根静脉。沿肠管顺蠕动方向移入颈部,肠系膜铺于左侧,覆盖左侧颈动脉。行肠系膜动脉与面动脉端端吻合,肠系膜静脉与颈外静脉端端吻合,观察肠管血运良好。调整血管及系膜位置,将两端多余肠管切除。导入胃管,肠管上下端分别与口咽切缘及颈段食管切缘端端吻合,外层加固一层(图9)。

图8显露交感神经干,清扫双侧咽后淋巴结
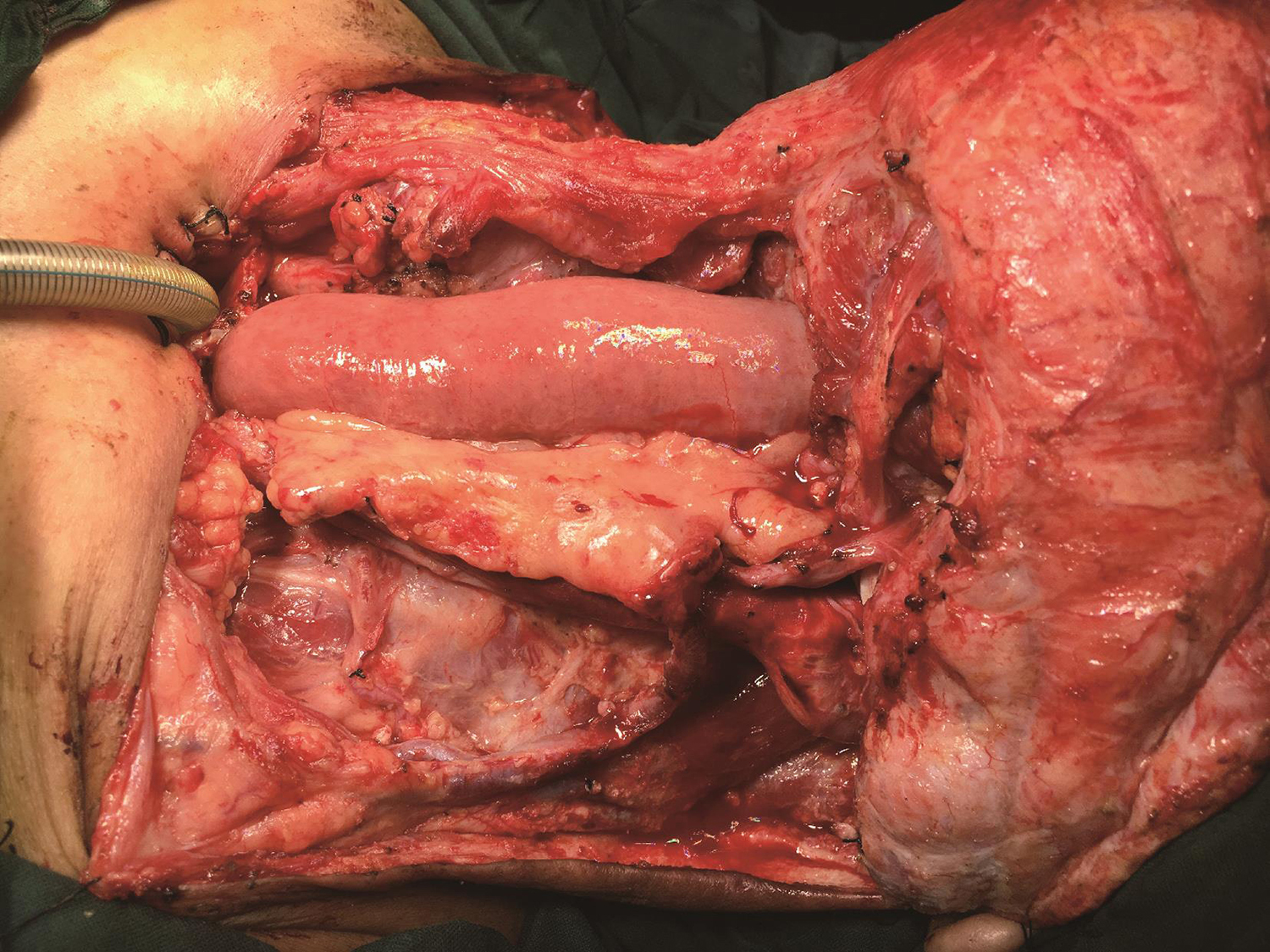
图9吻合空肠后
气管于颈前造瘘。充分止血后,生理盐水、碘伏冲洗术腔,双侧颈部各放置负压引流管两根,清点器材敷料无误,逐层缝合切口。留置肠管观察窗。全麻清醒后,更换为硅胶全喉气管套管。
【术后处理】
1.气管切开术后护理常规,心电监护生命体征至平稳。
2.每6小时通过观察窗观察空肠血运情况,5天后封闭观察窗。
3.术后24小时酌情鼻饲温盐水,排气后鼻饲流质饮食。
4.术后48~72小时观察颈部引流量,每日少于15ml可拔除引流管。
5.术后10天经口进半流质饮食。
【术后病理】
(下咽)鳞状细胞癌,癌组织部分退变坏死并显著多核巨细胞反应。
左颈部淋巴结(3/34)、右颈部淋巴结(0/33)、左咽后淋巴结(0/2)、双气管食管沟均未查见转移癌,切缘未查见癌。
pTNM分期:下咽癌(左梨状窝区pT4N2bM0)。
【专家点评】
1.下咽癌临床晚期(Ⅲ、Ⅳ)者约占80%,对晚期下咽癌均需综合治疗。目前主要的治疗方式包括术前诱导化疗、同步放化疗+手术,手术+术后辅助放疗/放化疗,术前计划性放疗+手术等,靶向治疗在下咽癌综合治疗中,尤其在复发及转移患者的作用也渐受到重视。
2.对于局部晚期的T4a下咽癌病例,手术+术后辅助放疗/放化疗仍为治疗的首选模式,但对于肿瘤外侵明显,颈部转移灶广泛,肿瘤与颈动脉、颈前软组织及椎前肌肉广泛粘连者,采用术前计划性放疗/同步放化疗对控制肿瘤生长趋势,获得更好的手术安全界限,提高局部控制率有较好作用。本例患者在进行术前计划性同步放化疗后,肿瘤虽仍有残留,但与颈总动脉、椎前肌肉等重要结构粘连减轻,根治手术仍按放疗前范围进行,以获得更好的局部控制率。
3.术前放疗50Gy后,进行游离空肠移植修复,我院经验显示并不影响空肠成活率,术后发生咽瘘、吻合口狭窄等并发症的概率无明显增加。
4.我院既往资料显示,下咽癌患者发生咽后淋巴结转移的概率在17.7%左右,对于下咽后壁癌,T3~T4期梨状窝癌,颈部N2b以上淋巴结转移者,均应重视行咽后淋巴结清扫,提高下咽癌的颈部控制率及总体生存率。
5.随访中要注重对患者术后情绪及精神状态的关注,并进行积极干预与引导。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
