子宫肉瘤多见于绝经前后妇女,肉瘤可发生在子宫体和子宫颈,以体部为多见。
一、病理
子宫肉瘤病理分为子宫平滑肌肉瘤、子宫内膜间质肉瘤、子宫恶性中胚叶混合瘤,以子宫平滑肌肉瘤最多见。
1.大体检查
子宫平滑肌肉瘤大体以肌壁间多见,可见清楚假包膜,也可弥漫生长,与肌层界限不清,切面软,呈鱼肉状,典型漩涡结构消失。子宫内膜间质肉瘤大体可见肿瘤形成息肉状或结节状,自子宫内膜突向宫腔或突至宫颈口外,切面呈鱼肉状、棕褐色至黄色,肌层和子宫外盆腔血管内有蚯蚓样瘤栓。
子宫恶性中胚叶混合瘤大体可类如内膜间质肉瘤,肿瘤不同程度侵入肌层,甚至深肌层。
2.镜下特征
子宫平滑肌肉瘤具平滑肌细胞增生,排列紊乱,漩涡状结构消失,细胞形态不一,核异型明显,核分裂象多。子宫内膜间质肉瘤可见瘤细胞像增殖期子宫内膜间质细胞,大小一致,核分裂≤3~5/10HFs,肿瘤内血管多,肿瘤沿血管、淋巴管生长,呈舌状浸润平滑肌组织。子宫恶性中胚叶混合瘤镜下可见癌和肉瘤混合存在,肉瘤成分同源性和异源性,肿瘤可侵及肌层、宫旁及盆腔血管可有瘤栓。
二、临床表现
子宫平滑肌肉瘤平均发病年龄为50岁,年轻患者较绝经后患者预后好,子宫内膜间质肉瘤发病平均年龄也为50岁,而子宫恶性中胚叶混合瘤多发生于绝经后妇女,平均年龄为57岁。症状为不规则阴道流血、月经量增多、腹痛、子宫增大迅速;也有息肉样肿物,合并感染时有臭味的阴道分泌物,也有肥胖、高血压、糖尿病等伴发。
三、诊断
病史、体征、临床表现。辅助诊断为诊刮、彩色多普勒超声检查、CT、MRI等。确诊则依靠病理检查。
四、临床分期
一般按照国际抗癌联盟(Union for International Cancer Control, UICC)和美国癌症联合委员会(American Joint Committee on Cancer, AJCC)标准进行临床分期,近来也有人主张按1988年国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO)子宫内膜癌手术病理分期标准。
1.UICC-AJCCS分期标准
Ⅰ期:肿瘤局限于宫体。
Ⅱ期:肿瘤已累及宫颈。
Ⅲ期:肿瘤已超出子宫,侵犯盆腔其他脏器及组织,但仍局限于盆腔。
Ⅳ期:肿瘤超出盆腔,侵犯上腹腔或已有远处转移。
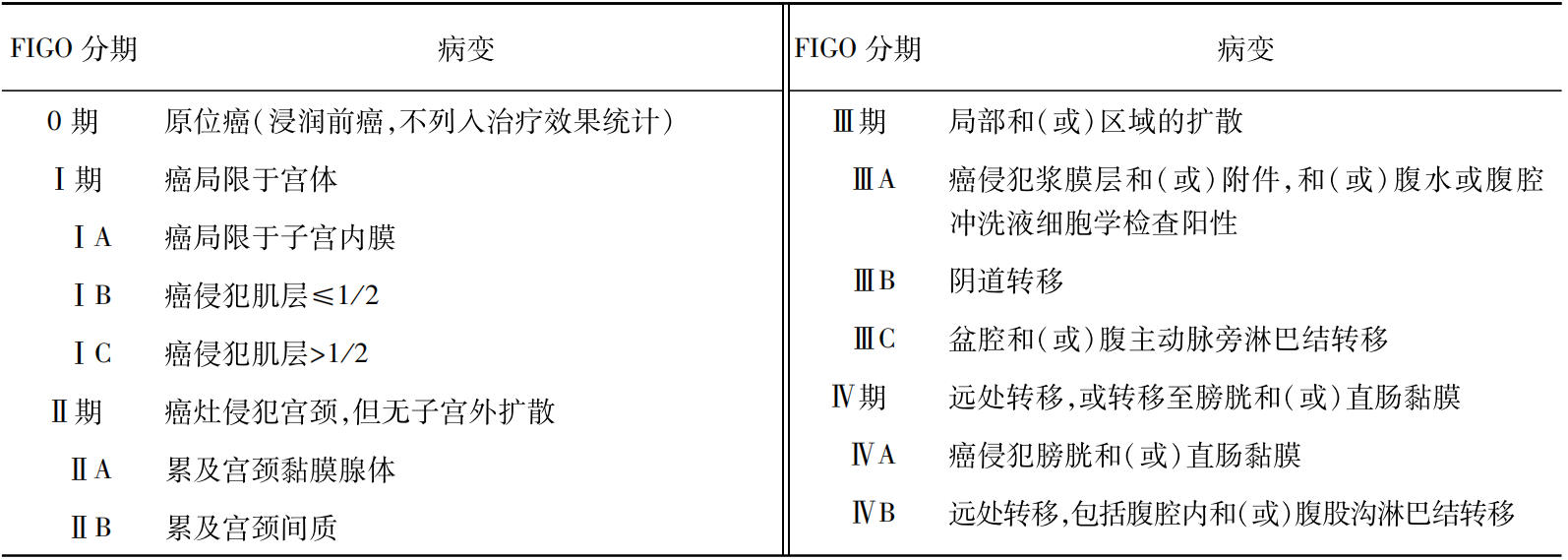
2.1988年FIGO手术病理分期
见表1。
表11988年FIGO手术病理分期
五、治疗
1.手术治疗
手术治疗主要适用于Ⅰ、Ⅱ期患者,无严重内科疾患,术中应探查盆、腹腔淋巴结有无肿大。探查前常规腹腔冲洗液送细胞学检查。手术范围为全子宫及双附件切除术、盆腔淋巴结和腹主动脉旁淋巴结切除术,若宫颈受累则按宫颈癌手术要求,行广泛子宫切除术。有关淋巴结和卵巢是否切除持不同观点。子宫恶性中胚叶混合瘤手术方式多主张参照卵巢癌。
2.化疗
(1)子宫平滑肌肉瘤化疗
1)HDE方案
Hu(羟基脲)500mg 口服,每6小时一次,第1天
DTIC(氮烯米胺)700mg/m2 静滴,第2天
VP16(依托泊苷)100mg/m2 静滴/腹腔滴入,第2~4天
间隔3周重复化疗。
2)DD方案
DDP(顺铂)75mg/m2 静滴
DNR(柔红霉素)40mg/m2 静滴
一日化疗,间隔3周重复化疗,应用DDP须水化。
3)VAC方案
(2)子宫内膜间质肉瘤化疗
1)低度恶性者
以DDP为主联合化疗 DDP 25mg/m2 静滴第1天
或以IFO为主联合化疗 IFO(异环磷酰胺)1.5g/m2第1~5天
每3周重复。
2)高度恶性者采用IAP方案
IFO 4g/m2 静滴
(美司钠0.8g/m2 化疗后0、4、8小时分3次静注)
ADM(多柔比星)30~40mg/m2 静滴
DDP 75mg/m2 静滴/腹腔滴入
一日化疗,每3周重复。
3)子宫恶性中胚叶混合瘤化疗
IPV方案:
IFO 1.5g/m2 静滴
(美司钠 0.3g/m2 化疗后0、4、8小时分三次静注)
DDP 60~75mg/m2 静滴
VP16 100mg/m2 静注/腹腔滴入
为1日化疗,每3周重复一次。
DD方案:同子宫平滑肌肉瘤化疗。
3.放疗
子宫平滑肌肉瘤对放疗敏感性较低,对复发或转移者可行姑息性放疗;放疗对子宫内膜间质肉瘤者效果较其他两种肉瘤效果为好。对Ⅱ期以上者放疗可减少局部复发,延缓复发时间。
2015年NCCN子宫肿瘤诊治指南(第2版)有关子宫肉瘤的治疗:
1.术前处理及治疗方式 大致可分为经全子宫或次切±双附件切除后确诊、经活检、肌瘤剔除后确诊肉瘤。
(1)经全子宫或次切±双附件切除后确诊者:首先专家会诊,行胸、腹、盆腔CT或MRI或PET-CT检查。若行粉碎切除或存在宫颈,则考虑再次手术;若输卵管或卵巢保留也考虑再次手术,尤对子宫内膜间质肉瘤者,术后根据病理及分期再相应处理。
(2)经活检或肌瘤挖出术确诊者或其他任何方法确诊者:首先病理专家会诊,行胸、腹、盆腔CT或MRI或PET-CT检查,若局限子宫则行全子宫±双附件切除(生育年龄者可个体化是否要保留卵巢)。术中发现子宫外病灶则相应个体化手术切除病灶,术后根据肿瘤组织学和分期作相应处理;若已知或可疑有子宫外病变,可根据症状、病变范围及可切除性选择是否手术,若手术则行全子宫+双附件+转移灶切除。若未手术,根据病理及分期作相应处理。若患者不宜手术则行盆腔外照射放疗±阴道后装放疗和(或)化疗或激素。
2.术后处理
(1)子宫内膜间质肉瘤(ESS)
1)Ⅰ期可选择观察或激素治疗。
2)Ⅱ~Ⅲ、ⅣA期行激素±肿瘤靶向放疗。
3)ⅣB期行激素±姑息放疗。
(2)子宫平滑肌肉瘤(uLMS)或高级别(未分化)子宫内膜肉瘤
1)Ⅰ期可选择①(①、②内容详见《2015年NCCN子宫肿瘤诊治指南》第2版)、观察②、考虑化疗。
2)Ⅱ~Ⅲ期可选择①、化疗和(或)肿瘤靶向放疗。
3)ⅣA期化疗和(或)放疗。
4)ⅣB期化疗±姑息性放疗。
5)术后随访:
前2年每3个月随访1次,以后每6~12个月随访1次。
前2~3年可考虑每3~6个月行CT(查胸、腹、盆腔)。
后2年每6个月检查一次,然后每年1次。
六、复发的治疗
1.经CT查胸、腹、盆腔(-)的阴道局部复发,若以前未放疗者可选择
(1)手术探查+病灶切除±术中放疗及术前放疗。
(2)肿瘤靶向放疗±化疗或激素(激素用于ESS者)。
2.孤立转移病灶
可切除者行手术或其他局部消融治疗,如术后化疗或激素(对ESS者)或术后放疗。不可切除者行化疗±姑息性放疗(病变缓解可考虑再手术)或激素治疗(仅限于 ESS)或姑息放疗。
3.播散性转移
ESS行激素治疗±姑息性放疗或支持治疗。其他肉瘤化疗±姑息性放疗或支持治疗。
子宫肉瘤全身治疗:包括化疗和激素。
化疗可单一或联合。推荐联合化疗:吉西他滨/多西紫杉醇(子宫平滑肌肉瘤首选),多柔比星/异环磷酰胺,多柔比星/达卡巴嗪,吉西他滨/达卡巴嗪,吉西他滨/长春瑞滨,可选用单一药有达卡巴嗪、多柔比星、表柔比星、吉西他滨、异环磷酰胺、脂质体多柔比星、帕唑帕尼、替莫唑胺、长春瑞滨及多西紫杉醇等。
激素治疗仅适用于ESS,包括醋酸甲羟孕酮、醋酸甲地孕酮、芳香化酶抑制剂GnRH类似物。
有关主动脉和盆腔淋巴结切除问题,Meta分析无差异。
男,自20世纪60年代末起重点进行妇科肿瘤临床及研究工作,多年来对滋养细胞疾病基础与临床数十个系列研究,同时对其他妇科肿瘤、妇科疾病、围产医学、新生儿疾病、计划生育、辅助生育技术、妇科手术和腹腔镜诊治等均有一定建树。
一直从事妇产科医疗、教学、科研工作,擅长于妇科肿瘤、子宫内膜异位症等的诊断和治疗。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
