(一)血液净化技术的临床应用
1.连续性肾脏替代治疗(continuous renal replacement therapy,CRRT)适应证
ADQI达成共识如下:当机体代谢和液体管理需求超出肾脏处理能力,常规治疗无效的情况下就需要考虑急性肾脏替代治疗(ARRT);若存在严重血流动力学不稳定或颅内压增高、脑水肿时,患者就有CRRT的适应证。肾脏功能的需求是由溶质及液体负荷、病情的严重程度和非肾性合并症所决定的,当然,肾脏功能的“需求-能力”不匹配也是动态变化的,需要动态评估。
2.CRRT禁忌证
CRRT无绝对禁忌证,但存在以下情况时应慎用:
(1)无法建立合适的血管通路。
(2)患者存在严重的凝血功能障碍、严重的活动性出血,特别是颅内出血。
但上述均为相对禁忌证,当凝血功能障碍或活动性出血患者存在紧急CRRT指征时,仍可通过采取无肝素抗凝或枸橼酸局部抗凝等方式进行CRRT,以缓解患者的危急状况。
3.血管通路
良好的血管通路能够提供恒定有效的血流量,是保证CRRT顺利进行的前提。重症患者行CRRT的持续时间通常不长,临时中心静脉通路为首选。由于患者的个体差异较大,以及受患者的体位、病情限制,为减少或者避免副损伤,建议有条件的ICU均应在床旁超声引导下置管。在留置部位选择上,首选右侧颈内静脉、次选股静脉,左侧颈内静脉为第三选择;不建议选择锁骨下静脉置管,因其操作过程中一旦出血,压迫止血的难度较大,后期血管狭窄发生率高,且受锁骨下间隙的影响,当患者体位变化、躁动或呛咳等情况时,通常会影响CRRT流量、降低CRRT治疗效果。临床上,重症患者多选用股静脉,以便留出上腔静脉行CVP等监测。原则上,颈部静脉血液净化导管留置时间不超过4周;股静脉留置时间不超过1周(长期卧床严格护理的情况下,可延长至2~4周)。成人患者通常选择外径11~14F的血液净化导管,高容量血液净化时为不影响流量,建议采用13~14F导管。留置深度:右侧颈内静脉导管12~15cm;右锁骨下静脉导管12~15cm;左侧颈内静脉导管15~20cm;左锁骨下静脉导管15~20cm;股静脉导管20~25cm。穿刺结束时,建议采用肝素盐水(浓度10mg/ml)封管。
4.置换液/透析液的配置和剂量选择
置换液/透析液的选择是CRRT管理中重要的一环,其决定CRRT运行后对于患者内环境的维系效果或治疗效果。
(1)置换液/透析液的配置
置换液/透析液的成分应当尽可能接近人体的细胞外液,同时注意个体化原则,根据患者病情酌情调整。如高钠或低钠血症患者,在配置置换液/透析液时,钠离子浓度应根据治疗后目标血钠水平进行调整,避免纠正速度过快。当患者存在高钾血症时,应采用无钾置换液/透析液。置换液中的碱基主要有乳酸盐、柠檬酸盐、醋酸盐及碳酸氢盐,碳酸氢盐常作为置换液碱基的首选,其他三者均需要在肝脏中代谢生成碳酸氢盐,肝功能不全或乳酸性酸中毒患者不宜选用。置换液目前有成品化和自配2种,推荐尽可能选择成品化的置换液,以节省人力成本、提高效率和减少污染的机会。
(2)置换液/透析液的治疗剂量
治疗剂量的计算:CRRT的剂量目前比较公认的定义是指单位时间内单位体重的流出液流量,单位为ml/(kg·h)。在临床工作中还要考虑到处方剂量和实际达成剂量的差别,包括前稀释的影响及CRRT暂停所引起的实际达成剂量的减少。不同的CRRT模式的剂量算法有所不同:
1)连续静脉-静脉血液透析(continuous veno-venous hemodialysis,CVVHD)的处方剂量=(透析液速率+脱水速率)/体重。
2)连续静脉-静脉血液滤过(continuous venomvenous hemofiltration,CVVH)的处方剂量=(置换液速率+脱水速率)/体重(后稀释)。
3)连续静脉-静脉血液透析滤过(continuous veno-venous hemodiafiltration,CVVHDF)的处方剂量=(置换液速率+透析液速率+脱水速率)/体重(后稀释)。
4)如果CVVH或CVVHDF有前稀释,其清除溶质效率低于后稀释,需要进行校正,校正系数=滤器血浆流速/(滤器血浆流速+前稀释流速)。
治疗剂量的设定:由于滤器凝血、滤器效能下降、前稀释的应用及机器故障等因素,CRRT的实际达成剂量要小于处方剂量。因此,KDIGO(Kidney Disease:Improving Global Outcomes)指南推荐在实际临床工作中设定处方剂量为25~30ml/(kg·h),实现20~25ml/(kg·h)的实际达成剂量。临床上我们应该在每次肾脏替代治疗前,提前制订好治疗剂量方案,并根据患者病情变化调整治疗剂量处方。
(二)血液净化的管理
1.CRRT初始参数设置
(1)血流速
一般设置初始血流速度为100~250ml/min。在循环状态不稳定的情况下,初始速度可降低至50~100ml/min,而后根据患者血流动力学变化逐步调整血流速,数分钟或更长时间内达到目标速度;对于循环稳定的患者,初始速度可设置为150~200ml/min左右;而高容量血液净化治疗时,血流速度往往要维持在200~300ml/min。
(2)置换液稀释方式
以滤器为参照物,置换液的稀释方式分为前稀释法和后稀释法2种。前稀释法抗凝剂的需要量相对减少,滤器的使用寿命相对较长,但预先稀释了血液,溶质清除效率因此减低;采用后稀释法时血液先通过超滤浓缩,然后再补充置换液,所以溶质清除效率较高,但管路易发生凝血,滤器的使用寿命缩短。行CVVH时,通常前后稀释比为1∶1,当行CVVHDF时,在充分抗凝的前提下,建议选择后稀释的方式。
(3)置换液流速设定
置换液流速≈目标超滤率×体重-净脱水量。例如对于80kg的患者,目标超滤率为30ml/(kg·h),根据患者容量状态等,如果CRRT净脱水速率设置为150ml/h,则置换液速率(ml/h)=30ml/(kg·h)×80kg-150ml/h=2250ml/h。
(4)滤过分数
滤过分数(FF)为单位时间内从流经滤器的血浆中清除的液体量占血浆流量的百分比,FF=(脱水速率+后置换液速率)/滤器血浆流速。FF是评价CVVH滤器发生凝血风险的指标,通常CVVH模式的FF维持在25%~30%以下,可避免滤器内凝血的风险,增加滤器的使用时间。
(5)净超滤速率
即CRRT的脱水速率,指单位时间内额外超滤的液体量,设置范围为0~500ml/h,主要根据患者全身液体平衡需求及耐受程度设置;对液体量不足的患者可设为零平衡。设置后必须根据前负荷变化随时调整。
对于确定每天超滤量需要考虑以下3个因素:①患者当前的液体平衡情况,是脱水还是补液?②当日治疗需要的液体量,包括营养所需的液体量;③预期患者当日出量。
2.CRRT抗凝
血液接触体外管路和滤器后可激活凝血因子,引起血小板活化和黏附,在滤过膜表面及管路内形成血栓,从而增加管路中血液流动的阻力和降低溶质的清除效率,或可导致严重的栓塞并发症甚至危及患者生命。因此,在血液净化治疗过程中应采取恰当的抗凝措施。在决定抗凝方式之前,应充分评估患者的凝血功能,根据出血风险,设计合理的抗凝方案。
目前所采用的抗凝策略有3种:全身抗凝、局部抗凝和无抗凝。需根据患者有无出血风险实施个体化抗凝。
(1)全身抗凝
主要用于无出血风险的患者。一般采用普通肝素,也可以选择低分子肝素、阿加曲班等抗凝药物。
1)肝素
普通肝素抗凝目前仍为CRRT管理中一线抗凝方案。通常,肝素首剂1000~3000IU静推,之后5~15IU/(kg·h)持续静脉泵入。监测方案,每4~6小时测定APTT或ACT,维持其在正常值上限的1.5~2倍范围。
2)低分子肝素
通常认为,低分子肝素相对安全,无需监测,但肾功能不全时低分子肝素容易发生蓄积,引起APTT延长,所以建议监测抗Ⅹa因子活性,持续给药时维持抗Ⅹa活性在0.25~0.35IU/ml范围。低分子肝素剂量:首剂15~25IU/kg,然后静脉维持剂量5~10IU/(kg·h)。
(2)局部抗凝
主要用于出血风险高的患者,较为常用的局部抗凝技术包括枸橼酸/钙剂局部抗凝技术和肝素/鱼精蛋白局部抗凝技术2种。因肝素/鱼精蛋白局部抗凝技术易引起肝素反跳、出现鱼精蛋白过敏等相关不良反应,目前不再推荐使用;KDIGO指南建议,只要患者无枸橼酸抗凝禁忌证,不管其有无出血风险,均应使用枸橼酸局部抗凝作为CRRT患者的一线抗凝方案。
枸橼酸盐可以螯合钙,致使血中钙离子浓度降低,从而阻止凝血酶原转化为凝血酶,并阻断钙离子参与凝血过程的其他诸多环节,从而达到抗凝目的。一般采用枸橼酸钠溶液滤器前输入或采用含枸橼酸的置换液以前稀释方式给入,同时在滤器后补充氯化钙或葡萄糖酸钙溶液(图1),须同时监测体外及体内离子钙浓度,使滤器后的离子钙浓度维持在0.2~0.4mmol/L,血清离子钙浓度维持在1.0~1.2mmol/L,根据滤器后的离子钙浓度调整枸橼酸剂量,根据体内血清离子钙浓度调整氯化钙或葡萄糖酸钙溶液剂量。血清总钙/离子钙浓度比值超过2.25,应该减少枸橼酸的输注,补充钙和碳酸氢盐。由于枸橼酸主要经肝代谢,对于肝功能障碍的患者,应根据其严重程度,或禁用或适当减慢枸橼酸钠输注速度,以防造成体内蓄积。枸橼酸局部抗凝常见不良反应有枸橼酸中毒、代谢性碱中毒、高钙血症和低钙血症等。
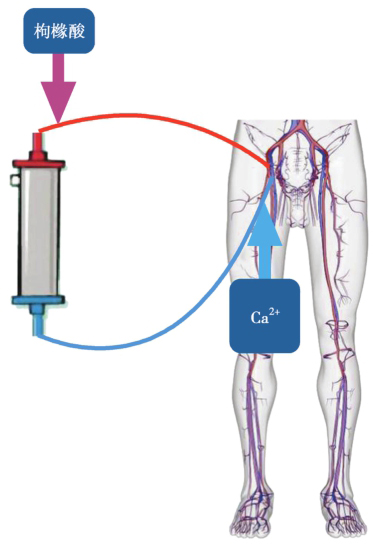
图1 枸橼酸局部抗凝示意图
引自:实用重症感染学.第1版.ISBN:978-7-117-31790-0.主编:隆 云 陈德昌 马朋林
(3)无抗凝技术
对于高危出血风险患者(如心脏外科体外循环术后引流量较多的情况)血液净化时可不使用抗凝剂,即无抗凝策略。无抗凝连续血液净化治疗容易发生凝血,降低滤器使用寿命,可以采用下述措施减少管路内凝血:
1)预冲液加入5000~20000IU的肝素,延长预充时间;预充后应用不含肝素的生理盐水将管路和滤器中的肝素预冲液排出弃掉。
2)减少血泵停止时间和次数。
3)适当提高血流速度,保证充足的血流量,但应避免抽吸现象的发生。
4)如有可能,CVVH时尽可能采用前稀释模式。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系






 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
