56岁女性,10多年前诊断为高血压病,后规律服药,控制良好。近2个月来,患者因父亲“脑出血”去世,血压出现波动,调整降压方案后,血压仍然出现波动。为求进一步治疗就诊。如何诊治?
患者女性,56岁。因血压升高10余年,血压波动2个月余就诊。患者10多年前因头晕测得血压升高,最高180+/100+mmHg,伴头痛,无恶心呕吐、视物模糊、晕厥等不适,无心悸、乏力、胸痛、呼吸困难等,诊断为高血压病。后规律服用硝苯地平控释片30mg/d,氯沙坦钾100mg/d,血压控制在120~130/70~80mmHg,未有特殊不适。近2个月来,患者因父亲“脑出血”去世,情绪低落,心情极度悲伤,出现血压水平波动,熬夜多天后,血压最高达200+/110+mmHg,伴明显头晕、头痛、心慌等不适,自诉因内心恐惧,害怕出现父亲同样并发症致夜间难以入睡,多次夜间起床后,测量血压水平均在150~170/90~110mmHg之间。调整降压方案为硝苯地平控释片(30mg/次,2次/d),氯沙坦100mg/d,哌唑嗪(1mg/次,3次/d),血压仍然波动在160~180/90~100mmHg,心率波动在70~90次/min。为求进一步治疗就诊。
患者自患病以来,精神食欲可,大小便正常,睡眠差,体重无明显变化。
【既往史、个人史、家族史】
否认糖尿病,冠心病等病史。否认肝炎、结核等传染病史。无吸烟、饮酒史。父母均有高血压。父亲2个多月前因“脑出血”去世,母亲健在。
【体格检查】
T 36.6℃,P 98次/min,R 18次/min,BP 165/92mmHg,BMI 23kg/m2。神志清楚,急性病容,皮肤巩膜无黄染,全身浅表淋巴结未扪及肿大。颈静脉正常。心界正常,心律齐,各瓣膜区未闻及杂音。胸廓未见异常,双肺叩诊呈清音。双肺呼吸音清,未闻及干湿啰音。腹软,无压痛及反跳痛,腹部未触及包块,腹围84cm。肝、脾肋下未触及。双肾未触及,肾区无叩痛。双下肢无水肿。
四肢血压:左上肢血压166/93mmHg,右上肢血压165/89mmHg,左下肢血压188/115mmHg,右下肢血压186/106mmHg。
【辅助检查】
血常规、尿常规、粪便常规未见异常。
空腹血糖 5.45mmol/L。尿素 4.1mmol/L,肌酐 81μmol/L,肾小球滤过率估算值 93.1ml/(min·1.73m2),尿酸292μmol/L。甘油三酯2.52mmol/L,总胆固醇6.35mmol/L,高密度脂蛋白胆固醇0.79mmol/L,低密度脂蛋白胆固醇3.4mmol/L。血钾4.3mmol/L。
心电图:窦性心律,正常心电图。
超声心动图:LV 42mm,LA 33mm,IVS 10~13mm,LVPW 10mm,AAO 33mm,EF 63%;室间隔基底段增厚,左室收缩功能测值正常。
【初步诊断】
1. 高血压病3级、高危。
2. 高脂血症。
【诊治经过】
患者近期因为父亲高血压“脑出血”去世的打击,出现明显的精神应激,导致血压波动,特别是夜间睡眠差,反复夜间起床测量血压水平,导致夜间血压明显增高,惊恐焦虑情绪尤为突出。入院后完善高血压相关靶器官损害筛查以及24小时动态血压监测,并请精神科协助诊治,治疗身心疾病。
1. 尿常规 尿蛋白(±),尿微白蛋白126.4mg/L;尿转铁蛋白5.68mg/L,尿α1微球蛋白65.7mg/L,尿白蛋白/肌酐15.0mg/g。
2. ANCA、心磷脂、免疫相关指标(包括类风湿因子,循环免疫复合物,抗核抗体,抗双链DNA抗体,抗RNP抗体、抗SM抗体、抗SSA及SSB抗体,IgG、IgA、IgM、IgE以及补体C3、C4)检查未见明显异常。
3. 促肾上腺皮质激素(ACTH)、血皮质醇、血、尿儿茶酚胺水平、甲状腺功能以及性激素水平等均正常。
4. 双肾、肾上腺彩超以及双肾动脉彩超 未见明显异常。
5. 颈动脉彩超 左侧颈总动脉分叉处见粥样硬化斑块。
6. 腹部以及女性妇科彩超 脂肪肝,双侧附件未见异常。
7. 头颅CT 腔隙性脑梗死,脑萎缩。
8. 24h动态血压 全天平均血压152/94mmHg,白天平均血压150/85mmHg,夜间平均血压155/100mmHg。
9. 整夜睡眠呼吸监测 轻度阻塞性睡眠呼吸暂停低通气综合征,AHI 5.8次/h。
患者动态血压明显升高,呈反杓型,夜间血压升高明显,追问病史,发现患者最近出现血压波动与其父亲去世有明确的时间相关性,因害怕与父亲一样发生“脑出血”,甚至夜间设置闹钟,自行起床反复测量血压水平,焦虑、恐惧情绪明显,导致睡眠质量极差,夜间几乎不能入睡。邀请心理卫生中心会诊,精神科会诊后明确诊断为焦虑症,建议对患者进行心理疏导,降压的同时进行抗焦虑治疗,调整治疗方案为奥美沙坦20mg/d,琥珀酸美托洛尔缓释片47.5mg/d,硝苯地平控释片30mg/d,阿托伐他汀钙20mg/晚,盐酸舍曲林100mg/d,阿普唑仑0.4mg/晚。嘱咐患者出院后监测血压,1个月后门诊随访。
患者出院1个月后于医院门诊随访,自诉最近睡眠情况改善,夜间可睡5~8小时,通过心理疏导及药物治疗,目前焦虑恐惧情况明显缓解,已无夜间调闹钟起床测量血压的情况,规律用药,家庭自测血压波动在115~130/70~80mmHg之间,心率60~65次/min。建议患者降压方案逐渐减量,调整为奥美沙坦20mg/d,琥珀酸美托洛尔缓释片47.5mg/d,阿托伐他汀钙20mg/晚,盐酸舍曲林100mg/d,阿普唑仑0.4mg/晚,继续治疗3个月后门诊再次随访。
【修正诊断】
1. 高血压病3级、高危。
2. 左颈动脉粥样硬化斑块。
3. 焦虑状态。
【讨论】
1.什么是焦虑症
焦虑,就是我们常说的心情烦躁,表现为坐立不安,忧心忡忡,似要发生什么可怕的事情。常伴有头疼、头昏,心慌、气短等躯体不适。焦虑症又称为焦虑障碍或者焦虑性疾病,是一组以焦虑症状为主要临床相的精神障碍。当焦虑的严重程度与客观的事件或处境不相称或者持续时间过长时,则为病理性焦虑,可表现为精神症状和躯体症状。焦虑症属于最常见的精神障碍之一,患病率高,疾病负担重,常与其他精神障碍,如抑郁症等合并存在。
2.高血压和焦虑症的相互关系
高血压是心脑血管疾病的重要危险因素。病因多样,涉及遗传和多种行为因素。焦虑症是以焦虑情绪体验为主要特征的情绪障碍,主要表现为睡眠障碍,焦虑和自主神经系统功能紊乱等症状。高血压患者常伴有焦虑等精神情况。据研究显示,高血压患者伴有焦虑症状的发生率高达25%~54%;而焦虑与高血压的发生也是息息相关,它不仅是增加高血压发病的独立危险因素,同时也严重影响降压药物疗效和高血压患者的预后,降低高血压患者的生活质量,增加医疗负担。快速识别焦虑抑郁并运用有效手段进行干预成为综合医院非精神专科医生必须面对和迫切需要解决的问题。当高血压患者合并焦虑症时,应予以重视,及时识别和诊断,减少危害。
3.焦虑引起血压波动的可能机制
血压水平与心理因素等密切相关,高血压伴有焦虑症的患者,由于长期精神紧张,情绪波动大,大多伴有睡眠障碍和自主神经功能紊乱,使得各种升压神经递质释放增多,血压波动大,减弱降压作用;且焦虑情绪还可以激活交感神经系统,使儿茶酚胺等活性物质释放增多,引起血压升高,心率加快,血小板激活等,严重影响高血压药物治疗的效果;另一方面,当焦虑和应激情绪发生时,也会直接或间接激活肾素-血管紧张素系统(RAS),参与到广泛的应激过程,促使一系列的激素分泌,如ACTH、肾上腺皮质激素、血管升压素等,带来血压升高。且大多数高血压合并焦虑患者也会出现躯体的不适症状。因此,焦虑引起血压波动,还与广泛的神经-内分泌激活相关,破坏血压的正常调控和干扰药物的降压效果。
4.焦虑的筛查与评估方法
焦虑可通过各种量表进行筛查和评估。汉密尔顿焦虑量表(Hamilton anxiety scale,HAMA)系他评量表,一般适用于精神专科医生,不建议非精神科医生使用。“90秒4问题询问法”(表1),可用于快速初步筛查焦虑,若4个问题2项或以上阳性,则需进一步临床评估。综合医院焦虑抑郁量表(hospital anxiety and depression scale,HADS)系患者自评量表(表2),可同时评估焦虑与抑郁,适合非精神科专业医师使用,也具有简单省时快速评估的优点,其评分结果0~7分,正常;8~10分,轻度焦虑或抑郁;11~14分,中度焦虑或抑郁;15~21分,严重焦虑或抑郁。其他评分量表还包括:焦虑自评量表(SAS)、状态-特质焦虑问卷(STAI)、广泛性焦虑筛查量表(GAD-7)等。如量表评估程度为中度以上,建议进一步请精神科专科医师会诊,明确疾病诊断是否符合焦虑症。对患者生活和社会功能造成明显影响的中度以上焦虑可诊断为焦虑状态,但综合医院医生需要有能力识别焦虑的种类,是否达障碍程度以便做出正确的处理。常见的焦虑类型包括:广泛性焦虑症、惊恐障碍、恐怖性焦虑症等。
表1 “90秒4问题询问法”
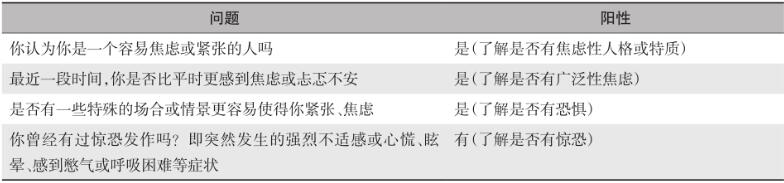
表2 医院焦虑抑郁量表
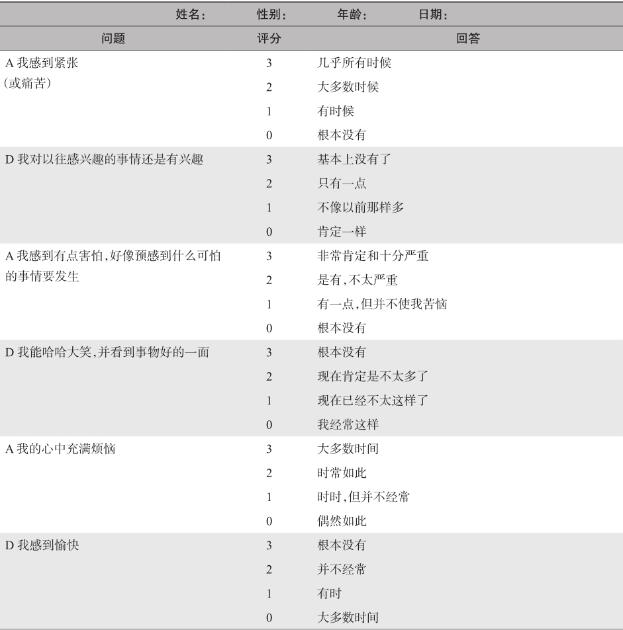
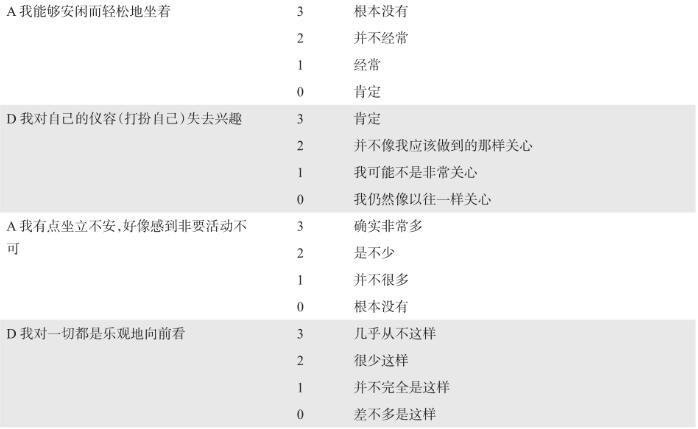
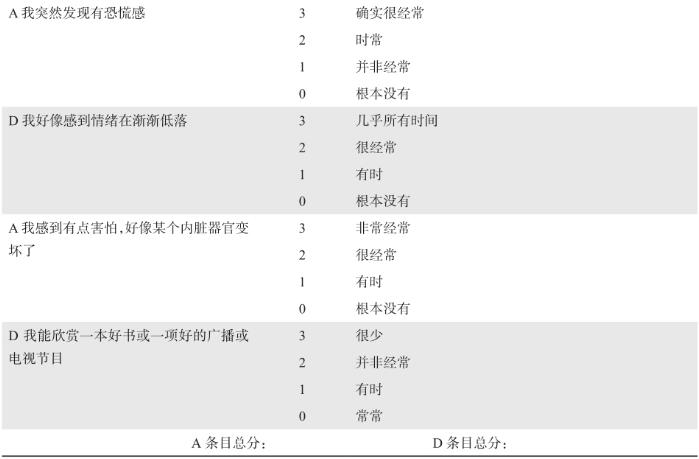
HAD量表由14个条目组成,其中7个条目评定焦虑(A nxiety,A),7个条目评定抑郁(D epression,D),将两套条目分值分别叠加得出各自的总分 0~7分无症状 8~10分属症状可疑 11~21分属肯定存在症状
5.焦虑症治疗的目标及药物种类
焦虑症治疗的总体目标:尽可能缓解或消除焦虑、抑郁与躯体化症状,降低对躯体疾病的影响,提高治疗依从性,预防症状复发,提高生活质量,维持良好的社会功能。理想的抗焦虑药物应当能消除焦虑,且无过度的镇静作用;能产生松弛作用,不引起锥体外系症状或者共济失调,不抑制呼吸,耐受性好,无成瘾性等。已经明确,抗焦虑治疗可以明显地增加高血压治疗效果。传统的三环类抗抑郁药(tricyclic antidepressant)可能会出现心动过速、心律失常和心肌耗氧量增加等,而部分选择性5-羟色胺再摄取抑制药(SSRIs),选择性5-羟色胺及去甲肾上腺素再摄取抑制剂(SNRIs)和5-羟色胺受体拮抗和再摄取抑制剂(SARIs)在心血管疾病患者可安全使用。
临床上常用的抗焦虑药物种类:
(1)苯二氮类(BZD):
阿普唑仑、地西泮、劳拉西泮、氯硝西泮等。
(2)选择性5-羟色胺1A受体激动剂:
丁螺环酮和坦度螺酮。
(3)β肾上腺素受体阻滞剂:
普萘洛尔。
(4)复方制剂:
氟哌噻吨和美利曲辛的复合制剂,即氟哌噻吨和美利曲辛片。
另外,部分抗抑郁药兼具抗焦虑作用,临床也作为抗焦虑药物使用:
(1)经典抗抑郁药(三环类抗抑郁药):阿米替林、丙米嗪、多塞平、氯米帕明为代表。
(2)新型抗抑郁药(兼具抗焦虑作用)。①选择性5-羟色胺再摄取抑制剂(SSRIs):氟西汀、帕罗西汀、舍曲林、氟伏沙明、西酞普兰、艾司西酞普兰;②选择性5-羟色胺及去甲肾上腺素再摄取抑制剂(SNRIs):文拉法辛、度洛西汀、曲唑酮、安非他酮;③去甲肾上腺素及特异性5-羟色胺能抗抑郁药(NaSSA):米氮平;④褪黑素受体激动剂和5-HT2C受体拮抗剂:阿戈美拉汀;⑤选择性去甲肾上腺素再摄取抑制剂(NARIs):瑞波西汀等。
6.焦虑抑郁的治疗策略
(1)疗程:
焦虑、抑郁达障碍程度者药物治疗要足量足疗程。未达障碍严重程度或与躯体疾病共病者,疗程可视躯体疾病状况及症状与躯体疾病的关系而定。争取在6~12周完全缓解。巩固期需要4~6个月。维持期首次发作6~12个月。第2次发作3~5年。3次以上发作应长期维持药物治疗。
(2)药物调整:
药物治疗起效时间有一定差异,一般1~2周开始起效。治疗6~8周后仍然应答不良者,可换用另一类抗抑郁药或联合用药。一般不推荐2种以上抗抑郁药联用。伴有严重失眠的焦虑、抑郁患者治疗初期或足量、足疗程、单一抗抑郁药治疗疗效不佳时可考虑联用不同机制的药物或增效剂。
7.高血压合并焦虑症的降压药物选择
高血压合并焦虑的患者由于广泛的神经-内分泌激活,主要以交感和RAS为著,因此,药物选择上可优先选择β受体阻滞剂和ACEI/ARB等。其中,β受体阻滞剂可以对抗交感的激活,并减轻焦虑的症状,降低心率,阻断心血管的恶性循环,而使用ACEI/ARB药物既可以减轻RAS激活,还可以拮抗交感的兴奋,对焦虑引起的升压作用也具有良好的治疗效果。有研究认为,利尿剂和二氢吡啶类钙通道阻滞剂因为可以引起交感的激活,故而一般不作为高血压合并焦虑症的首选或者单用。但也有研究表明,钙通道阻滞剂对于治疗广泛性焦虑同样有效。
8.惊恐障碍与嗜铬细胞瘤的鉴别
焦虑中一种重要的类型就是惊恐障碍。常表现为严重焦虑的反复发作,不局限于任何特定的情境或环境,具有不可预测性,伴强烈的恐惧感、失控感或濒死感,发作时间短暂,常需要与嗜铬细胞瘤进行鉴别。嗜铬细胞瘤是起源于肾上腺髓质嗜铬细胞的肿瘤,合成、存储和分解代谢儿茶酚胺,90%位于肾上腺髓质,10%位于其他交感神经组织。典型临床症状主要是发作性血压升高、伴剧烈的头痛、大汗、心悸,可伴有心前区的疼痛、濒死感、皮肤苍白等。发作时测血、尿儿茶酚胺及其代谢产物,如明显升高,可提示此病。肾上腺CT、磁共振等协助肿瘤初步解剖定位。间碘苄胍或者正电子发射计算机体层显像仪(PET/CT)可帮助其功能定位。
【小结】
患者为中年女性。血压升高10余年,规律服用降压药物,定期监测血压,依从性良好,血压自我管理能力较强。近2个月出现明显的血压波动,详细追问病史,寻找可能导致血压波动的原因,结果发现系父亲去世造成的心理打击,并与明显的焦虑、恐惧情绪相关,甚至演变为多次夜间起床测量血压,破坏正常睡眠节律,人为造成血压波动,影响健康。通过心理疏导及药物调整为:奥美沙坦20mg/d,琥珀酸美托洛尔缓释片47.5mg/d,硝苯地平控释片30mg/d,盐酸舍曲林100mg/d,阿普唑仑0.4mg/晚,并嘱咐其不要在夜间反复测量血压,应按照《2019年家庭血压监测指南》,早晚进行血压测量,如果血压控制达标,每周测量1~2天即可,养成良好睡眠习惯,逐渐走出心理阴影。在临床工作中,病史的询问非常重要,高血压合并焦虑的情况尤为常见,当我们在降压的同时,对其焦虑状态也进行控制,可能会达到事半功倍的效果。
(廖行 贺莉)
参考文献
1. Liu MY, Li N, Li WA, et al. Association between psychosocial stress and hypertension: a systematic review and metaanalysis [J]. Neurol Res, 2017, 39 (6): 573-580.
2. 张长志. 高血压合并焦虑症的治疗进展 [C]//中国中西医结合学会精神疾病专业委员会第十一届学术年会论文汇编. 2012.
3. 雷斯媛, 庆慧. 高血压与焦虑症共病的研究进展 [J]. 中医研究, 2018, 31 (9): 67-71.
4. Johnson HM. Anxiety and Hypertension: Is There a Link?A Literature Review of the Comorbidity Relationship Between Anxiety and Hypertension [J]. Curr Hypertens Rep, 2019, 21 (9): 66.
5. Graham N, Smith DJ. Comorbidity of depression and anxiety disorders in patients with hypertension [J]. J Hypertens, 2016, 34 (3): 397-398.
6. 中华医学会神经病学分会神经心理学与行为神经病学组. 综合医院焦虑、抑郁与躯体化症状诊断治疗的专家共识 [J]. 中华神经科杂志, 2016, 49 (12): 908-917.
(环球医学编辑:余霞霞)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《社区高血压病例精粹》
作者:陈晓平
页码:22
出版:人民卫生出版社





 Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2023 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
