55岁男性,吸烟20年,因黏液血便半年余伴大便形状改变就诊。肠镜示:直肠新生物,活检查明病因。
基本情况
【病史摘要】
患者,男,55岁。2011年8月因黏液血便半年余伴大便形状改变就诊。肠镜示:直肠新生物,活检示直肠腺癌,于2011年8月11日全麻下行腹腔镜辅助直肠癌根治术。术中见肿块位于直肠腹膜反折上方约3cm处,大小约4cm×6cm,质硬,侵及全层。周围组织可见肿大淋巴结。远处未见明显转移性病灶。术中腹腔留置氟尿嘧啶植入剂(中人氟安)0.9g行腹腔化疗。术后病理检查示:直肠中分化腺癌及浆膜下层伴直肠周围淋巴结(1/9枚)转移(吻合器上组织镜下未见癌组织),术中患者恢复可。于9月22日至10月16日行FOLFOX(奥沙利铂130mg/m2iv,d1+亚叶酸钙200mg/m2iv,d1~5+氟尿嘧啶450mg/m2iv,d1~5,q4w)方案化疗2周期,2011年11月8日行直肠及周围淋巴结区放疗Dt4500cGy/25F,放疗中出现Ⅲ度放射性直肠炎改变,予以灌肠合剂后好转,12月19日放疗结束。2012年1月9日为化疗再次入院。
患者有20年吸烟史,1998年因胆囊息肉行胆囊切除术。否认食物及药物过敏史。预防接种史不详。否认家族性遗传病史,否认家族性肿瘤病史。起病以来,患者精神、睡眠可,胃纳可,小便无异常,大便如前述,体重未见明显减轻。
入院体检:体温36.6℃、脉搏80次/分、呼吸20次/分、血压122/78mmHg。身高161cm,体重56kg,体表面积1.58m2。KPS评分为80分,浅表淋巴结未及肿大,心肺听诊未闻及异常,腹平软,未及肿块,无压痛及反跳痛,肝脾肋下未及。查血常规:白细胞计数3.92×109/L,中性粒细胞计数2.63×109/L,血红蛋白130.0g/L,血小板计数161×109/L。生化常规、大便和小便常规均未见异常。肿瘤标志物CEA7.71ng/ml。
患者入院完善相关检查后,未见特殊异常,遂于2012年1月12日行第3周期FOLFOX方案化疗,并给予托烷司琼止吐,兰索拉唑护胃等对症支持治疗。患者化疗完成后未诉特殊不适,复查血常规也无特殊异常,于2012年1月17日出院,出院带药重组人粒细胞集落刺激因子150μg×6支,300μg皮下注射每日1次。
【诊断】
直肠中分化腺癌pT3N1M0R0。
【药物治疗】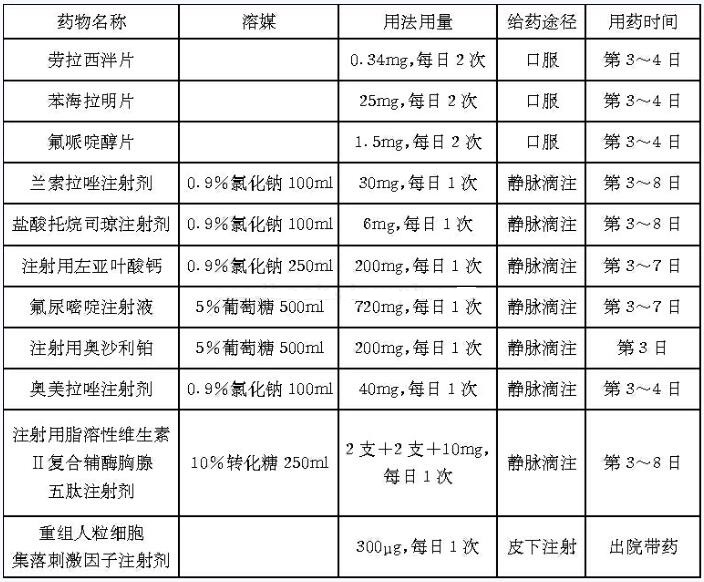
药学监护要点
因为直肠与周围组织和脏器间的连接较紧密,使得直肠癌局部复发危险较高,所以直肠癌的新辅助和辅助治疗通常包括局部区域治疗。也就是说,直肠癌患者会在术前或术后进行放、化疗,而且术后的放、化疗方案往往采用化疗周期之间给予放疗的方式,化疗药物在氟尿嘧啶的基础上也延伸出了使用卡培他滨或奥沙利铂的方案。
1﹒化疗方案分析
根据NCCN指南推荐,经术后病理证实为T1‐3,N1‐2,M0的患者都应接受为期约6个月的术后放、化疗:包括氟尿嘧啶+亚叶酸钙或FOLFOX或卡培他滨±奥沙利铂的第一轮辅助化疗,然后进行同步氟尿嘧啶或卡培他滨配合放疗,最后再进行氟尿嘧啶+亚叶酸钙或FOLFOX或卡培他滨±奥沙利铂的辅助化疗。也称为“三明治式”疗法,意指将同步放、化疗置于单纯的辅助化疗之间进行。本例患者正是采用了这种治疗方案,如文中现病史所述,患者先进行了两周期的FOLFOX方案治疗,随后行直肠及周围淋巴结区放疗,并在放疗完成后,继续选择FOLFOX方案化疗。但需要指出的是,指南中明确推荐了放疗的同时应同步氟尿嘧啶或卡培他滨的治疗,并且有的临床试验还就氟尿嘧啶的用法进行了比较,得出了“直肠癌术后盆腔放疗期间给予氟尿嘧啶持续静脉输注较推注能显著提高患者总生存率”的结论。而该患者未进行同步放、化疗,其具体原因有待进一步分析。
2﹒不良反应监护
该患者入院后第3~7天进行了FOLFOX方案的化疗,根据方案包括的药物:氟尿嘧啶、亚叶酸钙和奥沙利铂,可以判断该方案的不良反应主要为骨髓抑制、胃肠道反应及外周神经毒性,其中以白细胞下降、粒细胞减少及恶心呕吐、手足麻木最为常见。
对于骨髓抑制的药学监护主要针对患者的白细胞、血小板、红细胞或血红蛋白下降等,进行监测并及时治疗和预防,有利于提高治疗效果和保证后续治疗顺利进行。通常骨髓抑制程度的高峰,发生在化疗后的7~14天,此时患者一般已经出院,所以需要在院外进行监测和治疗,本例患者就予以重组人粒细胞集落刺激因子出院带药。
胃肠道反应可表现为恶心呕吐、黏膜炎、食欲减退、腹胀腹痛和便秘等。其中,多种药物可用于化疗引起恶心呕吐的控制,如吩噻嗪类、多巴胺拮抗剂、抗组胺药和5‐HT3受体拮抗药等。本例患者就先后用到了上述几类,因预处理较完善,未出现明显的恶心呕吐反应。同时患者还应用了质子泵抑制剂,一方面是因为可以辅助恶心呕吐的治疗,另一方面也可预防氟尿嘧啶引起的胃黏膜损伤。但该患者同时应用了兰索拉唑和奥美拉唑两种质子泵抑制剂,是明显的重复用药,这应是临床药师日后在工作中需极力避免发生的事件。而黏膜炎除了容易发生在胃部外,口腔、舌和食管都是好发部位,因此,在化疗期间,应注意口腔卫生,保持清洁和湿润,或用盐水或过氧化氢溶液等含漱。
外周神经毒性主要由奥沙利铂引起,当它的累积剂量达800mg/m2时,可出现功能性障碍,在停药12~13周逐渐恢复,呈可逆性。临床表现有两种:一种是在用药后较快出现的短暂的急性神经症状,表现为感觉神经异常,如肢体远端或者口周的感觉异常;另一种是多周期用药后出现的剂量累积性的慢性感觉神经毒性,表现为外周神经感觉功能的障碍,如肢体末端的感觉异常,且症状的持续时间随药物累积剂量增大而不断延长,其严重程度也不断增加。目前并无特效的缓解此类神经毒性的药物,虽然氨磷汀、钙镁合剂等有时会被推荐,但无明确证据说明其有效。
3﹒患者用药教育
由于目前患者使用奥沙利铂的累积剂量尚未达到诱发外周神经毒性的强度,因此该阶段主要的用药教育仍集中在骨髓抑制的预防和治疗上。需要嘱咐患者出院1周后复查血常规,并随时注意有无全身酸痛、发热等流感样症状,如血常规提示异常并伴有上述症状,均需积极地升血象治疗。重组人粒细胞集落刺激因子对白细胞、中性粒细胞减少有积极的治疗作用,但需要注意应在2~8℃下保存,且同样会引起肌肉和胸骨的酸痛及发热的不良反应。
总结分析
患者为直肠癌Ⅲ期术后,综合治疗后5年总生存率约为50%,因此进行积极并规范的术后治疗十分有意义。该患者在术后进行的辅助治疗基本符合指南推荐,虽然在放疗期间未能同步化疗,但由于每个患者的具体情况存在差异,尚不能判断该患者是否一定能耐受放、化疗同步。但这同时提醒临床药师,在患者治疗时,应及时判断患者个体情况,才能有效协助医师制订并完善治疗方案。
同样需要及时完成的工作还包括医嘱和处方的审核,该例患者在预防不良反应的治疗中同时应用了两种质子泵抑制剂,这样明显的用药错误既是医师的失误,也是药师的责任,因为避免用药差错是临床药师职责的基本要求。
最后引起关注的部分在于免疫增强剂的应用,虽然恶性肿瘤和化疗药物均可损害患者的免疫系统,导致免疫功能缺陷或下降,但其免疫功能是否受损仍应有一定的判断指标。如免疫球蛋白的数量和功能、红细胞和白细胞的数目以及患者的全身症状,如易疲乏、发热等。在该患者并无上述证据的情况下,给予复合辅酶、胸腺五肽连续5天静脉滴注用于增强免疫功能,其必要性值得商榷。
(环球医学编辑:丁好奇)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《药学服务案例解析丛书——肿瘤分册》
作者:杜光
页码:105-108
出版:人民卫生出版社





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
