52岁男性,因发现口咽部肿物5个月住院治疗。初发症状为溃疡,最终确诊左侧口咽侧壁鳞癌。对于较少见的口咽部原发肿瘤,如何治疗?
[病例简介]
患者男性,52岁。因发现口咽部肿物5个月于2016年11月2日收住院治疗。患者5个月前因吞咽异物感发现左侧口咽部肿物,不伴随吞咽疼痛,当地医院就诊考虑为“口腔溃疡”,抗炎治疗后症状稍缓解;1个月前发现肿物较前增大,伴有张口困难,伸舌受限,遂至本院就诊,电子鼻咽喉镜检查提示“左侧磨牙后及左侧软腭和腭舌弓可见溃疡型肿物,与邻近舌根关系密切,侵及左侧扁桃体”,活检病理提示鳞状细胞癌;口腔MRI提示“口咽左侧壁肿物,考虑恶性,向外侵犯左侧咽旁间隙,贴邻左侧翼内肌,向下与左侧扁桃体关系密切;双侧颌下、颈深多发淋巴结,即以“口咽鳞癌”收入放疗科拟行放疗。自发病以来,精神、饮食可,体重无明显变化。既往有高血压病病史,自行口服降压药物,血压控制平稳;其母亲患乳腺癌,健在。
[影像学及特殊检查]
1.2016年9月30日颈胸部CT
检查所见:
双侧扁桃体饱满,边界欠清楚(图1)。双侧颈静脉链周围、颌下、颏下多发肿大淋巴结,大者短径约1.0cm,余颈部、纵隔及肺门未见明显肿大淋巴结。鼻咽、下咽、喉及甲状腺未见明确异常。双肺未见明确结节及实变影。未见胸腔积液及心包积液。
影像学诊断:
扁桃体饱满,请结合MR。颈部淋巴结转移,侵犯左侧咽旁间隙,请结合临床。
2.2016年10月8日电子鼻咽喉镜
检查所见:
鼻腔进镜顺利。鼻咽部结构完整,黏膜光滑,未见明显异常。经口观察,硬腭基本平整,左侧磨牙后区及左侧软腭和腭舌弓可见溃疡型肿物(活检)(图2),与邻近舌根关系密切,左侧扁桃体处可见溃疡,可疑侵及。口咽右侧壁未见明显异常。舌根部基本平整。下咽及喉部结构完整,未见明显异常。声带活动正常。

图1颈胸部CT示双侧扁桃体饱满,边界欠清楚
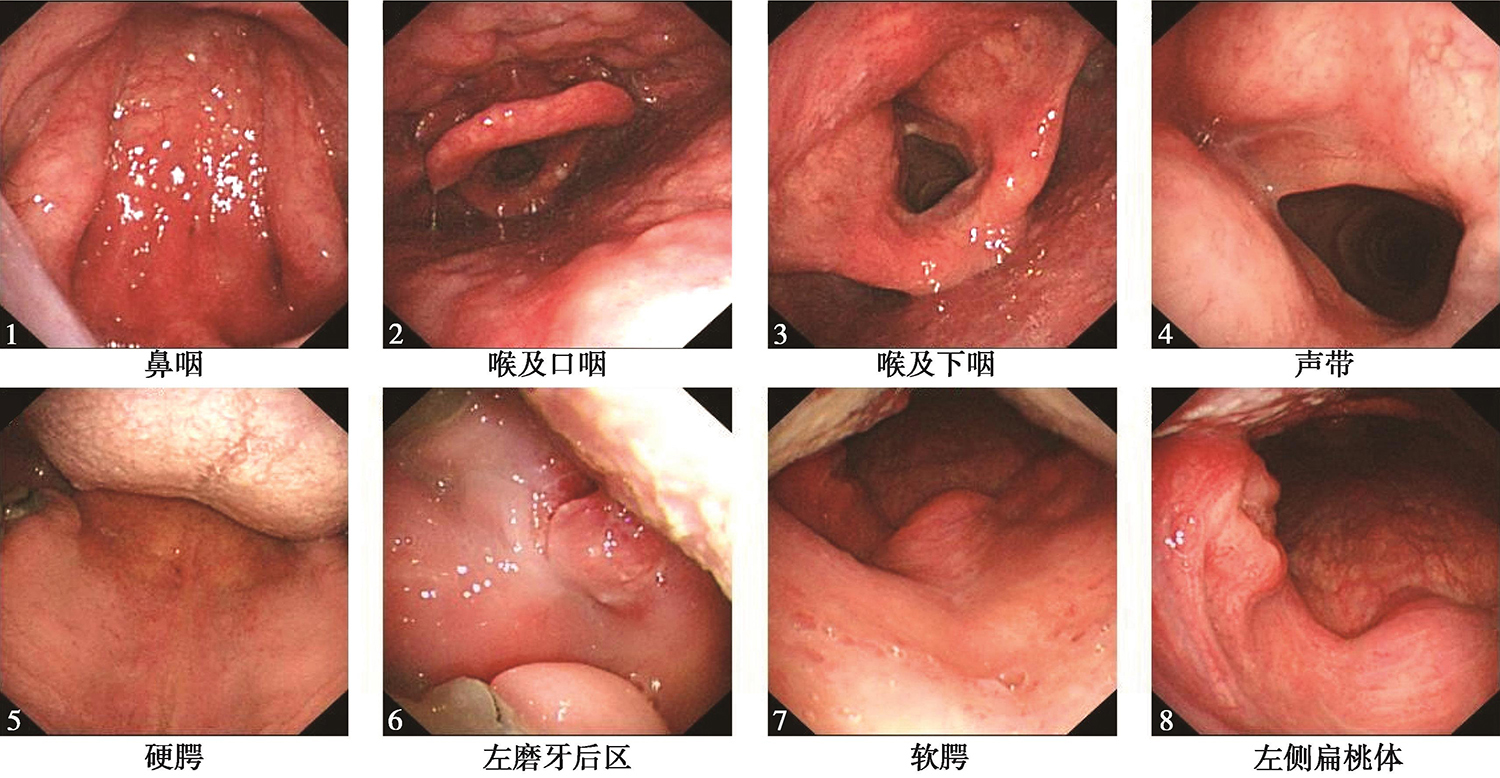
图2电子鼻咽喉镜见左侧磨牙后区及左侧软腭和腭舌弓可见溃疡型肿物
内镜诊断:
口咽左侧壁肿物(性质待病理检查),考虑为癌,侵及左侧磨牙后区。
3.2016年10月10日活检病理
(口咽左侧壁肿物)鳞状细胞癌。
4.2016年10月8日颈部超声
检查所见:
双上颈、颌下及颏下见多个低回声结节,内见淋巴门结构,右侧大者约1.88cm×0.82cm(图3),左侧大者约1.48cm×0.81cm(图3),双颈未见明显肿大淋巴结。

图3颈部超声示左侧颈部低回声结节
超声诊断:
双上颈、颌下、颏下区可见淋巴结,倾向良性。
5.2016年10月19日口腔MRI
检查所见:
口咽左侧壁肿物,约2.3cm×1.8cm×2.3cm,T1WI呈等信号,T2WI/FS呈稍高信号,DWI扩散受限,增强扫描明显不均匀强化,肿物向外侵犯左侧咽旁间隙及左侧翼内肌,向下与左侧扁桃体关系密切(图4)。双侧颌下、颈深多发淋巴结,大者短径约0.8cm。
影像学诊断:
(1)口咽左侧壁肿物,考虑恶性,向外侵犯左侧咽旁间隙,贴邻左侧翼内肌,向下与左侧扁桃体关系密切。
(2)双侧颌下、颈深多发淋巴结,请随诊。
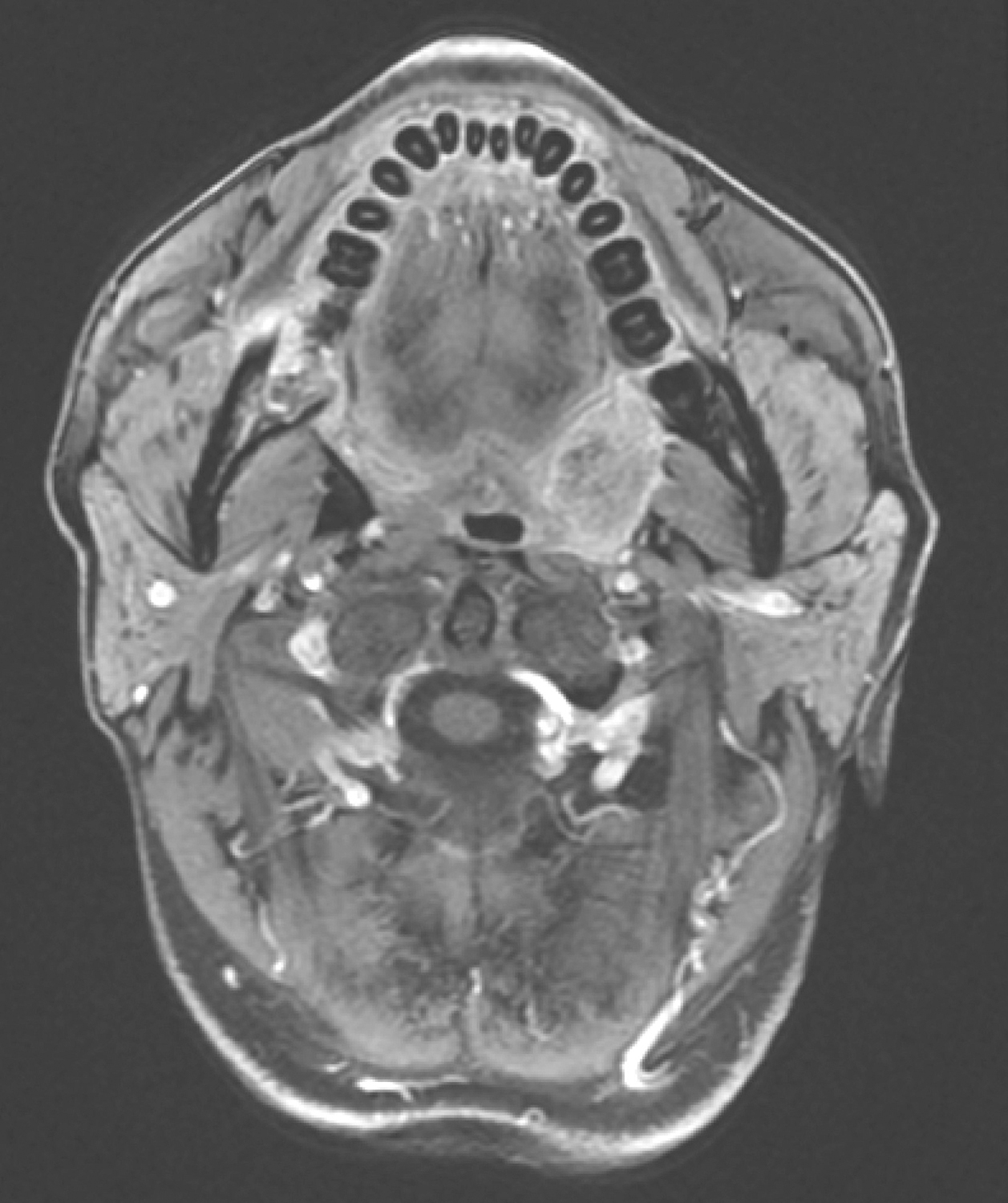
图4口腔MRI示口咽左侧壁肿物
6.2016年10月20日电子胃镜检查
检查所见:
食管黏膜粗糙且碘染色后可见散在阳性灶(于距门齿约为34cm 3点位处活检1块),距门齿约为36~38cm食管至交界线可见条形糜烂灶(图5),食管胃交界线距门齿约为38cm。贲门、胃底及胃体未见明显异常,胃窦部黏膜充血、水肿、粗糙,幽门充血、水肿。所见十二指肠未见明显异常。

图5电子胃镜见黏膜粗糙且碘染色后可见散在阳性灶;食管至交界线可见条形糜烂灶
内镜诊断:
(1)食管碘染色后阳性灶,建议密切随诊,定期复查。
(2)反流性食管炎,建议对症治疗,治疗后复查。
7.2016年10月21日活检病理
(食管)鳞状上皮黏膜组织慢性炎症伴轻度不典型增生。
[入院诊断]
左侧口咽侧壁鳞癌(T₄aN₀M₀)。
[治疗经过]
主任查房记录
(1)简要病史:患者5个月前无意中发现左侧口咽部肿物,大小约1cm×1cm×1cm,伴有吞咽异物感,无吞咽疼痛,至当地医院就诊考虑为“口腔溃疡”,外用抗炎治疗后症状可缓解,1个月前发现肿物较前增大,伴有张口困难,伸舌受限,遂至本院就诊,行纤维鼻咽喉镜检查及病理活检提示鳞状细胞癌。今以“口腔鳞癌”收入本科拟行放疗。
(2)主任医师在听取病史汇报后指出,患者原发灶范围广泛,已累及左侧磨牙后区、翼内肌、软腭与舌根,T分期为T4a。在放疗计划上,建议磨牙后区的GTVp靶区可适当外扩,同时使CTV1至对侧咽旁间隙的剂量过渡更为平缓。此外,确定治疗方案为同步放化疗,并强调需与患者及其家属就治疗相关不良反应进行充分沟通。靶区范围:靶区1:GTVp,包括:左侧口咽侧壁肿物,包括部分软腭,受累舌根,磨牙后三角,左侧咽后壁及翼内肌,外括3mm形成PGTVp。靶区2:GTVnd,包括双侧Ⅰb、Ⅱ区肿大淋巴结。靶区3:CTV1,包括GTVp及周围邻近软组织,GTVnd及咽后淋巴结区,双侧Ⅰb、Ⅱ、Ⅲ、Ⅴa区淋巴结,CTV1外放3mm形成PTV1;CTV2:双侧Ⅳ、Ⅴb区淋巴结,CTV2外放3mm形成PTV2。靶区提交科查房,同时勾画正常器官。
(3)处方剂量:95%PGTVp 69.96Gy/2.12Gy/33f;95%GTVnd 69.96Gy/2.12Gy/33f;95%PTV1 60.06Gy/1.82Gy/33f;95%PTV2 50.96Gy/1.852Gy/28f。
2.科查房记录
(1)简要病史汇报:
同主任查房记录。
(2)临床查房记录资料:
VAMT计划、治疗方案。
(3)发言记录
1)医师汇报:
靶区实际受量:PGTVp 99.67%69.96Gy/2.12Gy/33f;GTVnd97.54%69.96Gy/2.12Gy/33f;PTV1 95.76%60.06Gy/1.82Gy/33f;PTV2 94.78%50.96Gy/1.852Gy/28f。
2)重要危及器官受量:
脊髓Dmax:32.56Gy;脊髓PRV Dmax:37.89Gy;脑干Dmax:36.30Gy;脑干PRV Dmax:39.20Gy;腮腺:左侧V30=44.3%,Mean dose=30.04Gy;右侧V30=42.78%,Mean dose=29.21Gy;颞颌关节左Dmax:35.79Gy;右Dmax:8.14Gy;下颌骨:左Dmax:62.17Gy;右Dmax:59.13Gy;喉Dmax:56.05Gy;气管Dmax:40.13Gy;甲状腺V40=54.08%。
3)结论:
①治疗方案:同步放化疗;②放疗计划:靶区适形度好,周围危及器官无明显超量;③治疗注意事项:注意患者口腔黏膜放疗反应,及相关同步放化疗毒性反应。
3.放射治疗
2016年11月11日至2016年12月26日行VMAT放射治疗,2016年11月15日至2016年11月17日、2016年12月6日至2016年12月8日“顺铂50mg/天d1~d3”方案同步化疗。
4.疗中评估
(1)2016年12月13日口腔MRI检查:“口咽癌同步放化疗中”复查,与2016年10月19日MR图像比较:①口咽左侧壁肿物,较前缩小,现大小约1.9cm×1.0cm,T2WI/FS呈稍高信号,增强扫描不均匀强化,肿物向外侵犯左侧咽旁间隙及左侧翼内肌,向下与左侧扁桃体关系密切(图6),请继续随诊。
②双侧颌下、颈深多发淋巴结,大者短径约0.7cm,请随诊。
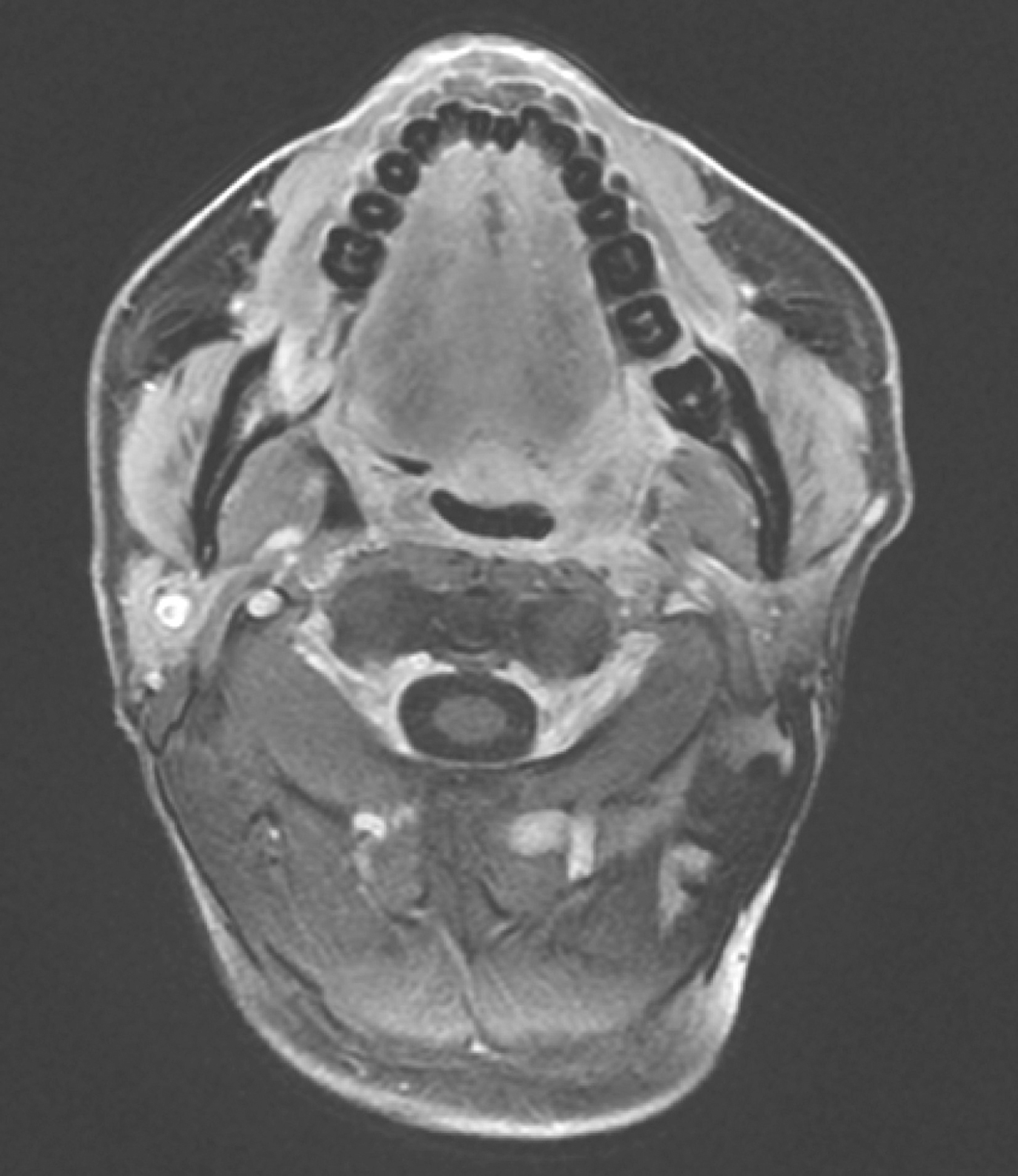
图6复查口腔MRI示口咽左侧壁肿物较前缩小
(2)2016年12月13日电子内镜检查:口咽癌放疗23次复查,鼻腔进镜顺利。鼻咽部黏膜充血,表面平整,可见有分泌物。经口观察,左侧磨牙后区肿物较前消退明显,局部仍显肿胀,不平整。左侧扁桃体区肿物较前消退明显,较前变平,略显隆起(图7)。软腭水肿明显。下咽及喉部未见明显异常。声带活动正常。
内镜诊断:口咽癌放疗中,左侧磨牙后区及左侧扁桃体区肿物较前消退明显,现可见略隆起。
(3)2016年12月19日头颈MDT查房:患者疗中复查提示肿瘤消退良好,尽管仍有残留,但边界较前清晰,预计放疗疗效较好,目前手术治疗难以保留器官功能,建议暂不行手术治疗,继续放疗达根治量。疗末若仍有残留,休息后可行手术挽救。
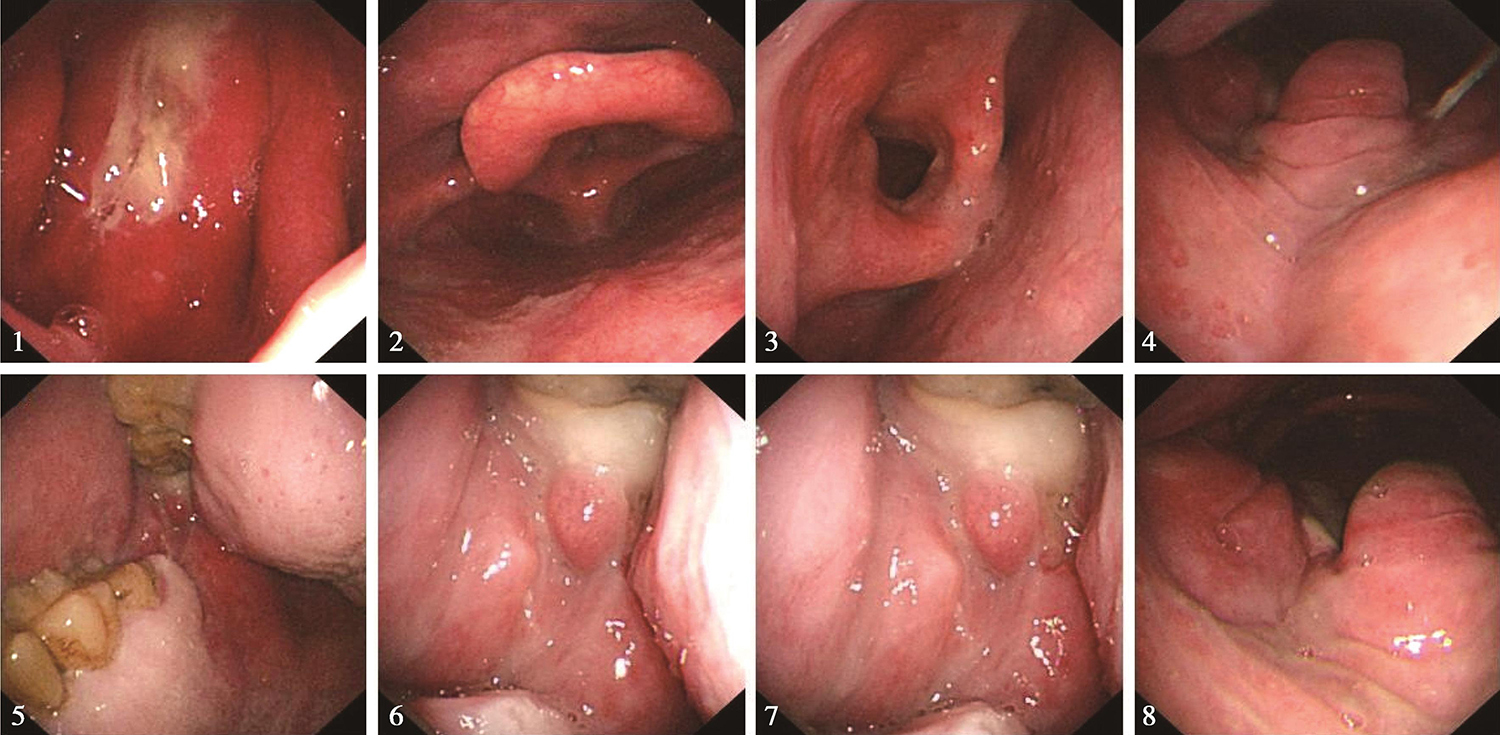
图7电子内镜见口咽左侧壁肿物较前缩小
5.疗终总结
(1)治疗目的:
根治性放疗。
(2)同步化疗:
方案:顺铂50mg/天,第1~3天;周期数:2周期;末次化疗时间:2016年12月6日:同步累积化疗剂量:300mg。
(3)靶区范围及剂量:
PGTVp 69.96Gy/33f/46d;GTVnd69.96Gy/33f/46d;CTV1(颈高危区)60.06Gy/33f/46d;CTV2(预防照射区)59.36Gy/28f/39d。
(4)疗终肿瘤情况:
残存。
(5)疗末评估
1)2017年1月11日电子内镜检查:
口咽癌放疗末复查,鼻腔进镜顺利。鼻咽部有分泌物,黏膜略充血,未见明显异常。经口观察,左侧磨牙后区基本变平,略肿胀。左侧扁桃体处肿物似消退,肿瘤已不具体(图8)。舌根部基本平整。下咽及喉部未见明显异常。声带活动正常。
内镜诊断:口咽癌放疗末,左侧磨牙后区和左侧扁桃体处肿物已不具体,基本变平,注意随诊。
2)2017年1月12日口腔MRI检查:
“口咽癌同步放化疗中”复查,与2016年12月13日MR图像比较,口咽左侧壁肿物较前缩小,现大小约1.5cm×1.0cm,T2WI/FS呈稍高信号,增强扫描不均匀强化,肿物向外侵犯左侧咽旁间隙及左侧翼内肌,向下与左侧扁桃体关系密切(图9),请继续随诊。双侧颌下、颈深多发淋巴结,大者短径约0.7cm,请随诊。
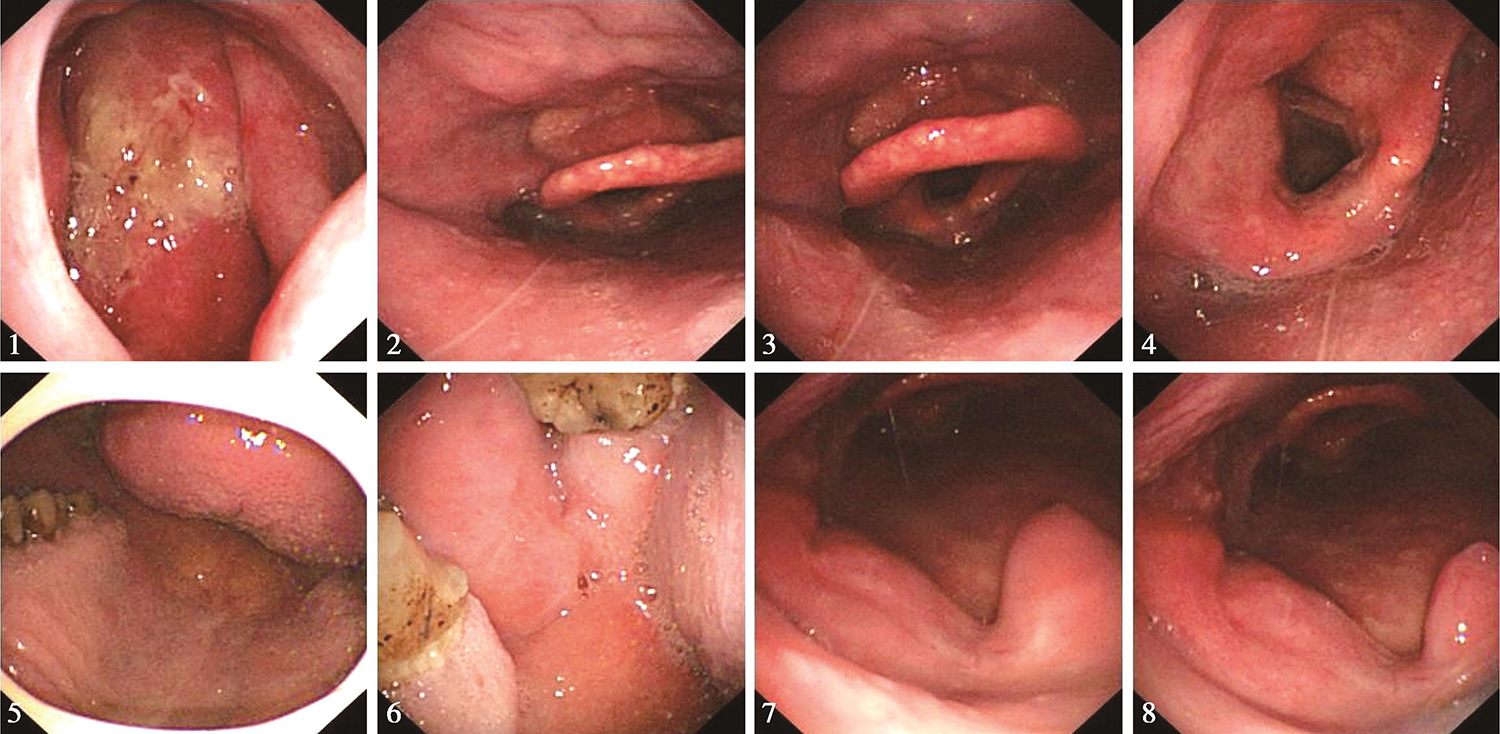
图8电子内镜见左侧扁桃体处肿物似消退
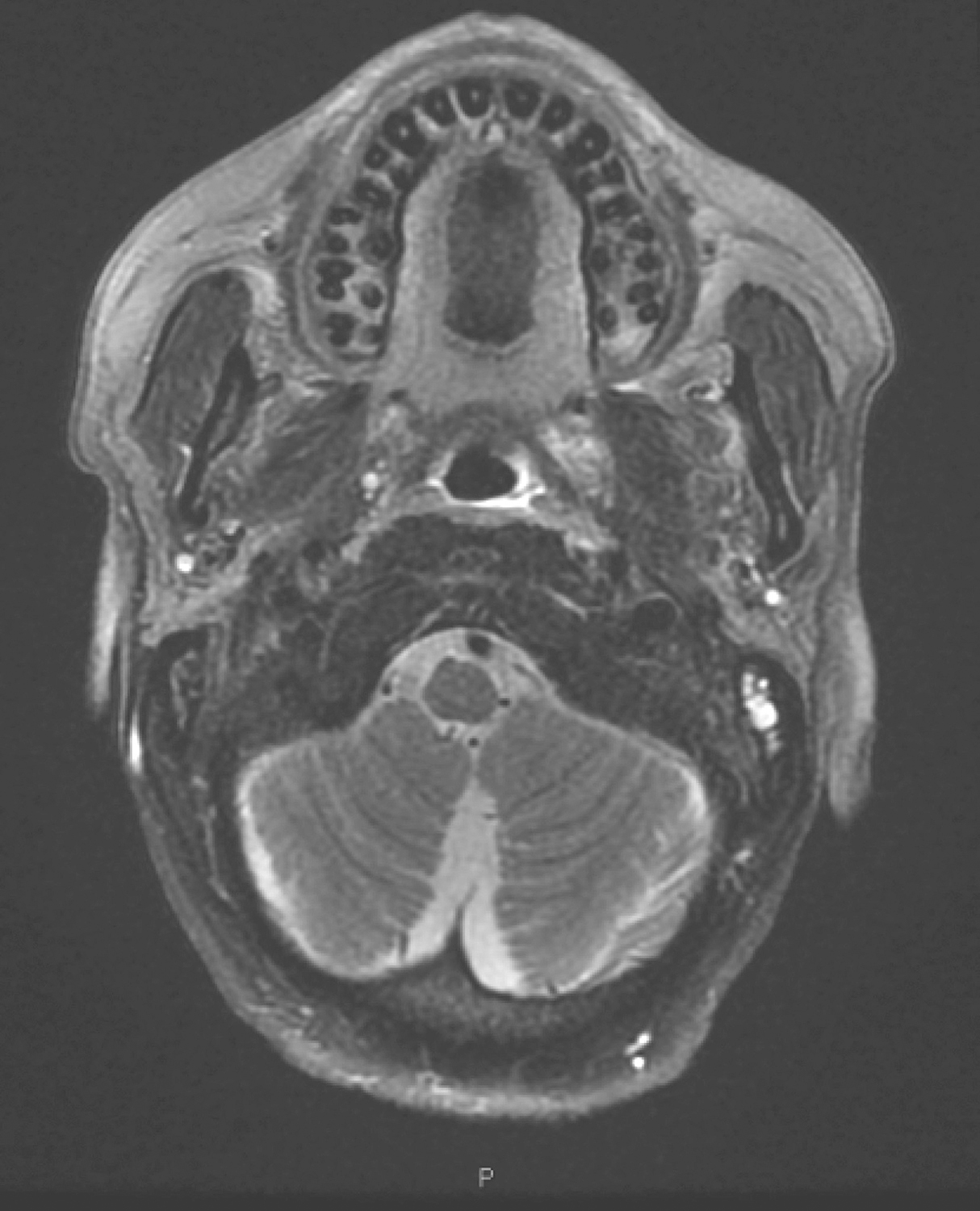
图9口腔MRI示口咽左侧壁肿物较前缩小
[放疗后注意事项]
1.1个月后返院门诊复诊。
2.保护放射野内皮肤,减少摩擦,保持干燥,加强营养,监测血常规。
3.患者放疗结束复查仍有少许病灶残留,疗后复查密切留意,必要时手术治疗。
[术后随诊]
1.2017年3月16日口腔MRI检查
“口咽癌同步放化疗中”复查,与2017年1月12日MR图像比较:
(1)口咽左侧壁肿物现已显示不清,局部仅见口咽壁略增厚,T2WI/FS呈稍高信号,增强扫描中等强化,左侧咽旁间隙仍较模糊,并可见轻度强化(图10),上述请结合镜检并继续随诊。

图10口腔MRI示口咽左侧壁肿物现已显示不清,局部仅见口咽壁略增厚
(2)双侧颌下、颈深多发淋巴结,大者短径约0.5cm,请继续随诊。
2.2017年3月17日电子内镜检查
口咽癌放疗后2月余复查,鼻腔进镜顺利。鼻咽部结构完整,黏膜光滑,未见明显异常。经口观察,硬腭及软腭光滑,左侧扁桃体区基本平整,未见明显肿瘤征象(图11)。舌根部淋巴滤泡略增生。下咽及喉部黏膜略水肿,声带活动正常。内镜诊断:口咽癌放疗后,口咽左侧壁基本恢复平整,未见明显肿瘤征象。
3.2017年9月18日电子内镜检查
“口咽癌放疗后9月余”,鼻腔进镜顺利。鼻咽部结构完整,黏膜光滑,未见明显异常。经口观察,硬腭及软腭光滑,左侧扁桃体区基本平整,未见明显肿瘤征象。舌根部淋巴滤泡略增生。下咽及喉部黏膜略水肿,声带水肿,双侧声带活动正常。
内镜诊断:
口咽癌放疗后,口咽左侧壁基本平整,未见明显肿瘤征象。
4.2017年9月20日颈、口腔、口咽MR
与2017年3月16日MRI比较:
(1)左侧口咽壁略增厚,左侧咽旁间隙略模糊,未见具体肿物,考虑治疗后改变,同前相仿。
(2)双侧颌下、颈深多发淋巴结,大者短径约0.5cm,同前相仿,请继续随诊。

图11口咽癌放疗后电子内镜口咽左侧壁基本恢复平整
[专家点评]
口咽部原发肿瘤较少见,以恶性为主。口咽部可分为舌根、扁桃体区、软腭腹侧和咽后壁四个部分,各部发病和病理类型不尽相同。口咽部恶性肿瘤以鳞状细胞癌最多见,据美国调查资料,发病率接近1.6/10万,占全身恶性肿瘤的0.5%。国内资料显示口咽鳞癌占全身恶性肿瘤0.17%~1.2%,约占头颈肿瘤的7.4%。口咽癌好发于50~70岁的男性。
不同部位的口咽癌临床表现上存在着一定程度的部位特征,但其主要临床表现基本相似,与溃疡型、外生型及浸润型3种生长类型有关:
(1)异物感:口咽癌初起仅为咽部异物感,粗硬的食物通过时,略有不适或疼痛。
(2)溃疡:口咽部鳞癌易发生溃疡,多为质硬,边缘隆起不规则、基底呈凹凸不平的浸润肿块,
溃疡面波及整个肿瘤区。
(3)疼痛:口咽癌早期无疼痛或仅为轻微触痛,当肿瘤溃疡时始出现较明显的疼痛,但疼痛程度不如炎症剧烈。常表现为牙痛、耳痛、咽痛等三叉神经支配区疼痛。
(4)出血、张口困难,或呼吸吞咽困难:溃疡加深或溃烂时,局部可见渗血严重时可出现出血。如肿瘤侵及咽侧、侵犯翼内肌,可出现张口困难。随着肿瘤长大,因阻塞可产生呼吸及吞咽困难。
(5)淋巴结转移:口咽癌初期症状不明显,而恶性程度较高,发展较快,容易发生颈部淋巴结转移,往往在颈部出现淋巴结转移灶时才就诊。
该患者初发症状为溃疡,医生给予常规治疗,这放松了患者的警惕,使其误认为是一般溃疡,导致5个月后出现张口困难才引起重视。对于口腔的一般良性溃疡,无论是咽侧壁,还是舌、口底或腭部,通过常规处理后1周左右可以愈合,但如果1周后溃疡不能愈合,建议到医院口腔科或耳鼻喉头颈外科,甚至专科医院复诊,必要时采取活检,以明确诊断,避免延误诊断和治疗。任何部位的肿瘤越早治疗,效果越好,甚至可以治愈。
目前,口咽部肿瘤主要采取放射治疗,主要是因为多数口咽部肿瘤分化较差,且90%以上的口咽癌病理类型为鳞状细胞癌。
2017年NCCN指南第2版推荐:
(1)T1~2N0~1病变的口咽癌可选根治性放疗;或选择手术治疗,包括原发灶的切除,必要时同侧或双侧颈淋巴结清扫,术后病理如果出现结外侵犯、切缘阳性、pT3或pT4、N2或N3、Ⅳ或Ⅴ区淋巴结转移、神经侵犯和脉管瘤栓等不良因素,一是再次手术,获得安全外科切缘。二是放射治疗或同步放化疗;而对T2N1病变可选择放射治疗和化疗,化疗4周期或放疗达50Gy时评估决定进一步放疗还是改变治疗计划而选择手术。
(2)T3~4aN0~1病变的口咽癌可选择同步放化疗,放疗达50Gy时评估决定进一步放疗还是改变治疗计划而选择手术;或选择直接手术,包括原发灶切除和颈部淋巴结清扫,术后无不良因素则给予放射治疗。术后病理如果出现转移淋巴结被膜外受侵、外科切缘阳性、pN2或pN3、Ⅳ或Ⅴ区淋巴结转移、神经侵犯和脉管瘤栓等不良因素,应给予化疗和放射治疗;或选择诱导化疗和放疗,化疗4周期或放疗达50Gy时评估决定进一步放疗还是改变治疗计划而选择手术。
(3)对任何T病变N2~3的口咽癌可选择同步放化疗或诱导化疗和放疗,化疗4周期或放疗达50Gy时评估决定进一步放疗还是改变治疗计划而选择手术;或选择手术,包括原发灶切除和颈部淋巴结清扫,术后无不良因素即随诊。术后病理如果出现转移淋巴结被膜外受侵、外科切缘阳性、神经侵犯和脉管瘤栓等不良因素,应给予化疗和放射治疗;或选择不同方式的临床试验。
而2018年NCCN指南第1版依据p16(HPV)的表达,根据不同临床分期制定治疗方案,p16阴性T1~2N0~1的患者推荐:①放射治疗。②原发灶手术治疗,伴或不伴颈淋巴结清扫,术后病理如果出现结外侵犯、切缘阳性、pT3或pT4、N2或N3、Ⅳ或Ⅴ区淋巴结出现转移、神经侵犯和脉管瘤栓等不良因素,一是再次手术,获得安全外科切缘;二是放射治疗或同步放化疗。③对T1~2N1病变推荐放射治疗和化疗。④选择临床试验。
P16阴性T3~4aN0~1患者推荐:
①同步放化疗。②原发灶切除和颈部淋巴结清扫,无不良因素,即给予放疗;如出现不良因素,即给予化疗和放疗。③诱导化疗后放疗。④临床试验。
P16阴性任何TN2-3患者推荐:
①同步放化疗。②诱导化疗和放疗。③原发灶切除和颈部淋巴结清扫,对N2a~b和N3,推荐同侧或双侧颈淋巴结清扫;对N2c推荐双侧颈淋巴结清扫,术后无不良因素,给予观察;术后出现不良因素,给予放疗和化疗。④临床试验。
P16阳性cT1~2cN0~1(单个淋巴结≤3cm)的患者推荐:
①放射治疗。②原发灶切除,伴或不伴同侧或双侧颈淋巴结清扫,术后无不良因素,即给予观察;术后出现不良因素,依据不同的不良因素,给予再次手术,或放疗,或化疗。③对T2,单个淋巴结≤3cm,给予放疗和化疗。④临床试验。
P16阳性cT3~4cN0~1(单个淋巴结≤3cm)推荐:
①同步放化疗。②原发灶切除和颈部淋巴结清扫,术后无不良因素,即给予放疗;术后出现不良因素,依据不同不良因素,给予放疗或化疗。③诱导化疗和放疗。④临床试验。
P16阳性任何T、cN1(单个淋巴结>3cm,或2枚以上同侧淋巴结≤6cm)、cN2~3患者推荐:
①同步放化疗。②诱导化疗和放疗。③原发灶切除和颈部淋巴结清扫,对cN1~3(单侧)患者,推荐原发灶切除和颈部淋巴结清扫;对cN2~3(双侧)患者,推荐原发灶切除和双侧颈部淋巴结清扫,术后无不良因素,给予观察;术后出现不良因素,依据不同的不良因素给予放疗或化疗。
④临床试验。
该例患者局部病变通过影像检查界定T4a,而区域淋巴结,CT检查考虑颈部淋巴结转移,超声和磁共振检查均未考虑颈部淋巴结转移,最终临床界定为T₄aN₀M₀。通过多学科查房讨论决定给予同步放化疗,疗中评估,肿瘤消退良好,再次进行多学科查房讨论后,决定继续放疗达根治量。治疗末若仍有残留,休息后可行手术挽救。治疗终磁共振评估,局部仍可见肿瘤残存,但休息2个月后复查磁共振,局部肿瘤已消退,因此,该患者避免了手术创伤,给予随诊观察。
中国医学科学院肿瘤医院318例口咽鳞状细胞癌患者的治疗结果显示,颈部淋巴转移率较高,达72.3%。其中单纯放疗117例(36.8%),手术联合术后放疗66例(20.8%),术前放疗联合手术59例(18.6%),同步放化疗33例(10.4%),放疗联合靶向治疗20例(6.3%),单纯手术治疗16例(5.0%)及诱导化疗联合单纯放疗7例(2.2%)。全组总的3年、5年生存率分别为58.4%、50.7%。经Cox同归模型多因素分析影响患者预后的独立危险因素为发病年龄(P=0.034)、性别(P=0.024)、长期吸烟及酗酒史(P=0.008)、放疗剂量(P=0.046)及临床分期(P=0.001)。放射治疗和外科手术挽救是主要治疗方式。
鉴于口咽癌具有两个特殊性,一是生长位置的特殊性,肩负着呼吸和吞咽的重要功能;二是组织类型的特殊性,90%以上为鳞状细胞癌,且多数为低分化或未分化。以放射治疗为中心的同步放化疗或诱导化疗加放疗应作为首选,尤其近年来适形调强技术的应用,放疗副作用大大降低。手术治疗作为挽救性治疗措施,尽可能保留患者的生理功能,尤其近年来显微外科的应用,修复手段的增加,进一步扩大了手术适应证,提高了患者的生活质量。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
