50岁女性,慢性病程,以关节肿痛,耳廓坏疽、部分脱落和皮疹为主要临床表现。骨髓穿刺提示浆细胞增多。该患者所患何病?本例患者从发病至确诊历经7年时间,带给我们哪些经验教训?
【病历摘要】
患者,女,50岁,因“反复多关节肿痛7年,耳廓部分脱落1年”入院。
患者7年前无诱因出现双手中指近端指间关节肿痛,渐累及双手近、远端指间,腕、掌指关节,晨僵约1小时,曾于当地诊断“类风湿关节炎”,予洛索洛芬钠60mg,2次/d口服治疗后上述关节肿痛减轻,停药后反复,渐出现左手第4、5近端指间,右手第2、4、5近端指间关节畸形(图1)。
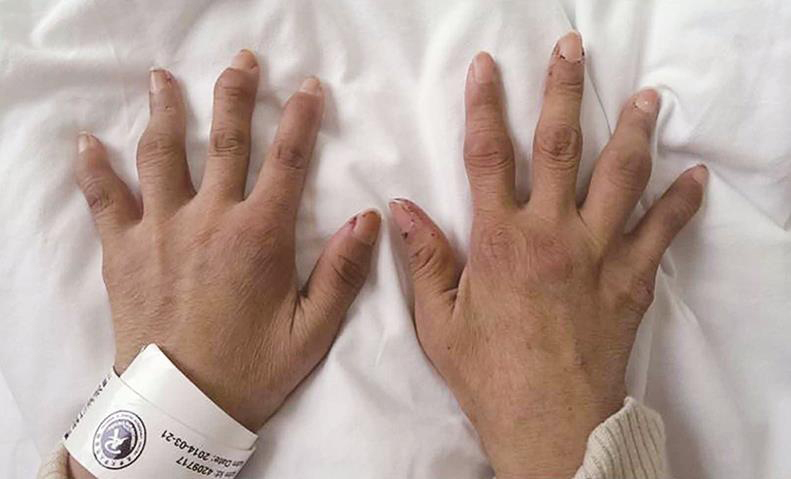
图1 患者双手关节畸形
患者5年前无诱因出现面颊部、颈部散在瘀斑,双手指、鼻尖部、耳部遇冷后变紫,冬季发作明显,渐累及双侧大腿,部分融合成片。同时出现双侧耳廓刺痛,夜间明显,无听力下降、耳部分泌物溢出。自述曾多次在当地输注糖皮质激素治疗(具体不详),皮疹数天后消退,常反复,2年前就诊于当地医院,查Hb 90g/L↓,ANA、抗ENA抗体、RF、抗环瓜氨酸多肽抗体均阴性,骨髓细胞学提示浆细胞比例较高(7.5%),考虑“类风湿关节炎”,予以泼尼松10mg qd、沙利度胺50mg qn口服治疗,患者关节肿痛、皮疹减轻,药物连续服用4个月后自行停药,症状反复,在当地间断服用中药及输注地塞米松(共输注地塞米松3~4次,每天用量约10mg,每次约10~15天)控制,关节疼痛、皮疹可减轻。
1年前出现双侧耳廓上端部分坏死,局部有渗液、出血,逐渐出现右耳廓上端部分脱落,4个月前双侧耳廓病变加重,近耳垂处出现坏死(图2),同时左手第1指、右手第1、2、3指甲周、指端、双手掌出现散在暗红色丘疹(图3),压之不褪色,并出现平路行走1刻钟左右气促、心悸,休息后可缓解,无胸前区压榨感,无端坐呼吸、双下肢水肿。患者为求进一步治疗入院。
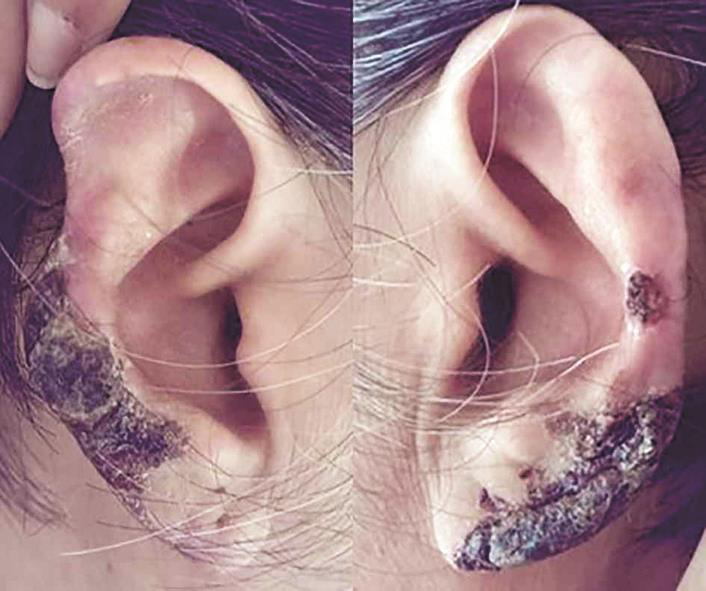
图2 患者耳部病变

图3 患者指端皮肤破溃结痂,大小鱼际点片状红斑
病程中无口腔溃疡、光过敏,无肌痛,无发热、盗汗。自患病以来精神、食欲可,大小便无异常,体重无明显下降。
【入院查体】
生命体征平稳,右耳廓外侧上端部分脱落,近耳垂处耳廓外侧部分皱缩,呈黑褐色,边界清楚,无渗液、破溃。左手第1指、右手第1、2、3指甲周、指端、双手掌散在暗红色丘疹,压之不褪色。双侧大腿散在暗褐色瘀斑,内侧区明显,压之不褪色。心率96次/min,心律不齐。左手第3指“天鹅颈”样畸形,左手第4指、右手第5指“纽扣花”样畸形,左手第2、5掌指关节肿,压痛明显,双手握拳、伸直受限。
【实验室检查】
血常规:WBC 10.58 × 109/L,Hb 101g/L↓。尿常规:pro(++),生化、DIC全项、粪便常规(含潜血)未见异常。血轻链:kappa:2240mg/dl↑,kappa/lambda:6.93↑,Coombs试验(++),冷球蛋白(+)。IgA、IgG、IgM 正常,CRP:13.60(mg/L)↑。蛋白电泳(血清):α1球蛋白:10.7%↑,β2球蛋白:2.9%↓,血M蛋白IgG kappa阳性,尿M蛋白阴性。抗CCP、AKA、APF、GPI、ANA、抗ENA抗体、ANCA、抗dsDNA抗体、LAC、尿轻链、辅助性T细胞亚群、血清IgE、贫血组合、甲状腺功能未见异常。
骨髓涂片:浆细胞比例增高(10%)↑。骨髓活检提示:骨髓增生性改变。白血病免疫分型单抗:CD38st(+)CD138(+)细胞占 2.45%,表达 CD45、CD38、kappa、CD138、CD56、CD9、CXCR4和 CD200,不表达 CD7、CD10、CD19、CD34、CD33、CD117、lambda、CD13、CD28、CD20、CD22 和 CD123,为异常克隆性浆细胞。CD20阳性B细胞占0.78%,kappa(+)/lambda(+)= 0.36,比值正常,表型正常。染色体核型分析(Fish)、外周血涂片未见异常。
【影像学检查】
双手X线片(图4):双手指骨骨端边缘可见多发大小不等的囊状骨缺损,相应指间关节间隙变窄,周围软组织肿胀。
胸部X线片:未见活动病变。
超声心动图:二尖瓣轻度反流,肺动脉收缩压42mmHg。
心电图示:窦性心律,频发室性期前收缩。

图4 患者双手X线片可见指关节面下囊性变,指间关节间隙变窄
【诊断】
多发性骨髓瘤
冷球蛋白血症
肺动脉高压
【诊治经过】
患者为中年女性,病程7年,以双手小关节炎、暴露部位雷诺现象、耳廓部分脱落为突出表现,化验提示多器官受累,包括血液系统、肾脏、肺动脉高压;双手X线提示关节面下囊性变、骨质破坏;骨髓穿刺可见浆细胞比例增高,血M蛋白阳性。该患者最终确诊为“多发性骨髓瘤,冷球蛋白血症,肺动脉高压”。入院后开始给予BCD方案化疗,症状好转,随访1年,病情无复发。远期预后有待长期随诊观察。
【病例评析】
患者为中年女性,病程7年,以双手小关节炎为突出表现,双手X线提示关节面下囊性变、骨质破坏,CRP升高,根据1987年类风湿关节炎(rheumatoid arthritis,RA)诊断标准及2010年美国风湿病学会(ACR)分类标准,患者符合类风湿关节炎的诊断。然而,使我们困惑的是,患者病程中RA相关的自身抗体检测始终阴性,且出现耳廓部分脱落,浆细胞比例增高,恐怕单纯血清阴性RA无法解释患者病情全貌,进一步检查,血kappa链升高,冷球蛋白阳性,血M蛋白阳性,鉴定为IgG kappa型,骨髓浆细胞比例10%,多发性骨髓瘤(multiple-myeloma,MM)诊断明确。
遵循医学诊断“一元论”的原则,我们在诊断两者合并存在后继续寻找两者可能的相关性,经查阅文献,发现的确有浆细胞病合并酷似RA的关节炎的相关报道。
MM是一种浆细胞克隆性增生的恶性肿瘤,是以单克隆免疫球蛋白升高为特征的恶性浆细胞增殖性疾病。国内有研究发现MM出现关节痛者仅为4.7%。查阅国内外文献,发现以关节炎为首发表现的MM病例也仅有11例。
MM出现关节炎的原因可能为:①MM常继发淀粉样变,发生率为6%~15%,淀粉样物质可以积聚在关节、关节囊及关节软骨下,出现类似于RA和腕管综合征的症状,此外,淀粉样物质积聚在关节周围软组织可以出现肩垫征。②代谢性因素,亦为关节炎的主要原因之一,瘤细胞代谢产物尿酸盐结晶在关节沉积可导致痛风样关节炎发作。③单克隆免疫球蛋白在关节腔的沉积是另一重要原因,Jorgensen曾经报道了9例浆细胞病患者,病程中出现类似RA的关节肿痛,最终关节组织中找到了单克隆的γ-球蛋白。④细胞因子机制,目前研究证实,参与MM发病的主要细胞因子为IL-1、IL-6和TNF-β等,而这些细胞因子中部分也参与了RA的发病,因此,Ardalan推断类似的细胞因子,在MM出现RA样关节症状中起了重要作用。
本例患者从发病至确诊历经7年的时间,所以免疫科、血液科及骨科医师应提高对该病的认识。对于血清阴性类风湿关节炎,尤其是伴有皮疹、肾脏受累、炎性指标明显增高的患者,应警惕MM的可能,及时行血尿M蛋白、骨髓穿刺等相关检查,以助诊断。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。 此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
人卫知识数字服务体系





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
