23岁男性,发病初始无明显诱因出现阵发性咳嗽,咳少量白痰,未予重视。几个月后因受凉咳嗽较前加重,出现发热。自服退热药后体温可以下降至正常,但仍有反复午后发热,伴全身乏力,遂到医院就诊,胸部CT提示急性血行播散型肺结核。四联抗结核治疗后出现高热,并且出现皮疹和呼吸困难,怀疑抗结核药物过敏,停用抗结核药物。随后咳嗽、咳痰和呼吸困难明显加重,复查胸部CT显示双肺弥漫渗出伴粟粒性结节融合实变。如何诊治?
一、入院疑诊
(一)病例信息
【病史】
男性患者,23岁,于2014年12月无明显诱因出现阵发性咳嗽,咳少量白痰,无咯血,伴夜间盗汗,无发热,未予重视。2015年7月底受凉后咳嗽较前加重,出现发热,测体温38.5℃,多为下午和晚上发热,无畏寒、寒战,自服退热药后体温可以下降至正常,但仍有反复午后发热,伴全身乏力,遂于2015年8月5日到医院就诊,胸部CT提示急性血行播散型肺结核,予利福喷丁、异烟肼、乙胺丁醇和吡嗪酰胺四联抗结核治疗,莫西沙星抗感染和抗结核。8月12日,患者出现高热(体温40℃,早晚各发热一次),伴畏寒,无寒战,予布洛芬退热后可恢复正常,并且出现皮疹和呼吸困难,怀疑抗结核药物过敏,停用抗结核药物。8月17日患者咳嗽、咳痰和呼吸困难明显加重,出现白痰中带血,色鲜红,约5ml/d,复查胸部CT显示双肺弥漫渗出伴粟粒性结节融合实变。患者自发病以来,精神、食欲和睡眠差,大小便无异常,体重下降约3kg。
患者否认犬类、牛羊等动物接触史,否认疫水及疫区接触史;无食物及药物过敏史;职业为快递员;不吸烟,不饮酒;有冶游史;其父亲20岁时患肺结核,治疗不规范。
【体格检查】
体温40℃,心率120次/分,呼吸33次/分,血压105/80mmHg。营养不良,消瘦,急性病容,颜面潮红。双下肺语颤消失,叩诊实音,双肺未闻干湿啰音,无胸膜摩擦音。心律齐,未闻病理性杂音。肝大、脾大。双下肢无水肿。
【实验室检查】
血常规:WBC 2.8×109/L,Hb 103g/L,PLT 97×109/L。
生化:ALT 62U/L,ALB 29g/L。
其他:PCT正常;ESR 69mm/1h;尿常规正常;HIV阴性。
【影像学检查】
2015年8月5日胸部CT显示双肺多发粟粒样结节病变,双侧胸腔少量积液,提示急性血行播散型肺结核(图1)。经抗结核等治疗数日后,患者病情加重,8月17日复查胸部CT显示双肺弥漫渗出性病变,表现为磨玻璃高密度影,并见粟粒性病灶融合实变,双侧胸腔积液大致同前,出现少量心包积液(图2)。
.jpg)
图1 胸部CT表现(2015-08-05)
.jpg)
图2 胸部CT表现(2015-08-17)
(二)临床思辨
【临床特点】
1.患者为青年男性,亚急性起病。
2.主要症状和体征表现为咳嗽,痰中带血,高热,呼吸困难,双侧胸腔积液体征。
3.实验室检查显示外周血白细胞略低,轻度贫血,血小板轻度下降,血沉增快,肝功能轻度异常,降钙素原正常。
4.影像学检查显示双肺弥漫性粟粒样结节影,病灶进展快,短期内出现弥漫性磨玻璃样病变。
5.四联抗结核治疗(利福喷丁、异烟肼、乙胺丁醇、吡嗪酰胺)和莫西沙星治疗7天未见有好转趋势,患者仍有高热、痰中带血和呼吸困难,并且肺内病变有明显加重。
【思辨要点】
肺部疾病的常见症状和体征包括咳嗽、咳痰、发热、呼吸困难、肺内湿啰音或哮鸣音,但这些表现并无病因特异性,许多原因可表现为同样的症状和体征。对疑似感染性肺疾病者,在确立诊断的过程中首先需要思考以下问题。
1.本例患者所患是不是感染性肺部疾病?
判断本病例的病因究竟是不是感染,首先要排除风湿结缔组织疾病、肺部肿瘤、过敏性肺炎、肺水肿等非感染性疾病。
(1)风湿结缔组织疾病
如系统性红斑狼疮、类风湿关节炎、干燥综合征和系统性硬化,均为全身性疾病,临床表现除发热外,往往伴有肾、关节、皮肤、肌肉和血液等多系统损伤,单一累及肺组织者少见。胸部影像学可以表现为弥漫性间质性改变,多分布于中下肺叶,伴有明显的间质纤维化及轻度牵拉性支气管扩张(图3)。血管炎性结缔组织疾病可以引起弥漫性肺泡出血综合征,以咯血(与贫血严重程度不相符)、贫血(24小时内血红蛋白降低20g/L以上)和低氧血症三联征为主要表现,其中肺出血-肾炎综合征还伴有肾功能进行性损害,胸部影像学表现为双肺弥漫性肺泡充填性融合性阴影(图4)。本例患者肾功能和尿常规正常,无关节痛和肌肉酸痛病史,心肌酶学正常,肺外表现仅有皮肤斑丘疹、白细胞下降和轻度贫血,不支持典型的结缔组织疾病诊断,需要完善风湿免疫病自身抗体、血管炎相关抗体(如ANCA)和抗肾小球基底膜抗体检查以排除。
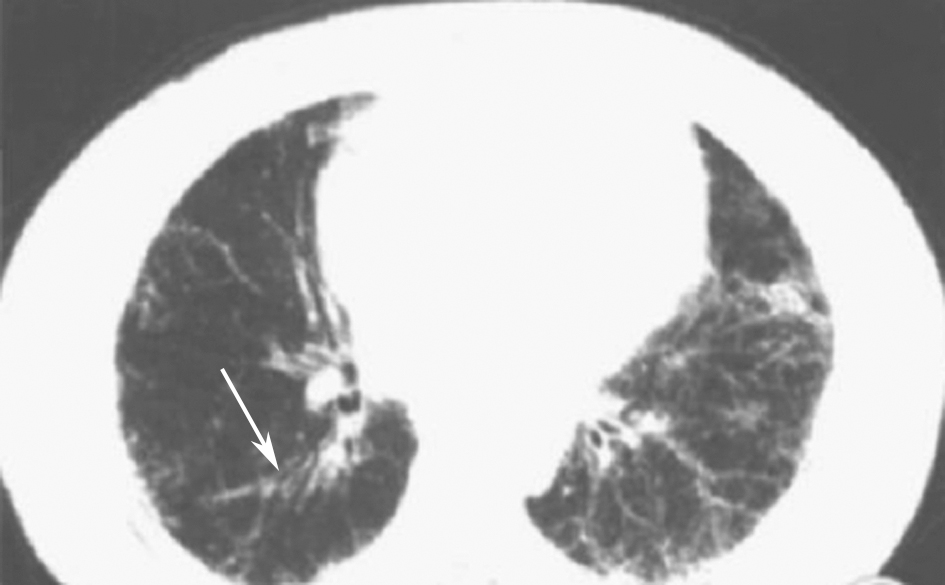
图3 干燥综合征胸部CT表现
女性患者,40岁,诊断为干燥综合征。箭头处可见轻度支气管扩张表现
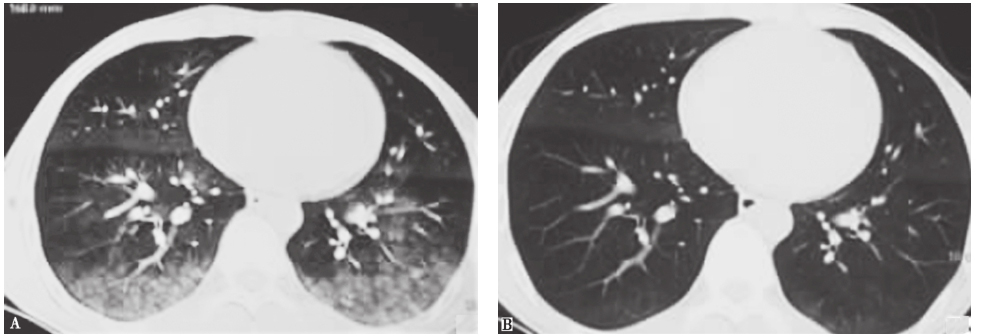
图4 系统性红斑狼疮伴弥漫性肺泡出血胸部CT表现
女性患者,18岁,诊断为系统性红斑狼疮伴弥漫性肺泡出血。胸部CT(A)可见双肺弥漫性肺泡充填性融合性阴影;甲泼尼松龙冲击和维持治疗2周后复查CT(B)显示病变完全吸收
(2)肺部肿瘤
包括转移性肺癌和原发性肺腺癌(细支气管肺泡癌),临床表现可以为发热(大部分为低热)、咳嗽、痰中带血和呼吸困难。影像学表现为双肺弥漫性分布、大小不一的结节影,边界清楚,中下肺多见,伴随淋巴管转移时可以表现为小叶间隔的串珠状不规则增厚(图5、图6),病变累及胸膜可以出现胸腔积液。本例患者有发热、痰中带血、呼吸困难和胸腔积液,但是肺部病变进展迅速,不符合肿瘤的转归,需要完善肿瘤学血液学指标(CEA,AFP等)、痰中及支气管镜取分泌物找癌细胞,必要时行肺穿刺活检以排除。
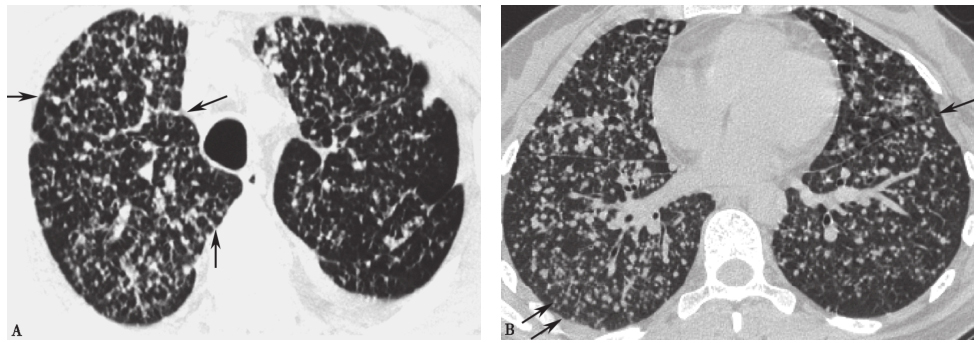
图5 乳腺癌肺内血行和淋巴道转移胸部CT表现
女性患者,40岁,咳嗽,痰中带血,诊断为乳腺癌肺内血行和淋巴道转移。箭头处示小叶间隔呈串珠状改变
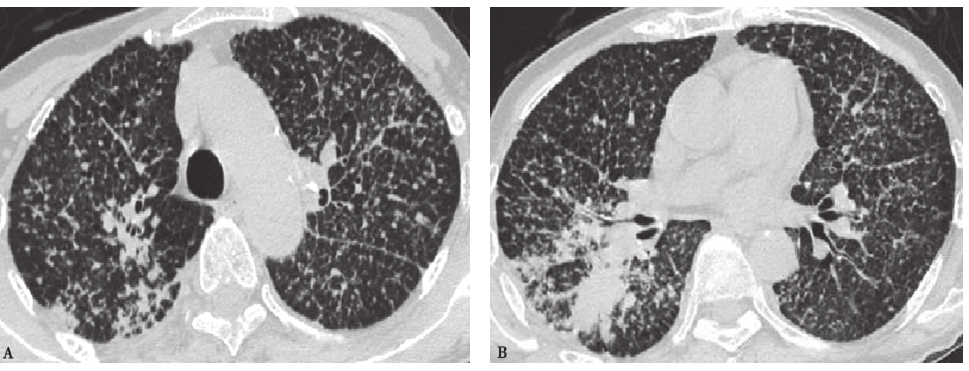
图6 肺腺癌肺内转移胸部CT表现
女性患者,46岁,痰中带血5个月,病理诊断为肺腺癌。胸部CT可见右下肺肿块伴双肺弥漫随机播散性结节
(3)过敏性肺炎
是一组由于个体反复接触外界某些具有抗原性的有机粉尘、微生物、药物所引起的变态反应性肺部炎症,以间质性肺炎、淋巴细胞性细支气管炎和肉芽肿为病理特征。按照临床表现,过敏性肺炎可以分为急性、亚急性和慢性3种形式。①急性过敏性肺炎:指接触抗原后4~48小时出现畏寒、发热、咳嗽和呼吸困难等症状,反复发作,脱离接触或经过治疗后数周,病变吸收。胸部HRCT表现为双肺野可见粟粒样或腺泡样边缘模糊的小结节影,可有磨玻璃影或表现为大小不等的片状浸润影,类似肺水肿(图7)。病理特征为肺泡壁和细支气管壁水肿。②亚急性过敏性肺炎:指持续接触抗原4个月内反复急性发作,出现进行性呼吸困难,伴咳嗽。胸部HRCT表现为双肺野线状、细网状和结节状改变,可与磨玻璃影同时存在,在弥漫的结节或磨玻璃影中有囊性透光区或马赛克征(气体陷闭,因过敏性肺炎伴闭塞性细支气管炎所致)(图8)。病理特征为非干酪坏死性肉芽肿。③慢性过敏性肺炎:指暴露于低浓度抗原超过4个月甚至数年,出现隐匿慢性发展的呼吸困难伴咳嗽,咳痰,可伴有散在吸气时爆裂音、杵状指,甚至肺心病体征。胸部HRCT表现为双肺野广泛分布的网格影和蜂窝肺,可见牵拉性支气管扩张,肺结构破坏,通常上叶更为严重。病理特征为纤维化及成纤维细胞灶。
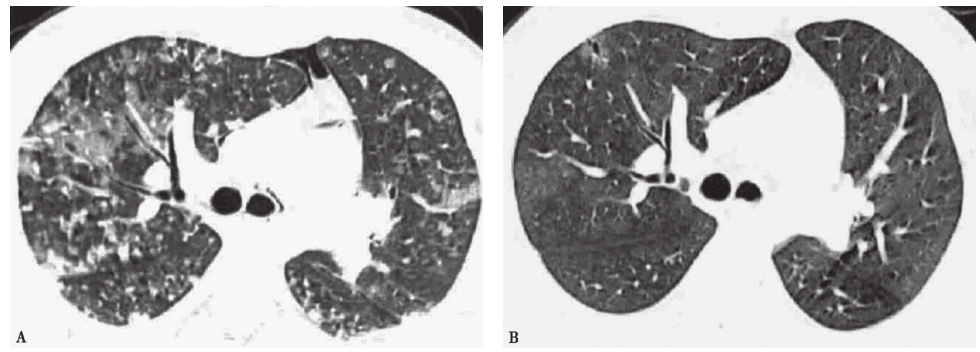
图7 急性过敏性肺炎胸部CT表现
男性患者,28岁,接触油漆后出现咳嗽、喘息、呼吸困难,诊断为急性过敏性肺炎。胸部CT(A)见双肺弥漫片状磨玻璃实变影,伴纵隔气肿;激素治疗10天后复查CT(B),见磨玻璃影及实变影明显吸收
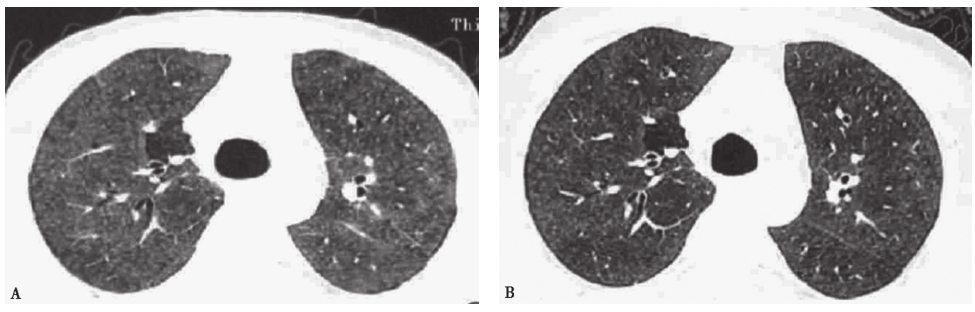
图8 亚急性过敏性肺炎胸部CT表现
女性患者,44岁,咳嗽、喘息1个月余,有养狗史5年,诊断为亚急性过敏性肺炎。胸部CT(A)见双肺弥漫小叶中心结节,边界不清,并有磨玻璃影、马赛克征;激素治疗5个月后复查CT(B),见病变明显吸收
本例患者有抗结核药物过敏表现——过敏性皮疹,使用抗结核治疗后发热、咳嗽和呼吸困难明显加重,体温达到40℃,痰中带血,复查肺部CT见大片磨玻璃影和实变影,可见马赛克征,符合过敏性肺炎的特征,需要完善血清总IgE检测,必要时行肺活检以确诊。患者在接触抗结核药物之前就出现双肺弥漫性结节影,并且没有饲养动物史以及食物、药物过敏史,故起病之初的病变不能以过敏性肺炎解释。
另外,本例患者可以平卧、无急性呼吸困难发作,既往无心脏病,实验室检查心肌酶学正常,故可以排除肺水肿;结节病患者多无发热、咯血、呼吸困难等临床症状,与本例患者临床表现不符;本例患者无粉尘接触史,故可以排除尘肺。
从以上分析可见,本例患者不能用非感染性疾病解释整个疾病发展过程,总体来看,仍以感染性疾病可能性最大。
2.本病例可能是哪种感染类型?病原可能是什么?
肺炎依据感染获得的场所和病原学特点不同而可分为社区获得性肺炎、早期院内获得性肺炎、晚期院内获得性肺炎、免疫功能低下时肺炎和吸入性肺炎;按感染病原可分为普通感染和特殊感染。
(1)细菌性肺炎
本例患者平素身体健康,无结构性肺病等慢性病病史,原发于非发酵菌(铜绿假单胞菌、鲍曼不动杆菌和嗜麦芽窄食单胞菌等)感染的可能性小,也不存在合并新发感染病原、产生广泛耐药或全耐药病菌和原生质菌等状况,最可能的感染原因是抗感染药物未覆盖感染病原。患者曾使用氟喹诺酮类抗感染药物莫西沙星,所覆盖的抗感染病原包括肺炎链球菌、流感嗜血杆菌、非典型病原(肺炎支原体、肺炎衣原体和军团杆菌)、常见革兰阴性菌和厌氧菌等,未覆盖的普通病原包括病毒、真菌和个别细菌(如金黄色葡萄球菌和结核分枝杆菌等一些特殊感染的致病细菌)。
(2)病毒性肺炎
病毒是成人社区获得性肺炎的一种常见病原。病毒性肺炎的主要临床表现为急性起病,持续性发热(往往以高热为主),伴有干咳,如果病情未在短期内控制,可迅速加重,发展为重症肺炎,甚至ARDS。对成年人而言,巨细胞病毒和EB病毒感染多见于免疫功能低下患者,如肾移植、白血病、获得性免疫缺陷综合征(acquired immuno deficiency syndrome,AIDS;也称艾滋病)患者和长期使用糖皮质激素者等。本例患者无类似病史,基本可以排除之。流感病毒、鼻病毒、腺病毒和偏肺病毒等引起的感染患者,外周血白细胞计数多为正常或降低。病毒性肺炎影像学表现主要为磨玻璃影,可以从初始的单叶段病灶很快发展为多叶段受累(图9)。本例患者临床表现有发热和呼吸困难,白细胞计数下降,影像学表现为双肺弥漫性磨玻璃影和实变影,支持病毒感染诊断,但是起病初期的结节影、呼吸困难等的进展速度相对于肺部严重的影像学表现来说较轻,均不支持病毒感染诊断。
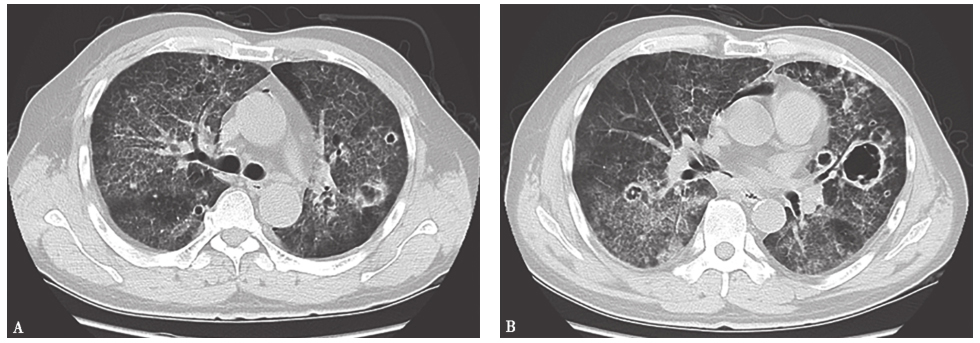
图9 病毒性肺炎胸部CT表现
男性患者,58岁。胸部CT可见双肺弥漫性磨玻璃影及网格状、条索状改变,多发厚壁空洞形成,部分空洞内可见小结节,部分空洞边缘可见晕征,双侧少量胸腔积液。诊断为呼吸道合胞病毒肺炎
(3)真菌性肺炎
真菌感染常继发于免疫功能低下和粒细胞缺乏状态,主要为曲霉菌病和肺孢子菌病(PCP)。典型的肺曲霉感染胸部影像学表现为晕征和新月征,也可见巨大空洞,但难见液平 (图10),与本例患者影像学表现明显不符,故可以排除之。念珠菌所致肺部感染发生的概率很低,诊断较为困难,多为导管相关性或抗菌药物所致的二重感染,罕见原发感染。肺孢子菌肺炎的临床表现可以为发热、干咳和进行性呼吸困难,胸部影像学表现主要为双肺磨玻璃影、网格影,以及磨玻璃影与网格影混合形成的铺路石征,少数患者可以见肺气囊影(图11)。本例患者虽然有发热、咳嗽、呼吸困难等临床表现,并且有多次冶游史,但是HIV阴性,影像学表现与肺孢子菌肺炎不符,故可以排除之。
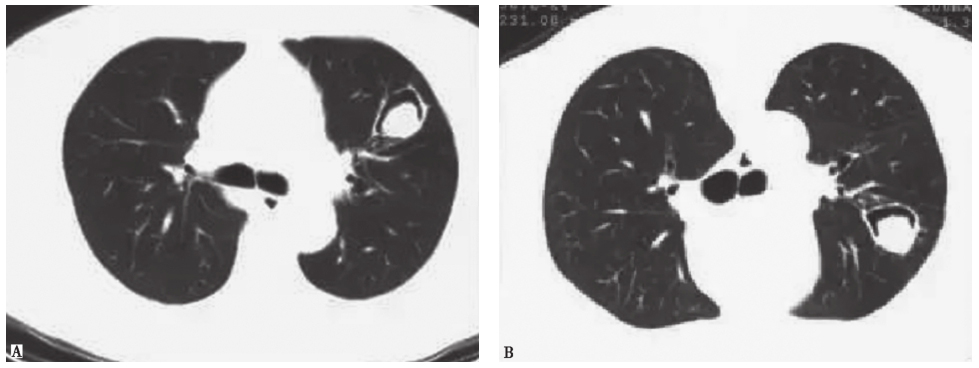
图10 肺曲霉菌球胸部CT表现
男性患者,28岁,患肾病综合征,长期服用激素。胸部CT显示,仰卧与俯卧位,曲霉菌球均处于低位,空气新月征位于上方。诊断为肺曲霉菌球
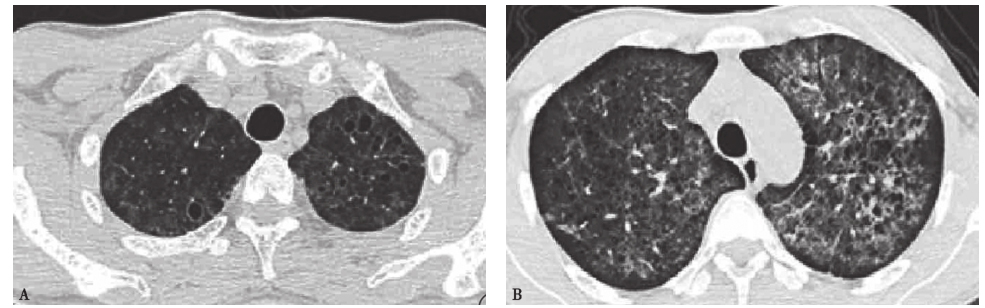
图11 肺孢子菌肺炎胸部CT表现
女性患者,44岁,患AIDS。胸部CT见双肺磨玻璃影中散布多个薄壁气囊影;磨玻璃影与网格影形成铺路石征。诊断为肺孢子菌肺炎
(4)结核和非结核分枝杆菌感染
血行播散型肺结核是大量结核分枝杆菌在短时间内或少量结核分枝杆菌在较长时间内多次进入血液循环,广泛散布到肺内所致的急性重症结核病,常与肺外结核并存。临床表现主要为发热、咳嗽、咳痰、乏力、消瘦、盗汗、食欲下降等结核中毒症状。常见体征除了呼吸道体征外,其他表现为肝大、脾大、胸腔积液和腹水,若累及神经系统可以出现脑膜刺激征。实验室检查可见外周血白细胞计数升高或降低,血小板计数下降,不同程度贫血,血沉增快,旧结核菌素试验强阳性,结核感染T细胞检测阳性。急性血行播散型肺结核胸部影像学表现为大小、密度和分布均一的粟粒性结节(图12);亚急性和慢性血行播散型肺结核胸部影像学表现为结节随机分布,大小不均,双侧上肺结节较大,而下肺结节较小(图13)。
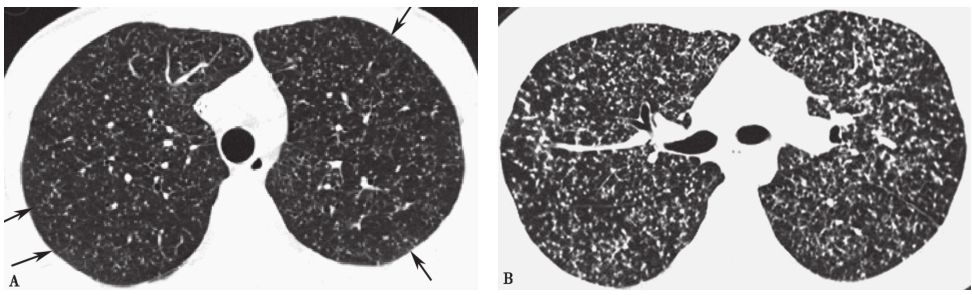
图12 急性血行播散型肺结核胸部CT表现
男性患者,28岁,发热、咳嗽10天,诊断为急性血行播散型肺结核
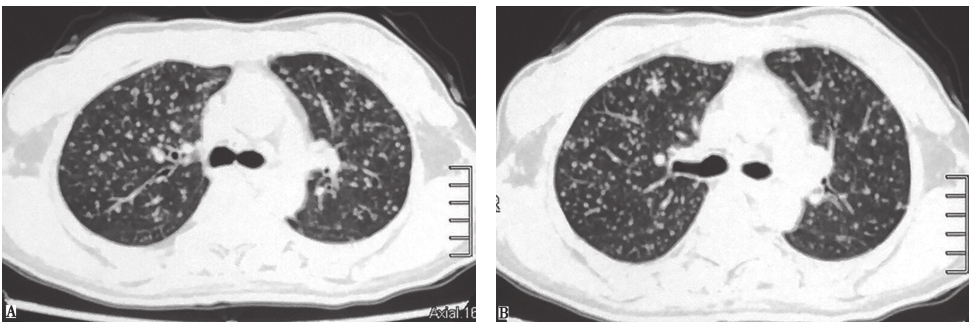
图13 亚急性血行播散型肺结核胸部CT表现
女性患者,44岁,咳嗽、发热3个月,诊断为亚急性血行播散型肺结核
对于普通感染而言,由其他细菌、病毒和真菌引起感染的概率很小。本例患者发病初期的咳嗽、咳痰、发热等临床表现和实验室相关辅助检查等均支持结核分枝杆菌感染诊断。但是,患者在抗结核治疗过程中病情急剧恶化,迅速进展,不能完全以肺结核来解释,故仍需完善相关检查,进一步排除是否合并非感染性因素导致的病变。
二、诊治过程
(一)临床信息
【治疗过程】
因患者曾有多次冶游史,不能排除HIV感染潜伏期免疫力下降,发生肺孢子菌肺炎,故给予复方磺胺甲??唑0.96g(口服,每6小时1次)、卡泊芬净联合治疗(8月18日—8月28日),患者发热和呼吸困难情况无任何好转,予以停药;因患者有过敏性因素存在,且高热结核中毒症状严重,故18日开始予以甲泼尼松龙40mg(每天1次)治疗。因考虑患者有急性血行播散型肺结核,待其皮疹消失后,于8月21日逐一加用抗结核药物治疗,发现为异烟肼过敏,故后续予以利福平、乙胺丁醇、吡嗪酰胺、莫西沙星联合抗结核治疗。
【实验室检查】
血常规:WBC(4.20~8.26)×109/L,N% 60%~83.6%,Hb示轻度贫血,PLT正常。
肝功能:①入院时,ALT 62U/L,AST 36U/L,ALB 29g/L;②护肝治疗后,ALT 33U/L,AST 36U/L,ALB 30g/L。
自身抗体:抗核抗体(antinuclear antibody,ANA)、抗dsDNA、Sm抗体、抗线粒体抗体等阴性,血清总IgE阳性。
PCT 0.05μg/ml,ESR 102mm/L,CRP162mg/L。
结核相关检查:PPD(+++),T-SPOT(+)。
病原学检查:血清病原抗体均阴性(包括梅毒螺旋体、结核分枝杆菌、肺炎支原体、肺炎衣原体、军团杆菌、包虫等)均阴性;病毒检测(包括EB病毒和巨细胞病毒DNA)均阴性;真菌检测(包括G试验和GM试验)均阴性;血培养2次,均阴性;痰病原(包括普通细菌、真菌、抗酸染色和寄生虫)检测8次,均阴性;大便寄生虫均阴性。
【影像学检查】
胸腹部彩色超声:肝大(肋下42mm),脾大(肋下32mm),腹水132mm;胸腔积液右侧40mm,左侧20mm。胸腔积液和腹水检查均为渗出液。
胸部CT:双肺弥漫对称性粟粒样结节灶及磨玻璃密度增高影,内见清晰支气管走行;双侧胸腔少量积液,心包见带状液性密度灶,纵隔未见明显肿大淋巴结;肝、脾大(图14)。
.jpg)
图14 复查胸部CT表现(2015-08-28)
胸部CT不同断面可见双肺弥漫对称性粟粒样结节灶及磨玻璃密度增高影,伴双侧少量胸腔积液
(二)临床思辨
进一步检查显示:①入院治疗后,患者血沉较院前明显增快,提示原有病变仍在加重;②自身抗体均阴性,结合临床表现,基本可以排除风湿免疫病;③患者总IgE升高,支持过敏性疾病诊断;④患者PPD(+++),T-SPOT(阳性),胸腔积液和腹水为渗出液,支持结核病诊断;⑤常规病原学检查均阴性。⑥胸部CT见双肺粟粒样结节病变无明显变化,但是磨玻璃样渗出病灶与8月18日对比稍有吸收减少。
此时需要思考以下问题:
1.对于本病例,能否用单一的感染性疾病解释整个过程?是否有必要鉴定感染病原?
经过上述分析发现,本病例最有可能是急性血行播散型肺结核,但是给予诊断性抗结核治疗过程中,患者突然出现高热、畏寒、咯血和呼吸困难,而且在抗结核治疗过程中呼吸困难越来越重,胸部CT进一步发展为弥漫性磨玻璃影加重,不符合肺结核转归。同时,本病例亦不能排除药物因素导致肺损伤。因此,有必要尽早鉴定感染病原和病因,尽快实现目标性治疗。
2.如何鉴定感染病原?
确定感染病原,可通过无创和有创手段获得标本,进行相关检测。
三、临床确诊
经过与患者本人及其家属协商同意,对患者先予以经鼻气管插管,有创呼吸机辅助通气,在全身麻醉条件下,成功实施了经支气管镜留取分泌物病原学检测和TBLB病理学检测。术中见各级支气管黏膜高度充血、肿胀,表面光滑,右中叶和右下叶基底支开口处可见少量新鲜血迹附着管壁,夹取左肺下叶组织送病理检查。
支气管分泌物抗酸杆菌液基集菌夹层杯法抗酸染色阳性,经鉴定为结核分枝杆菌。病理可见肺泡间隔内轻度淋巴细胞及单核细胞浸润(图15),支持急性过敏性肺炎改变。真菌特殊染色阴性。
.jpg)
图15 TBLB病理表现(HE染色,400×)
最后诊断:急性血行播散型肺结核,急性过敏性肺炎。
确诊后,对患者增大甲泼尼松龙剂量,以80mg(每天2次)治疗3天,再以60mg/d序贯治疗,患者体温明显下降,咳嗽减轻,呼吸困难情况好转,并成功脱离呼吸机。复查胸部CT,病变有明显吸收(图16)。
.jpg)
图16 复查胸部CT表现(2015-09-08)
复查胸部CT显示,与图14相比,原有肺内高密度病灶明显吸收
精要回顾与启示
高热伴双肺多发结节和磨玻璃影是呼吸系统疾病常见的临床病症之一,其病因可以分为非感染性因素和感染性因素。当无法确定时,可以进行诊断性(或经验性)抗感染治疗。但是,如果在感染性疾病的基础上合并一种非感染性疾病,将会使临床医师陷入困境。此时,需要尽量获取病理学和病原学的证据,以明确诊断。
肺结核在临床上很常见。在使用抗结核药物的过程中,往往会遇到各种各样的药品不良反应。例如,异烟肼所引起的不良反应涉及神经、肌肉、骨骼、肝胆、血液、消化、泌尿、生殖、内分泌和呼吸等多个系统,其中以神经和肝胆系统损害为主,其次为免疫系统损害,如过敏性休克、剥脱性皮炎、多系统过敏反应、过敏性紫癜、变应性皮肤血管炎、药疹等。所以,对于过敏体质患者应用异烟肼时要特别注意过敏反应。对于异烟肼常规剂量下发生的不良反应,多数患者在2个月后发生,只有个别过敏体质或免疫力低下者才会在短时间内发生。
免责声明
内容来源于人卫知识数字服务体系、人卫inside知识库,其观点不反映优医迈或默沙东观点。此服务由优医迈与胤迈医药科技(上海)有限公司授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
1.SUZUKI N,OHNO S,TAKEUCHI Y,et al.A case of isoniazid(INH)-induced pneumonitis.Nihon Kyobu Shikkan Gakkai Zasshi,1992,30(8):1563-1568.
2.SALOMAA ER,RUOKONEN EL,TEVOLA K,et al.Pulmonary infiltrates and fever induced by isoniazid.Postgrad Med J,1990,66(778):647-649.
人卫知识数字服务体系





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
