31岁男性,因“发现肺部结节5个月余”入院。该年轻患者外院胸部CT示右肺下叶多发小结节影,病程中有新发病灶,肺功能正常,支气管镜检查无异常发现。但这次入院检查后,竟诊断为晚期肺腺癌。此患者自发病到确诊,仅仅5个月时间,病情进展迅速,短期内出现淋巴道转移,甚至骨转移。
【病例简介】
患者男性,31岁。主因“发现肺部结节5个月余”于2017年10月25日入院。患者2017年5月无明显诱因出现阵发性咳嗽,干咳为主,无明显昼夜规律,偶咳少量白痰,无痰中带血,伴发热,发热无时间规律性,体温最高达39℃,喜出汗,无寒战、胸痛和气促等。就诊于当地医院,胸部CT发现:右肺下叶小结节,予以抗感染、抗病毒等治疗后,体温降至正常,病情好转出院(未复查CT)。出院后患者仍有咳嗽,久咳后感前胸及后背和肩部胀痛,于2017年7月16日于外院查胸部CT示:右下肺多发小结节影,最大直径约7mm。支气管镜检查示双肺各叶、段未见新生物,支气管刷片未见肿瘤细胞,抗酸染色阴性;2017年9月17日再次就诊,复查胸部CT示:①右下肺新增病灶,位于右肺下叶外侧段近膈顶处;②原右肺下叶病灶较前大致相仿。自发病以来患者持续咳嗽,无发热,为求进一步诊治来我院,门诊以“肺部阴影待查”收住。起病以来,患者精神、食欲差,睡眠可,二便正常,体重较前下降近20kg。
体格检查:T 36.2℃,P 76次/min,R 20次/min,BP 110/79mmHg。神清,皮肤、黏膜未见异常,浅表淋巴结未触及肿大,未见出血点及皮疹,口唇无发绀,咽部无充血,颈静脉无怒张,甲状腺无肿大,胸廓对称无畸形,胸骨无压痛,叩诊清音,双肺呼吸音清,未闻及干、湿性啰音,无胸膜摩擦音,心率76次/min,律齐,无杂音,腹软,无压痛,肝脾未及,肠鸣音弱,四肢无水肿。
既往史及个人史:有原发性高血压病史10余年,血压最高达160/110mmHg,平日服用“硝苯地平缓释片30mg/d”降压,血压控制良好,余既往史无特殊。否认吸烟、酗酒史,无冶游史。
辅助检查:
外院系列胸部CT检查:2017年5月28日(图1A、B)首次发现右肺下叶多发小结节;2017年7月16日胸部CT报告肺部感染;2017年9月17日胸部CT发现右下肺新增病灶(图1C、D)。
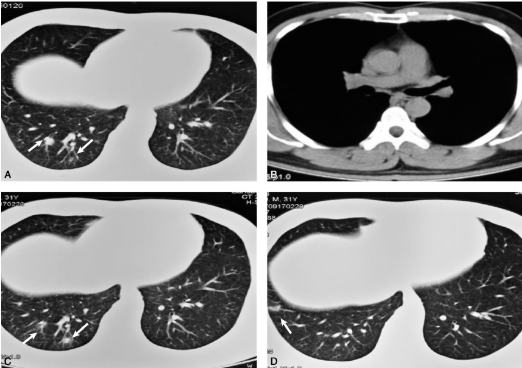
图1 胸部CT扫描提示患者发现肺部小结节影5个月后即出现早期纵隔淋巴结的广泛转移
A.右肺下叶多发小结节影,最大者直径约7mm(白箭);B.纵隔内未见明显肿大淋巴结;C.右肺下叶多发小结节影同前(白箭);D.右肺下叶外侧段近膈顶处新发小结节影(白箭)
肺功能检查(2017-07-20):肺通气功能正常,残气、残总比正常,肺弥散功能正常,呼气NO浓度:13μg/L,支气管激发试验阴性。
支气管镜检查(2017-07-24):双肺各叶、段管腔通畅,未见新生物,支气管刷片:未见肿瘤细胞,未找到抗酸杆菌。
初步诊断:
1.肺部阴影待查
2.高血压病3级
【病例解析】
问题1:肺部多发小结节与患者咳嗽、消瘦之间是否有关联?
患者病情有如下特点:①年轻男性,症状为咳嗽、咳痰伴明显消瘦,慢性病程5个月余;②既往有高血压病史,血压控制良好;③体查无明显阳性体征;④外院胸部CT示右肺下叶多发小结节影,病程中有新发病灶;⑤外院检查肺功能正常;支气管镜检查无异常发现。综上所述,肺部小结节影伴明显消瘦需考虑以下可能:①慢性感染性:如结核、真菌等;②系统性消耗性疾病:如系统性肉芽肿性疾病、结缔组织病等;③累及肺部的恶性病变:肺癌、淋巴瘤、肺部转移性恶性病变等。为明确诊断做以下进一步检查。
辅助检查:
血常规:白细胞:8.01×109/L,中性粒细胞:69%,红细胞:4.95×1012/L,血红蛋白:129g/L,血小板:266×109/L;
血生化:降钙素原:0.08ng/ml↑,钾:3.4mmol/L↓,肝肾功能正常;
血气分析:pH:7.435,PaCO2:39.6mmHg,PaO2:77.7mmHg↓,SpO2:95.6%;
呼吸道病原体IgM抗体九联检测:均阴性,T-SPOT TB:阴性;
乳胶凝集试验(-),HIV、RPR、TP:均(-),G试验、GM试验:均正常;
肿瘤标志物:癌胚抗原8.46μg/L,细胞角蛋白19片段29.69ng/ml↑,神经元特异性烯醇酶17.68ng/ml↑,鳞癌相关抗原0.9ng/ml;
DIC:纤维蛋白原:4.6g/L↑,D-二聚体:9.56FEUmg/L↑,纤维蛋白原降解产物22.4μg/ml↑;
免疫系列:IgE 736.8ng/ml↑、C反应蛋白51.6mg/L↑,血沉正常;
自身抗体系列:抗核抗体(+),滴度1∶3 200,cANCA(-),pANCA(-);
肺动脉CTA(2017-10-26,图2):未见明显栓塞征象,纵隔内多发淋巴结肿大。
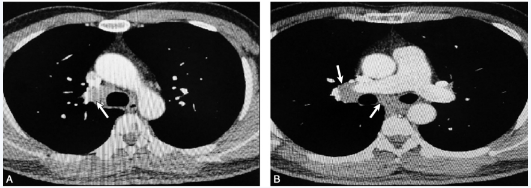
图2 胸部CT示纵隔4R组淋巴结肿大(白箭,A)、纵隔10R组(白箭)与7组淋巴结肿大(白箭,B)
综上结果,可排除普通细菌感染、肺栓塞,亦不支持真菌感染(G试验、GM试验阴性)、肺结核(T-SPOT阴性、血沉正常)等。为明确诊断仍需进一步检查。
问题2:以纵隔淋巴结肿大为特征性表现的疾病有哪些?
患者抗核抗体(+),滴度1∶3 200,肿瘤标志物升高,肺动脉CTA显示多发纵隔淋巴结肿大,需考虑的疾病有:①自身免疫性疾病;②肺癌淋巴结转移;③淋巴瘤等。因此进一步行支气管镜及EBUS-TBNA检查。
支气管镜:气管及各级支气管管腔通畅,未见新生物。
支气管灌洗液病原学:可见正常菌群;抗酸染色:未见抗酸杆菌。
EBUS-TBNA:见7组淋巴结增大,回声不均匀,血供丰富,行穿刺送细胞涂片和组织病理。
纵隔7组淋巴结刷检:见少量恶性肿瘤细胞,倾向低分化非小细胞癌;
分子病理:出血坏死组织内见巢状异形上皮细胞,形态结构倾向腺癌。免疫组化结果:CK(+),VIM(-),CgA(-),Syn(-),TTF-1(-),WT-1(-),LCA(-),P63(部分+),Napsin A(-),P40(个别+);特殊染色结果:抗酸(-),特染PAS(+),银染(-)。
至此,患者可明确诊断为肺腺癌伴纵隔淋巴结转移。遂行全身评估。
全身PET-CT检查:双肺粟粒影、双侧颈部淋巴结(左侧明显)、双侧锁骨区淋巴结、纵隔淋巴结、心膈角淋巴结、右肺门淋巴结、腹膜后淋巴结增大伴FDG代谢异常增高;多发骨质破坏(椎体、左侧肱骨、左侧肩胛骨、双侧锁骨、胸骨、肋骨、盆骨、双侧股骨),伴FDG代谢异常增高。结合病史,考虑恶性病变及其转移所致。
【最终诊断】
1.肺腺癌T1aN3M1cⅣB期(全身多处淋巴结、骨转移)
2.高血压病3级
【治疗】
患者系晚期肺腺癌,无手术指征。将病理及血标本送检WES和ctDNA基因检测,明确是否存在敏感基因突变,从而选择合适的靶向治疗药物。因患者肿瘤进展迅速,基因检测过程需时较长,遂于2017年10月28日予以化疗1次。
化疗采用AP方案:培美曲塞800mg D1+卡铂400mg D1,同时予以抗过敏、止吐、护胃、保肝等治疗。
恶性肿瘤为肺栓塞危险因素之一,因患者D-二聚体显著升高,因此予以低分子肝素0.4ml/d皮下注射,预防性抗凝。
用药次日,患者出现发热,体温最高达38.4℃,伴全身疼痛不适、恶心、呕吐,但是咳嗽好转。
问题3:患者化疗后为何出现发热?
化疗药物常见的不良反应包括:①胃肠道反应(最常见);②肝肾功能损害;③骨髓抑制:如血白细胞、血小板减少等;④其他,如:过敏反应、神经毒性、静脉炎和局部组织坏死等。患者复查血常规示:白细胞:7.05×109/L,中性粒细胞:93%,红细胞:5.5×1012/L,血小板:276×109/L;降钙素原:正常。考虑化疗药物起效,引起大量肿瘤细胞坏死所致的癌性发热。给予患者萘普生0.1g口服,3次/d,嘱多喝温开水,适当物理降温。第3天后患者体温恢复正常。
【随访】
患者于2017年11月3日出院,复查血常规示:白细胞总数正常,中性粒细胞比值较前下降,为76%;复查D-二聚体为4.48FEUmg/L↑,较前下降。出院后患者基因检测结果回报EGFR 20外显子T790M突变,故于2017年11月10日加用奥希替尼靶向治疗,并继续联合AP方案化疗。
2017年12月18日患者完成2周期AP方案化疗后入院评估,复查血D-二聚体结果正常,肺CT提示肺部结节基本消失,肺门及纵隔淋巴结明显缩小(图3);全身骨扫描提示骨质破坏较前好转,全身浅表肿大淋巴结较前缩小。其他全身检查(包括头颅MRI、腹部B超、前列腺B超)评估结果提示无新发病灶。
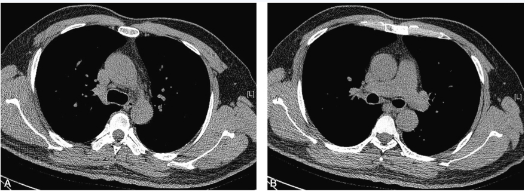
图3 复查胸部CT扫描示纵隔窗可见4R组(A)、10R组与7组(B)肿大淋巴结显著缩小
【病例点评】
1.患者病情最大特点是肺部原发病灶小,而短期内病情快速进展,出现纵隔及全身淋巴结和骨的多发转移。磨玻璃样结节是肺部非特异性的CT影像学征象,常见于肺部良性疾病,如感染渗出早期、机化性肺炎、局灶性纤维化或出血等;而持续性存在的磨玻璃结节应高度怀疑为肺腺癌浸润前病变或早期浸润性肺腺癌的可能。此患者自发病到确诊,仅仅5个月时间,且病情进展迅速,短期内出现淋巴道转移,甚至骨转移。因此,肺腺癌发病年龄越轻,恶性程度越高,进展越快,预后越差,需要临床医生诊治过程中提高警惕。
2.经支气管镜针吸活检(TBNA)主要应用于纵隔及肺门周围淋巴结良恶性病变的诊断、肺癌术前分期诊断及手术方式的选择。纵隔淋巴结由于结构的复杂性和位置的特殊性,一直是呼吸科医生鉴别诊断难点部位。目前主要检查方法有影像学检查(CT、MRI、PET-CT)、纵隔镜检查、针刺活检术(TBNA、EBUS-TBNA)。CT、MRI、PET-CT作为无创检查,表现出较高的敏感性,但在鉴别诊断纵隔良恶性病变中特异度较低,存在一定的误诊率。纵隔镜检查术作为纵隔疾病诊断的金标准,创伤性较大,而且对肺门区病变无法进行有效检查。随着TBNA技术的出现,特别是EBUS-TBNA技术的出现,在诊断纵隔淋巴结良恶性和肺癌分期中具有较高的准确性,而且安全性高、操作性好,已越来越多地应用于纵隔和肺门疾病的诊断。
(黄畅宇 章鹏 夏敬文 李圣青)
【参考文献】
1.GARFIELD D H,CADRANEL J L,WISLEZ M,et al.The bronchioloalveolar carcinoma and peripheral adenocarcinoma spectrum of diseases[J].J Thorac Oncol,2006,1(4):344-359.
2.侯刚,王玮,胡雪君,等.经支气管针吸活检术在支气管管腔通畅的肺及纵隔病变中的诊断价值[J].中国现代医学杂志,2011,21(29):3669-3671,3675.
3.NAVANI N,NANKIVELL M,WOOLHOUSE I,et al. Endobronchial ultrasound-guided transbronchial needle aspiration for the diagnosis of intrathoracic lymphadenopathy in patients with extrathoracic malignancy:a multicenter study[J].J Thorac Oncol,2011,6(9):1505-1509.
(环球医学编辑:常路)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《呼吸与危重症医学疑难与危重病例精选》
作者:李圣青
页码:51-55
出版:人民卫生出版社





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
