81岁女性,入院2天前食用冰箱内藏食物后开始出现腹痛,为脐周钝痛,不向他处放射;1天前出现恶心、呕吐、腹泻,并伴有发热,体温最高达38.7℃,遂前往笔者医院急诊科就诊。入院当日,出现间断抽搐,心率最高达200次/分。给予普罗帕酮35mg静脉注射后收住急诊ICU进一步治疗。
【病情介绍】
患者,女性,81岁。主因“腹痛2天伴腹泻、恶心、呕吐、发热1天”于2009年6月14日入院。缘于2天前患者食用冰箱内藏食物后开始出现腹痛,为脐周钝痛,不向他处放射,1天前出现恶心、呕吐、腹泻,并伴有发热,体温最高达38.7℃,于2009年6月14日12时来笔者医院急诊科。急诊查血常规示:WBC 23.56×109/L,N 90%,PLT 193×109/L;急诊生化:K+ 2.79mmol/L,Glu 11.56mmol/L;患者仍发热,最高达39℃,BP 135/75mmHg,逐渐出现昏睡、浅昏迷。于当日16时10分患者出现间断抽搐,心率最高达200次/分。给予普罗帕酮35mg静脉注射后收住急诊ICU进一步治疗。既往史:高血压3级、糖尿病、结节性甲状腺肿、泌尿系感染(20天前,已好转);否认冠心病病史。对青霉素、链霉素、红霉素药物有过敏史。
体格检查:T 38.6℃,P 140次/分,R 40次/分,BP 120/46mmHg。神志不清,全身皮肤可见大量红点样皮疹及瘀斑,以前胸、侧胸壁及足趾部为显著。双瞳孔等大正圆,直径2mm,对光反射存在。颈软。双肺呼吸音清,未闻及干湿性啰音。心界向左扩大,心律不齐,可闻及期前收缩,未闻及杂音,周围血管征阴性。腹平坦,未见腹壁静脉曲张,未见胃肠型及蠕动波,腹软,无压痛、反跳痛,肝脾未触及,叩鼓音,移动性浊音(−),肠鸣音弱。病理征阴性。
辅助检查:便常规和便潜血未见异常;胸片:心肺膈未见明显异常(图1)。心电图:室上性心动过速、偶发交界性期前收缩(图2)。
入院诊断:①急性胃肠道感染,中毒型菌痢?感染中毒性休克,水、电解质失衡;②昏迷原因待查;③高血压3级(极高危);④糖尿病;⑤结节性甲状腺肿。
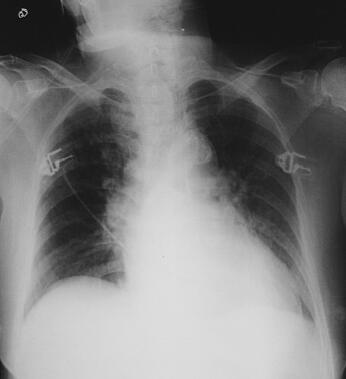
图1 入院时胸片
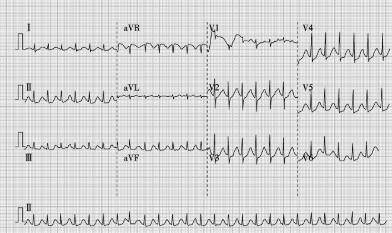
图2 入院时心电图
诊治经过:入院时给予美罗培南和莫西沙星联合抗感染、补液、纠正电解质紊乱等治疗措施。入院当天夜间患者HR 150~170次/分、BP降至90/50mmHg、SPO2降至93%,下颌式呼吸,胸腹皮疹增多,尿量开始减少。呼吸浅弱,给予气管插管、呼吸机辅助呼吸、多巴胺-多巴酚丁胺泵入、晶胶体液扩容、纠正酸中毒等治疗措施。血气分析示:pH 7.17,PCO2 42mmHg,BE −13.5mmol/L;凝血时间:PT 26.2秒,APTT 64秒,INR 2.06,纤维蛋白原2.78g/L。复查血常规:WBC 30.2×109/L,N 88%,PLT 164×109/L;尿常规:潜血(+),蛋白质(+),pH 5.0,比重1.025;复查胸片:心肺膈仍未见明显异常。入院后第2日将抗生素改为美罗培南和替考拉宁,继续扩容、纠正休克。分析昏迷原因可能有:①神经系统疾病感染;②休克;③服用了影响意识状态的毒物;④其他代谢性原因等。毒物分析:血中未检出毒物,排除中毒引起的昏迷。请神经内科会诊,考虑不排除化脓性脑炎,患者家属不同意做腰穿等检查操作,尿、便细菌培养为阴性。经中心静脉内扩容后患者心率有所下降,血压升至130/60mmHg,但仍昏迷。血生化结果:ALB 20.1g/L,ALT 72IU/L,AST 204IU/L,HBDH 342IU/L,Ca2+ 1.72mmol/L,BUN 11.14mmol/L,Cr 143μmol/L,LDH 745IU/L,CK 654IU/L,CK-MB 65IU/L。仍无尿,行床旁CRRT,当日APACHE Ⅱ评分为41分。入院后第3日患者应用冰毯下T 36.1℃,HR 130次/分,R 26次/分左右(呼吸机辅助SIMV),昏迷,疼痛刺激存在,出血点及小片瘀斑无明显增多。结膜水肿明显,口唇轻度发绀,双下肺呼吸音稍低,心律规整,未闻及杂音,肠鸣音弱,双下肢无水肿。双侧巴氏征(+)。3日内血常规:WBC 30.2×109/L→23×109/L→32.5×109/L,PLT 193×109/L→164×109/L→42×109/L;D-二聚体7817μg/L;PT 129.9秒;cTnI 1.5ng/ml。腹部B超:右肾囊肿,胆囊内膜欠光滑,胰、肝、脾、左肾未见明显异常,膀胱探查不满意。胸片:右上肺感染,左心室增大(图3)。入院后第4日仍用血管活性药维持血压,BP 110/60mmHg左右,出血点及瘀斑增多。复查血常规示:WBC 23×109/L,N 94.2%,PLT 18×109/L。血、尿培养未见细菌。给予静点血小板、少量肠外营养支持。入院后第5日患者外周血培养结果、病毒血清学检测结果均为阴性。请外院会诊,考虑诊断为中毒性休克综合征(TSS),主要为金黄色葡萄球菌外毒素作用所致。遂将抗生素调为利奈唑胺和美罗培南,同时增强细胞及体液免疫、清除炎性介质及其他支持治疗。利奈唑胺前后共应用15天,美罗培南应用5天后降为头孢哌酮-舒巴坦钠。入院后第6日开始患者循环逐渐趋于稳定,血管活性药物逐渐减量,意识逐渐恢复,停呼吸机,拔除气管插管,全身状态逐渐改善。入院后2周患者病情平稳,无发热、咳嗽,无恶心、呕吐,腹痛、腹泻,鼻导管吸氧,SPO2 100%,循环稳定,大小便正常。查体无明显阳性表现,出血点及瘀斑大部分消退。CBC:WBC 11.5×109/L,N 74.1%,PLT 167×109/L。血生化全项大致正常。之后转至普通病房继续恢复性治疗。
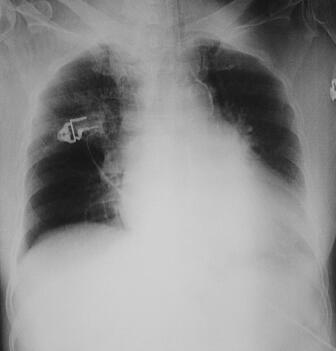
图3 入院后第3日胸片
最终诊断:①中毒性休克综合征;②高血压3级(很高危);③糖尿病;④结节性甲状腺肿。
重要提示
1.高龄女性。
2.既往高血压、糖尿病、结节性甲状腺肿等基础疾病。
3.以消化道症状起病,起病急、进展快,迅速进入休克状态,呼吸、循环、肾脏等多脏器功能不全,伴全身充血、出血性皮疹。
4.早期即开始容量复苏、抗感染、稳定血流动力学等综合治疗,但未明确感染灶及致病菌种类,虽抗生素已覆盖抗球菌及杆菌,但效果欠佳。
5.确诊为TSS后,加强抗球菌治疗明显好转,同时增强细胞及体液免疫,提高呼吸、循环、营养支持。
【讨论】
患者为高龄女性,既往基础疾病较多,是重症感染的高发人群。以消化道症状起病后患者迅速进入休克状态,因全身炎症反应较重,使心脏等多脏器很快进入失代偿阶段。对于此类重症感染的患者,若不能及时控制感染,将导致循环、呼吸等系统功能进一步恶化,故在未明确感染灶及病原菌的情况下,仍需早期应用广谱抗生素抗感染治疗。患者入院开始临床医师就在寻找病因、感染灶,因以进食不洁净食物为诱因,首先考虑胃肠道感染、菌痢,但多次大便常规及培养结果均为阴性,故予以排除;随后又排除了中毒;无神经定位体征等暂不考虑神经系统疾病的可能;同时患者痰培养、外周血培养及病毒血清学检测等结果均为阴性。经过数日的治疗,针对革兰阴性杆菌,应用强力抗生素,患者病情未见好转,反而逐渐加重。
中毒性休克综合征(toxic shock syndrome,TSS)是一种由葡萄球菌外毒素引起的综合征,其特征为高热、呕吐、腹泻、意识模糊和皮疹,可很快进展为严重而难治的休克。其诊断依据主要包括:
1.发热。
2.皮疹(弥漫性斑状红皮疹)。
3.低血压(成人收缩压<90mmHg)。
4.多系统障碍(至少包括3项):①胃肠不适:发病时有呕吐和腹泻;②肌肉疼痛,肌酸激酶高于正常值上限的2倍以上;③黏膜炎症;④肾功能障碍;⑤肝功能异常;⑥外周血PLT<100×109/L;⑦在无发热和低血压时有意识改变及定向障碍,但无局部神经征。
5.发病1~2周后脱皮(典型部位是手掌或足跟)。
6.血、咽或脑脊液培养、洛杉矶斑疹热、钩端螺旋体病或麻疹的血清学试验结果为阴性。
本患者脱皮表现不明显,综合临床表现高度疑诊为TSS,加强抗球菌治疗(利奈唑胺),同时配合增强患者免疫力、营养支持等手段。经诊断性治疗,患者炎症反应得以控制,循环、呼吸等脏器功能得以逐渐恢复,治疗效果满意。
【专家析评】
中毒性休克综合征主要是由金黄色葡萄球菌和链球菌所释放的外毒素引起,以休克和多脏器功能衰竭为特征的急性疾病。临床遇到突发高热、极度疲乏和不适、恶心、呕吐和(或)腹泻、皮肤出现类似晒斑的弥散性皮肤出血点(扁平,压之褪色)、肌肉痛、低血压、血小板减少、多个器官功能衰竭的患者要注意TSS的可能。由金黄色葡萄球菌引起的中毒性休克综合征于1978年首先由Todd报道。患者是7个(8~17岁)伴有高热、红皮症、意识不清、水样腹泻和器官衰竭的少年,在恢复期还出现手掌、脚底和躯干部的脱皮。后来从5个患者身上分离到了金黄色葡萄球菌,而且认为TSS是由新的葡萄球菌表皮毒素所引发。发病机制被认为是一种超抗原介导的疾病,这种超抗原是一组能够激活免疫系统的蛋白质。在呈递给T细胞之前,它们不能在抗原呈递细胞中接受处理,而是直接与主要组织相容性复合物Ⅱ类分子相结合,触发大量T细胞的激活。整个T细胞群的5%~30%将被激活,而常规抗原只能激活0.01%~0.1%。超级抗原导致大量的细胞因子的释放,特别是肿瘤坏死因子α(TNF-α)、白细胞介素-1(IL-1)和IL-6。这些细胞因子与毛细血管的渗漏以及TSS的临床表现有关。TSS是一种严重的、可威胁生命的,但不多发的细菌性感染,治疗:①可选用β-内酰胺酶抗生素,如苯唑西林、萘夫西林或利奈唑胺;②抗休克和支持治疗:静脉输液、升压(多巴胺或肾上腺素)和纠正酸碱失衡、电解质紊乱等;③血液净化(如果有严重的肾功能障碍)。本病例未能发现原发感染灶,血、尿、便培养均阴性,加用利奈唑胺后明显改善,按相关诊断标准,高度疑诊TSS,作者总结的经验可供参考和进一步探讨。
(环球医学编辑:余霞霞)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《急诊临床病案评析:感染与心血管性疾病》
作者:陈旭岩 王仲
页码:151-156
出版:人民卫生出版社





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.