53岁男性,入院前10个月前被汽车撞伤骨盆部,急至当地县级医院摄X线片,诊断为右侧髂骨翼骨折,治疗后2周出院。术后1个月下床活动时出现右下腹膨出一包块,并逐渐增大,曾在当地医院复查,诊断为腹壁疝,治疗3个月。后因包块进一步增大,故转诊笔者医院。该如何治疗?
【病例介绍】
患者,男,53岁。以“骨盆骨折术后10个月、右下腹膨大9个月”为主诉于2007年11月26日就诊。病史:约于10个月前被汽车撞伤骨盆部,当时右侧肿胀、疼痛剧烈,不敢活动,急至当地县级医院摄X线片,诊断为右侧髂骨翼骨折。给予经髂耻入路行髂骨骨折复位、钢板内固定术;术后给予常规抗感染治疗等,切口正常愈合,2周出院。术后1个月下床活动时出现右下腹膨出一包块,并逐渐增大,曾在当地医院复查,诊断为腹壁疝,给予腹带加压固定3个月,现因包块进一步增大,拟行人工腹膜补片修补腹壁。故转诊我院。
查体:骨盆部不对称,双侧髂前上棘对称,可见长约25cm手术切口痕,右下腹有一30cm类椭圆形膨隆包块,质软,推之可回纳,听诊有正常肠鸣音;无腹部压痛与反跳痛,透光试验阴性;无骨异常活动,骨盆挤压分离试验、4字试验阴性。拍摄X线片(图1)示:右侧髂骨骨折钢板固定术后,骨折线消失;耻骨联合间隙正常,双侧骶髂关节正常。腹部CT示右侧腹壁菲薄,腹肌大部分未附着髂嵴,腹内容物移位、突出于髂嵴外,但是腹膜与肠之间尚有间隙。入院诊断:右髂骨骨折术后继发腹壁疝。
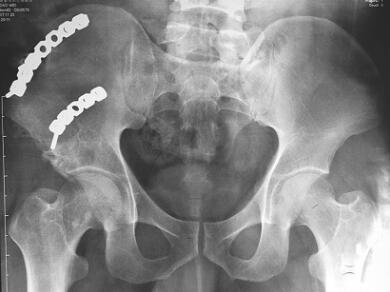
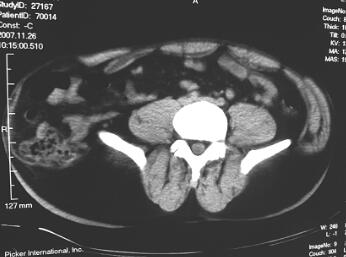
图1腹壁疝修补前骨盆平片及CT片
住院后给予常规检查,无明显手术禁忌证。在全麻下行经原髂耻入路切口进入,行骨盆内固定取出,腹膜重叠紧缩缝合,腹内斜肌、腹横肌与腹外斜肌附着处紧缩、折叠,将腹肌外缘瞄固于髂嵴。术后腹带外固定3周,切口正常愈合,术后7天出院,术后6个月随访,腹壁疝无复发。
【误诊、误治原因分析】
此病例是一个单纯的一侧髂骨翼粉碎性骨折,由于对骨盆前环、后环均未达到结构性破坏,即使不做任何处理,屈髋位卧床休息1个月,也仅仅会遗留下骨盆外观的轻度异常,很难出现功能性障碍。尽管当地医生给予复位、内固定骨折,获取了不错复位状态,但是在暴露骨折时,可能未进行骨膜下剥离,导致附着于髂嵴上的腹肌与髂肌间分离,关闭切口时,又未能将腹横肌、腹内斜肌与腹外斜肌重新瞄固髂嵴上,引起更为复杂的腹壁疝。其实,髂骨翼骨折的处理多为保守治疗;若试图复位骨折,也可经皮使用大号巾钳夹持牵拉复位,给予克氏针沿髂嵴或经髂嵴至髋臼负重顶区进行固定;即使开放复位,沿髂嵴切开,仅剥离髂骨外板,也能够使用钢板固定,无需剥离髂骨内板。因此,此病例之所以失误,根本原因在于对骨盆骨折的稳定与否、是否需手术、应用解剖与手术入路缺乏研究认识。对于骨科医师而言,我们需掌握正确的手术入路,避免继发腹壁疝等医源性损害,一旦出现并发症,必须及时、尽早借助相应的专业医师来弥补,更要与病人做好沟通。
【对策】
骨盆骨折多为高能量损伤,易合并大量出血、休克、腹腔或盆腔脏器损伤、会阴部损伤等。伴多系统损伤的骨盆骨折者,因伤情重、伤势复杂,病情变化迅速,而易危及生命,死亡率可高达10%,其中约4%死于骨盆出血。大多数骨盆骨折(约65%)为稳定性,经闭合复位治疗后,一般不残留长期后遗症。近年来,随着骨盆生物力学研究的深入,渐趋一致地认为对骨盆不稳定性骨折,采取开放复位固定,以防止骨盆失稳和创伤性关节炎的发生。
从是否有并发症可分为单纯性骨折与复杂性骨折。单纯性骨折并不一定简单,指骨盆骨折的本身而言。复杂骨折指并发有休克、神经血管损伤、盆腔或腹腔脏器损伤等。
1.单纯性骨盆骨折的分类
单纯性骨盆骨折的分类尚未统一,常见以下几种分类:
(1)依骨折的损伤机制:Tile和Pennal将骨盆环破裂的骨盆骨折分为:①压缩型(亦称闭卷型,即伴有旋转或不伴旋转的侧方挤压):骨盆受到左右方向的侧方应力作用,使骨盆前环首先骨折并趋向重叠移位,然后继续作用致髂骨内移或内旋,发生骶髂复合体从后向前方向的损伤,可依次表现为骶髂后韧带损伤、骶髂间韧带损伤、骶髂前韧带损伤,或邻近关节的纵形骨折。②分离型(亦称开卷型,即前后方向的挤压):即骨盆受到前后方向的应力作用,首先使前环损伤并趋向分离移位,然后导致骶髂复合体从前向后方向的损伤,依次损伤为骶髂前韧带、骶髂间韧带、骶髂后韧带,或邻近骶髂关节的纵形骨折,伤侧骨盆向外移或外旋。③中间型:亦称垂直型,多为垂直方向暴力作用所致,骨盆前后环可发生骨折脱位,伤侧骨盆在垂直方向上移位,而无明显的侧方移位或内外旋转,但在动态应力作用下骨盆环存在旋转和垂直方向上失稳。
(2)依据骨盆骨折的稳定性:国内胥少汀教授主张分为稳定性骨折、不稳定性骨折及骶骨骨折三大类,因髋臼骨折的治疗有自身的特殊性,主张单列一节阐述以示与其他骨盆骨折的不同。
稳定性骨盆骨折为骨盆环一处或几处发生破坏,但未累及骨盆环的稳定。包括耻坐骨单侧或双侧骨折,髂前上棘、髂前下棘及坐骨结节等处的撕脱骨折,髂骨翼的外侧缘骨折。
不稳定性骨盆骨折为前环与后环联合损伤并移位。因骨盆的稳定性主要决定于骶髂复合体的损伤程度,依后环损伤的部位和程度不同,又分为四类。①骶髂关节脱位:表现形式有经骶髂关节耳状面和骶间韧带的脱位,经耳状关节面与骶骨1、2侧缘骨折的脱位,经耳状关节面与髂骨翼后部斜形骨折的脱位。②骶髂关节韧带损伤,即骶髂关节半脱位,存在前侧或后侧的骶髂韧带的完整。③髂骨翼后部直线骨折,即平行骶髂关节面的髂骨翼内侧缘的纵形骨折。④骶孔直线骨折,骶髂关节完整,骶骨的4骶前后孔发生纵形骨折,使骶骨侧块与骶管分离;此种损伤因骨折线与脊柱轴线一致,且靠近中线,故伤侧骨盆极不稳定,向上移位可达5cm以上。
骶骨骨折多属裂隙骨折,不影响骨盆的稳定性;严重者因骨折移位和并发前环损伤,形成不稳定性骨盆骨折。Denis等将骶骨骨折分为三区:Ⅰ区为骶骨翼骨折,可伤及腰5神经;Ⅱ区为骶管孔或骶1、2、3孔区骨折,可伤及坐骨神经,但无膀胱功能障碍;Ⅲ区为骶管区骨折,可损伤支配括约肌和会阴部的骶2、3、4神经。
(3)Youngand Burgess(1987)提出骨盆骨折分类:前后压缩(APC)型:APCⅠ型为耻骨骨折或耻骨联合分离,骶髂关节后韧带和盆底韧带完整,骨盆稳定;APCⅡ型为耻骨骨折或耻骨联合分离,骶髂关节前韧带和盆底韧带受损,骨盆旋转不稳定;APCⅢ型为骨盆前后环均骨折,骨盆底韧带和骨盆后韧带均受损,骨盆旋转和垂直方向均不稳定。侧方压缩(LC)型:LCⅠ型为耻骨、坐骨骨折,骶骨撞击性损伤,主要韧带保持完整,骨盆稳定;LCⅡ型为耻骨骨折,髂骨翼骨折,骶髂关节骨折,盆底韧带完整,骨盆旋转不稳定;LCⅢ型为伤侧骨盆向内旋转移位的APCⅡ型损伤,或对侧骨盆向外旋转的LCⅡ型损伤。垂直剪切(VS)型损伤:垂直暴力作用致骨盆前后环骨折及韧带损伤,骨盆存在旋转和垂直向不稳定。综合力学(CMI)损伤:此型为混合性暴力作用,骨盆严重骨折并失稳。
(4)Letournel(1992)提出骨盆骨折的分类:A型:单纯耻骨联合分离;B型:经耻骨体或闭孔的骨折;C型:经髋臼的骨折;D型:不累及骶髂关节的髂骨骨折;E型:经骶骨或髂骨的骶髂关节骨折或骨折脱位;F型:单纯的骶髂关节损伤;G型:骶骨骨折。
2.骨盆骨折的研究进展
(1)CT技术的使用:CT检查可以提供连续性、高质量的骨盆和软组织信息,尤其是三维或四维成像技术的应用,能清楚描述骨盆骨折后的三维空间的变化,对严重的骨盆骨折类型鉴别极有价值,避免了不必要的剖腹探查术。骨盆轴向CT检查有助于鉴别骶尾骨骨折和判断骶髂复合体的损伤程度,确定骨盆环的粉碎性骨折的范围;三维或四维成像检查正确评价髋臼的损伤程度,为治疗方案的选择提供客观依据;诊断腹内脏器损伤情况,动态观察腹膜后血肿的出血量;对幼儿骨盆骨折的诊断更具有确定性作用,完全显示骨骺的损伤情况。但是血压不稳定的病人难以进行CT检查。近年发展起来的CT监测下经皮骶髂关节固定技术,则明显地具有减少对组织的损害、减少失血量、降低感染率、利于早期护理和运动、减少后期继发症等优点。MRI技术对急诊骨盆骨折诊断的特殊作用尚未成熟。
(2)出血的鉴别和治疗:参照McMurtry等提出对多发性损伤的早期处理原则,即A-F步骤:A.气道处理;B.出血的处理;C.中枢神经系统的处理;D.消化系统或胃肠道的处理;E.排泄系统或泌尿生殖系统的处理;F.骨折的处理。应该懂得骨盆骨折的早期处理重在出血方面,失血性休克是骨盆骨折早期死亡的主要因素。骨盆骨折的出血来源是骨折断面、骨盆内中小血管和静脉丛损伤、挫伤的软组织和内脏损伤。
如何排除腹腔内出血还是骨盆骨折引起的盆腔出血?Roobt最早提出利用腹腔灌洗诊断腹腔内出血,腹腔灌洗的阳性标准为粒细胞>0.5×109/L,红细胞>1×108/L,或抽出大量的肠内容物或血液。但因腹前壁血肿或过大的腹膜后血肿可导致本方法有16%~47%的假阳性率。近年多主张多点多层次腹穿以提高准确率。有经验的放射专家也可凭借CT检查判断血肿及脏器损伤。过去常对腹膜后血肿采取保守治疗,近年来有人提出因腹膜血肿导致腹膜后间隙压力持续增高,影响肾血流动力学和功能,从而形成腹膜后间隙综合征,易发生多脏器功能不全或衰竭,故建议必要的手术探查止血。另外对双侧髂内血管结扎法、持续性输血法及敷料填塞法治疗骨盆大出血的效果,也有异议或怀疑。目前更多的人趋向于利用介入技术、高选择性血管栓塞术。介入的时机尚有争议,有人认为越早越好,有时在抗休克的同时进行栓塞;多数人主张在内固定或剖腹探查后进行。但是动脉造影仅能发现严重骨盆骨折者10%~15%的出血动脉,而且对于静脉丛损伤所致的大出血显得无能为力,这也许是有人报道采用栓塞术而未能达到成功止血的原因。动脉造影及栓塞术还可继发栓子误入正常血管,因髂内动脉栓塞引起臀部组织坏死、坐骨神经和股神经等轻度瘫痪、膀胱壁坏死等。
在正确纠正休克的同时,应针对骨盆骨折的出血来源采取积极的止血措施,如制动骨折、减少搬动、髂内动脉结扎、选择性介入栓塞血管等。当然,骨盆骨折及时制动仍是有效的止血方法,如各种前环支架、前后环支架及骶髂关节外固定钳等,均能一定程度上稳定骨折,防止搬运、检查时骨折端活动造成凝血块脱落而引起持续出血,同时复位后亦有局部压迫止血之功效。
(3)支架等外固定器的使用时机和适应证:外固定可在急诊室或手术中进行固定,越早越易复位骨折,越能达到止血作用;尤其是骨盆导航的出现,微创操作明显减少了创伤反应与出血量。但在腹内脏器损伤病人需要剖腹探查时,外固定的使用时机尚有争议。如Alexander等近来认为腹壁对不稳定骨盆环损伤的髂骨翼起到一个张力带作用,而且证实剖腹手术将破坏这种张力带作用,进一步增加骨盆环的不稳定,加大骨盆容量,增加出血量。对于旋转不稳的骨盆骨折,前环支架具有积极的治疗作用。对于半侧骨盆垂直失稳者,使用前环支架时需增加固定钉的粗度或辅以骨牵引,也可使用后环支架固定,如骶髂外固定钳等,但后环支架尚需要进一步完善和调制。对于双侧型垂直失稳的骨盆骨折而言,支架固定仅用以临时性制动及减少出血,利于病人搬动或护理,允许后期手术处理。
(4)垂直失稳骨盆骨折和移位髋臼骨折的治疗:过去对二者的治疗多局限在非手术治疗。随着对骨折本身的继发症如疼痛、骨盆倾斜、畸形愈合、骨不连、步态失常、双下肢不等长、异位骨化等,及长期卧床的继发症如褥疮、深静脉栓塞、肾结石、呼吸系统感染等不断深化认识,随着骨折固定技术和微创技术的完善,对不稳定性骨盆骨折和移位髋臼的认识不断深入,近年来,趋向一致的观点是:稳定性骨盆骨折仍以非手术治疗为主,但不稳定性骨折或并有髋臼移位骨折者应积极地给予开放复位内固定或复位后支架固定。如Tile认为骨盆骨折的治疗不仅要挽救病人生命,还应纠正骨盆畸形,防止后期失稳和畸形,恢复功能。骨盆的稳定性取决于前环和后环的完整,Simonian等以新鲜尸体进行骨盆测试,耻骨联合分离或耻骨支损坏后骨盆前环出现不稳定,单纯骶髂关节、关节囊及韧带损伤时将致骨盆后环不稳定,若并骶棘韧带及骶结节韧带切断,则加重骨盆垂直方向的不稳定。钢板等内固定或支架固定前环损伤后,将增加前环的稳定性,但不能制约骶髂关节的活动;同理以拉力螺钉、骶骨棒等内固定或Ganz骨盆复位钳固定后环时,可恢复后环的稳定,但不能制约前环的运动;故目前多主张前后环联合固定。闭合性骨折的手术时机为伤后7~10天。笔者认为选择治疗方法应依据每一个病人的具体情况而定,用最简单的方法获得最好的疗效,最大限度地减轻创伤反应、最大限度地保存或恢复功能,不可仅凭骨折的稳定与否来决定是否手术。如对一个髋臼顶的粉碎性骨折者,手术与非手术治疗的远期疗效并无明显的差别,其影响疗效的主要因素不是治疗方法的不同,重在医者能否正规、熟练地使用某一种方法;主张将有限的手术内固定与骨牵引等外固定及闭合复位手法充分地结合,针对不同的病人联合使用。
(5)骨盆骨折可继发畸形愈合、骨盆倾斜、创伤性髋或骶髂关节炎、骨不连接等:骨盆骨折愈合后,若为前后方向上畸形,一般不影响生活,在育龄妇女可能影响分娩。若为垂直方向上畸形,将导致骨盆倾斜、双下肢相对的不等长;轻者多无明显症状,但双下肢长度差>3cm时,出现跛行等功能障碍,则需行下肢延长或对侧短缩术、骨盆环截骨延长矫形术。因骨盆骨折复位差,后期可导致创伤性关节炎,出现髂骨或髋关节疼痛、跛行等;发生在骶髂关节时多行关节固定术;若为髋关节者多行人工髋关节置换术;个别需要满足体力劳动的欠发达地区的患者也可行关节固定术。骨盆骨折因骨质的血供丰富,极少发生不愈合,偶因复位差、固定失效可导致骨不连接,骨盆入口位或出口位片可显示多数不连接骨折,有时应加拍应力位片或断层摄片。
(周中华 何建玲)
(环球医学编辑:余霞霞)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《骨伤科误诊误治案例分析与对策》
作者:李无阴 周中华
页码:144-148
出版:人民卫生出版社





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.