56岁男性,4个月前突然开始咳嗽,当时未系统诊治。2个月前咳嗽加重,且伴有黄痰、发热、乏力、气短等症状,甚至体温达39℃。入院行肺CT检查,提示“右肺炎症”,经治疗后缓解。又过2个月后,该患者咳嗽、咳痰、呼吸困难再次加重,出现发热症状,体温达38℃。经纤维支气管镜,发现罪魁祸首是……
【病例介绍】
患者男,56岁,农民,于入院前4个月无明显诱因出现咳嗽,无痰,不伴咯血及发热,当时未系统诊治。入院前2个月因咳嗽加重,咳黄痰,发热,体温达39℃,且出现乏力、气短,当地医院行肺CT检查示“右肺炎症”,抗炎治疗后,咳嗽有所减轻,黄痰消失,体温平稳。2个月后咳嗽、咳痰、呼吸困难再次加重,发热,38℃。纤维支气管镜下发现右肺下叶占位性病变(图1)。
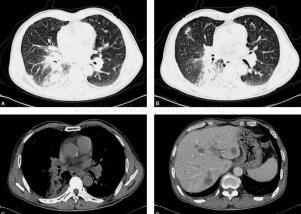
图1肺窗示右肺下叶支气管管壁增厚,其内支气管见多处局限性狭窄,右肺下叶背段及后内底段见多发规则团片状高密度影,其内狭窄的支气管呈枯树枝样。纵隔窗示右侧少量胸腔积液,右肺门及纵隔可见多发肿大淋巴结,右肺门淋巴结包绕右肺下叶支气管致其狭窄,肝内可见多发类圆形低密度灶,边界模糊,可见轻度强化
【诊断】
细支气管肺泡癌(图2)
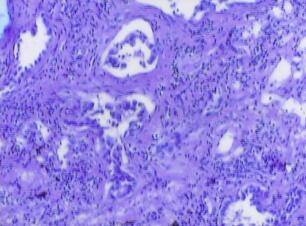
图2肺泡上皮异型增生,部分肺泡间隔纤维增生,局灶有间质浸润,其间的血管、支气管壁未见浸润
一、概述
细支气管肺泡癌(BAC)是肺腺癌的一个重要亚型,2004年WHO对BAC的重新定义,BAC指瘤细胞沿肺泡壁呈覆壁式生长;无间质、淋巴管、血管和胸膜的侵袭,仍保持肺泡间隔正常结构。根据BAC定义为:肺泡壁上单层或有限的复层上皮呈帽样(鳞片状)生长,和由仅轻度异型的立方或柱状上皮形成的微乳头,在病变内或周围没有硬化或炎症。BAC具有腺癌的许多特征,通常相互伴随,临床以大量稀薄白色泡沫痰及进行性呼吸困难为主要特点。
【病理】
细支气管肺泡癌发病年龄多数在40~70岁之间,与其他类型肺癌的发病年龄无差别,与其他类型肺癌相比,细支气管肺泡癌以女性和非吸烟者相对多见,女性稍多;根据文献报道,中国1991~2000年BAC占全部肺癌9.2%,BAC占腺癌20.1%,其中非黏液型占84.8%,黏液型占6.3%,混合型占8.9%。
BAC的组织学来源可能为细支气管上皮的Clara细胞、Ⅱ型肺泡上皮细胞或化生的黏液细胞。也有部分学者认为其来源于支气管上皮干细胞,因向不同方向分化而显现出不同的表型。癌细胞形成单层或多层立方或柱状细胞,其生长方式是一种鳞屑状生长,覆盖在肺泡壁上充填生长,基本上不破坏肺泡间隔,这些病理特征决定了BAC的临床表现与影像学特征。按大体病理形态,BAC分为三型:①孤立结节型:均在肺的外周部,位于胸膜下,直径0.7~4.5cm,圆形或略呈分叶状,切面灰白色,一般无坏死;②多发结节型:形成大小不等的结节,散布于肺的一叶或多叶,甚至两肺,结节之间仍可见正常肺组织;③弥漫实变型:癌组织常累及数叶或双肺,质地硬,犹如大叶性肺炎,故之称肺炎样型,其切面常呈半透明状,伴有黏液物质产生。
【流行病学特征】
BAC一般症状为咳嗽、咳痰、气促等,早期临床症状无特殊或表现为胸痛、咳嗽、咯血等,孤立结节型的患者常无明显症状而于体检时发现,多发结节、弥漫实变型多数患者症状较重,主要有咳嗽,咳白色黏液痰,量多,还可有血痰、胸闷、气短、胸痛、消瘦、杵状指等。一般不发热,当合并感染时可发热。中晚期咳大量泡沫样或胶冻样痰是其临床显著特点,治疗后肺内病灶吸收不完全。弥漫型BAC是唯一可引起病人进行性呼吸困难的肺癌,这跟瘤细胞覆壁生长、肺泡腔内充满黏液、瘤细胞而引起换气功能下降有关。其预后与肿癌诊断时分期有关,其5年生存率为42%。
二、影像学表现
1.孤立结节型
病灶多位于双肺上叶,右肺多于左肺,均为周围型。在X线平片上常为境界不清的模糊淡片影,边缘不清,可见毛刺,可见有支气管充气征。常被误诊为浸润型肺结核或炎症,或因病变较小而漏诊。孤立型BAC的影像学表现复杂多样,根据病灶内部密度及边缘形态将其分为单纯毛玻璃密度结节(ground-glass opacity,GGO)、混杂密度结节及单纯实性结节3种类型。
(1)单纯毛玻璃密度结节:模糊、雾状密度影,在其中尚能见到含气的支气管和血管结构者称为毛玻璃影,在BAC的出现率为19%~55%;常规平扫仅表现为边缘模糊的小片状影,H RCT肺窗上表现为云雾状高密度影,病灶内血管及支气管纹理仍清晰可见。纵隔窗上病灶往往不能显示。其病理基础为肿瘤细胞沿肺泡壁生长,肺泡壁增厚,肺泡腔未塌陷及闭塞。有报道单纯毛玻璃样结节是BAC的早期影像学表现。
(2)混杂密度结节:为含空泡或支气管气象的不均匀密度结节,中心不均匀混杂密度结节周围绕以淡薄的毛玻璃密度影,称为环晕征,其实质为毛玻璃密度。空泡征是指结节内小灶性透亮区,直径<5mm,有时含气腔隙呈宽窄不等的条状和囊状,多个小泡聚集成蜂窝状即为蜂窝征,病理基础是未被肿瘤组织占据的含气肺组织。支气管气象在病理上为肿瘤细胞沿肺泡壁生长,尚未完全破坏侵蚀支气管,肿瘤内小气道未完全闭塞、甚至扩张,而表现为残留含气支气管。空泡征或支气管气象在BAC的出现率约为50%~76%,高于其他肺肿瘤。
(3)单纯实性密度结节:肿瘤呈实体生长,无含气肺泡组织,瘤内弹性纤维增生,其网状结构破坏,具有一般肺癌所具有的分叶、毛刺、胸膜凹陷等共同征象,均提示可能为恶性肿瘤的征象,对诊断有很大帮助。CT病理对照显示病变的毛玻璃密度区域为非黏液性的BAC,而实变区域为黏液性的肺泡癌。有作者认为毛玻璃密度系细支气管肺泡癌的早期征象,PET检查常为假阴性,说明此时肿瘤生长缓慢、代谢水平较低。
2.多发结节型
胸片可清晰显示双侧肺野广泛分布大小不等结节影,结节大小不一,直径约为1~4mm,密度中等,边缘清或不清,双肺结节影对称或不对称,呈密集、稀疏或融合成片状。结节影自上而下有增多趋势。每个结节形态与孤立型BAC相仿,CT值为35~50 H U,其中亦可见空泡征和(或)支气管气象。部分结节影周边见小片状实变影及不规则片状毛玻璃样淡薄影,CT片对结节边缘显示较清。
3.弥漫实变型
按肺叶、肺段分布的实变影,累及一个肺叶或肺段,或多个肺叶肺段,此型病理学上多是黏液细胞型BAC,亦有学者认为它有一种特殊的转移方式,即癌组织沿肺泡壁生长,通过肺泡壁及肺泡孔转移,形成结节样或弥漫性生长。弥漫型可有两种情况:①病变侵犯一个以上肺段、一个肺叶或数叶,多位于中下肺野;②无数小结节或小斑片影弥漫分布于两肺。由于这一型肺癌中,有大部分病例为黏液细胞型,常分泌大量黏液,可产生肺部实变及空气支气管影像,而且实变阴影的边缘模糊,境界不清,故在平片上常被误认为肺炎或肺结核。这一型BAC约占全部BAC病例的37%,根据病变形态可分为四个类型:蜂房型、实变型、多灶型、混合型。根据文献可归纳为5个特征的CT征象:
(1)蜂房征:病变区内密度不均,呈蜂房状气腔,大小不一,为圆形与卵圆形的低密度影(接近空气)。其病理基础是癌细胞沿着肺泡细支气管壁生长,但不破坏其基本结构,而使其不规则增厚,故肺泡腔不同程度存在。此征与支气管充气征同时存在时,有定性意义。
(2)支气管充气征:与一般急性炎性病变不同,其特点是支气管壁不规则,凹凸不平,普遍性狭窄;支气管呈僵硬,扭曲;主要是较大的支气管显影,较小的支气管多不能显示,呈枯树枝状,此与肺炎的空气支气管造影征表现不同。
(3)毛玻璃征:受累肺组织呈近似水样密度的网格状结构呈毛玻璃样外观,其病理基础是受累增厚的肺泡间隔构成的框架内充满黏液蛋白质或其他渗液。
(4)肺段实变与血管造影征:增强扫描前可见病变以肺叶或肺段分布,呈楔形的实变,病变尖指向肺门,外围与胸膜相连;密度均匀一致,边缘平直,亦可稍外凸或内凹,无支气管充气征;增强后可见均匀一致的低密度区内树枝状血管增强影。
(5)两肺弥漫分布的斑片状与结节状影:个别病例,结节内有空洞或囊性改变,推测其成因可能是由结节中央坏死,更有可能是与终末细支气管的活瓣阻塞有关。
(6)动态观察:病变不断增大、增多。
三、鉴别诊断
(一)孤立型细支气管肺泡癌
对于一个孤立性肺结节除具备一般肺癌的CT征象:分叶、毛刺、胸膜凹陷、血管集束等征象外,如还具备其他的一些CT特征,如病灶位于外周或胸膜下,呈小片状或星状,病变密度不均,有细支气管充气片、空泡征(假腔)、蜂房征、毛玻璃征等,一般可以提示BAC的诊断。其中蜂窝征与毛玻璃征极少在其他类型肺癌中出现,具有很高的诊断价值。孤立型BAC需与其他孤立性病变鉴别,主要应考虑以下几种病变。
1.结核结节或结核瘤
多数病灶边缘光滑无明显分叶毛刺,病灶内可见细钙化,呈弥漫或均匀一致性分布,CT值多高于160H U,可有边缘性空洞,呈裂隙状或新月形,其周围大多有卫星灶,局限性胸膜增厚多见,与BAC鉴别一般不难。但有个别结核病变,干酪样坏死排出后形成小泡状密度减低区,酷似BAC的假腔,可导致误诊。此时应注意病变有无BAC的其他特点,如胸膜凹陷、血管集束征、支气管充气征等,结核多无上述征象。
2.细支气管囊肿
含液支气管囊肿发生在肺内可呈孤立性结节影,CT表现为边缘光滑锐利,密度均匀,CT值0~20H U之间,一般鉴别无困难。但当囊肿内蛋白质成为丰富时,可达30H U以上,由继发感染,个别细支气管囊肿多无胸膜凹陷、血管集束征等,空泡为空气密度,透亮度很高,此与一般BAC的假腔(内常有液体与细胞成分,CT值稍高于空气)不同。
3.转移瘤
转移瘤有各种形态,一般病灶多发,大小不同,形态相似,由于转移瘤来自于肺毛细血管后静脉,因而病变与支气管无关系。孤立型转移瘤,边缘光滑,多无毛刺与锯齿征,无支气管充气与空泡征。
4.球形肺炎
多呈圆形或类圆形,边缘欠清楚,病变实性且密度均匀,周围血管纹理增粗(无血管集束),相邻胸膜反应显著,抗感染治疗短期复查逐渐缩小。
5.与能产生毛玻璃样改变的病变的鉴别
这类病变有局限性肺部感染、嗜酸性粒细胞增多病、咯血进入肺内,以及肠道与胰腺的肺转移等。肺部感染病变境界较模糊,无分叶改变,而BAC病变境界多较清楚,常伴有空泡,且多有分叶。咯血患者肺内毛玻璃样改变,不定形,无分叶,无其他肺癌征象。嗜酸性粒细胞增多症CT表现与局灶性感染相似;血中嗜酸性粒细胞增多有助于诊断。肠道与胰腺的肺转移有原发肿瘤的临床表现。总之,对上述能产生毛玻璃样改变的病变除注意形态学方面的鉴别外,应密切结合临床表现,加以分析判断,一般可作出准确鉴别。
(二)弥漫型细支气管肺泡癌
其CT征象有不同程度的特异性,而每个征象既可单独出现,又可同时存在,几项结合则可大大提高诊断的准确性。该型可按肺段或肺叶分布,边缘模糊,有支气管充气征等易误认为大叶性肺炎与干酪样肺炎,当呈均匀一致的实变可与肺不张相似,实变内的支气管充气在淋巴瘤与淋巴病样肉芽肿也可出现,以弥漫小结节为表现的又酷似粟粒性肺结核,对于上述病变应加以仔细鉴别。
1.大叶性肺炎
其典型CT表现为空气支气管造影征,其支气管壁柔软,无僵硬感,分支自然,支气管径由粗变细,似肝区树枝样,而BAC的支气管充气征则呈枯树枝样。大叶性肺炎不伴蜂窝征与毛玻璃征,常有明显的急性感染史。大叶性肺炎大多由肺炎链球菌引起,临床症状明显,有高热,咳铁锈色痰,白细胞升高等,一般消炎治疗7~10天后病灶吸收,影像学上大叶性肺炎的支气管充气征管壁光滑,无中断等异常改变。
2.结核性肺炎
可见典型的空气支气管造影征,其他肺野常伴有多种多样的结核病灶,临床上有明显结核中毒病状。干酪性肺炎是由结核菌引起,影像学上为大片状密度均匀阴影,逐渐出现溶解区,呈虫蚀状空洞,可出现播散灶,查痰可见结核杆菌,抗结核治疗有效。
3.淋巴瘤样肉芽肿
可有支气管充气征,故应与BAC鉴别。前者病变常呈团块状,密度较均匀一致,境界清楚,不伴蜂窝征与毛玻璃征,病变发展较缓慢。
4.淋巴瘤
可呈节段与肺叶分布,有支气管充气征,与BAC有相似之处,但其支气管充气征多为支气管树的主干充气,支气管边缘较光滑,无枯树枝样改变。不伴蜂房征与毛玻璃征。
5.肺不张
一般体积缩小显著,叶间裂有明显移位,并呈凹弧状,相邻肺组织代偿性肺气肿,而BAC的实变体积缩小较轻,叶间裂呈局限性和波浪状外凸,相邻肺组织无显著代偿性改变。
6.粟粒性肺结核
弥漫分布的小结节,密度均匀,大小均匀,分布均匀;边缘段模糊,呈间质分布。BAC的小结节常大小不均,边缘较清晰,分布以中下肺野为著,结合临床,一般两者可以鉴别。
(三)双肺弥漫型结节
此型需与血行播散型肺结核及肺钩端螺旋体病鉴别:
1.血行播散型肺结核
急性为病灶细小,分布均匀,密度较淡的粟粒结节,亚急性或慢性为病灶大小不一,密度不一,分布不均,有时可见钙化点,以双上中肺为多,此病治疗1个月后都有吸收。
2.肺钩端螺旋体病
其肺部影像为双肺弥漫性分布的点状阴影,直径为2~5mm,以中下肺野为多,病灶可稀可密,部分可融合成小结节影,结合有无疫原接触史及临床特点,经过治疗1周后病灶可吸收等特点,明确此病的诊断并不难。
(环球医学编辑:余霞霞)
免责声明
版权所有©人民卫生出版社有限公司。 本内容由人民卫生出版社审定并提供,其观点并不反映优医迈或默沙东观点,此服务由优医迈与环球医学资讯授权共同提供。
如需转载,请前往用户反馈页面提交说明:https://www.uemeds.cn/personal/feedback
来源:《疑难病例影像诊断评述》
作者:郭启勇 卢再鸣
页码:46-49
出版:人民卫生出版社





 Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, USA and its affiliates. All rights reserved.
